Измерение толщины кожной складки. Vii. исследование подкожно-жировой клетчатки. выявление отеков и пастозности Определить толщину подкожно жировой клетчатки
АНАМНЕЗ
Патологические состояния подкожно-жирового слоя, связанные с недостаточным или избыточным его развитием, обусловлены чаще всего алиментарным фактором. При этом могут быть жалобы, связанные с недостаточным или избыточным развитием подкожно-жирового слоя.
При голодании ребенок худеет за счет преимущественного уменьшения количества жира в организме, но в дальнейшем начнется уменьшение скорости роста, нарушения в работе внутренних органов, атрофия мышц, ухудшение состояния зубов и десен, придатков кожи и т.д.
Постоянное перекармливание ребенка приводит к избыточному развитию подкожно-жирового слоя, а затем - к ожирению. Негативные последствия при избыточном питании именно в раннем возрасте связаны с увеличением количества и размеров адипоцитов. Впоследствии в старшем возрасте формируются два типа ожирения:
. периферический, или женский, тип (накопление жира осуществляется преимущественно в подкожной клетчатке):
. висцеральный, или мужской, тип (накопление жира осуществляется во внутренних органах и брюшной полости).
Родители могут иногда обратить внимание на отеки - накопление жидкости в подкожной клетчатке.
ОСМОТР
При осмотре подкожного жирового слоя определяют:
Степень развития подкожного жирового слоя;
Равномерность его распределения;
Обязательно подчеркивают половые различия, так как у мальчиков и девочек подкожный жировой слой распределяется по-разному: у мальчиков распределение равномерное, у девочек с 5-7 лет, и особенно в период полового созревания, жир скапливается в области бедер, живота, ягодиц, грудной клетки спереди.
Следует обратить внимание не только на наличие отеков, но и их распространение (на лице, веках, конечностях, общий отек - анасарка или локализованный). Отеки легко заметить при осмотре, если они хорошо выражены и локализуются на лице. Нередко о пастозности ткани свидетельствуют глубокие вдавления кожи от пеленок, резинок одежды, ремней, поясов, тесной обуви. У здорового ребенка такие явления отсутствуют.
ПАЛЬПАЦИЯ
Методом пальпации определяют следующие патологические отклонения:
Толщину подкожного жирового слоя;
Видимые отеки;
Тургор мягких тканей.
Для оценки подкожного жирового слоя требуется несколько более глубокая пальпация, чем при исследовании кожи: большим и указательным пальцами правой руки захватывают в складку не только кожу, но и подкожную жировую клетчатку. Толщину подкожного жирового слоя определяют на нескольких участках, так как в патологических случаях отложение жира в различных местах неравномерно. В зависимости от его толщины говорят о нормальном, избыточном или недостаточном отложении жира (табл. 5.1).
Таблица 5.1. Толщина подкожно-жирового слоя у детей, см
Определяют толщину подкожно-жирового слоя в следующей последовательности:
На животе - на уровне пупка и кнаружи от него (рис. 5.1, а);
На груди - у края грудины во втором межреберье (рис. 5.1, б);
На спине - под лопатками (рис. 5.1, в);
На конечностях - верхней (плечо спереди и сзади - рис. 5.1, г, д) и нижней на внутренней поверхности бедра (рис. 5.1, е);
На лице - в области щек.
Для определения толщины подкожно-жирового слоя можно использовать калипер (см. рис. 5.1, д, е).
При пальпации кожной складки следует обращать внимание на консистенцию подкожного жирового слоя. Он может быть дряблым, плотным и упругим. В некоторых случаях подкожный жировой слой становится плотным. Нарушение консистенции жировой ткани может проявляться в виде уплотнений кожи и подкожной жировой клетчатки, иногда сопровождается отеком (табл. 5.2).
Таблица 5.2. Изменения консистенции подкожно-жирового слоя
Отечность от уплотнения отличается тем, что в первом случае при надавливании образуется углубление, которое постепенно исчезает, во втором случае ямка при надавливании не образуется.
Подкожно-жировая клетчатка выявляется у плода на 3-ем месяце внутриутробной жизни в виде капелек жира в мезенхимальных клетках. Но особенно интенсивно идет накопление подкожно-жирового слоя у плода в последние 1,5-2 месяца внутриутробного развития (с 34 недели беременности). У доношенного ребенка к моменту рождения подкожно-жировой слой хорошо выражен на лице, туловище, животе и конечностях; у недоношенного же подкожно-жировой слой выражен слабо и чем больше степень недоношенности, тем больше недостаток подкожного жира. Поэтому кожа недоношенного ребенка выглядит морщинистой.
В постнатальной жизни накопление подкожно-жирового слоя идет интенсивно до 9-12 месяцев, иногда до 1,5 лет, затем интенсивность накопления жира уменьшается и становится минимальной к 6-8 годам. Затем начинается повторный период интенсивного жиронакопления, который отличается и по составу жира и по его локализации от первичного.
При первичном жироотложении жир плотный (этим обусловлена упругость тканей) за счет преобладания в нем плотных жирных кислот: пальмитиновой (29%) и стеариновой (3%). Это обстоятельство у новорожденных детей иногда приводит к возникновения склеремы и склередемы (уплотнение кожи и подкожной клетчатки иногда с отеком) на голенях, бедрах, ягодицах. Склерема и склередема возникают обычно у незрелых и недоношенных детей при охлаждении, сопровождается нарушением общего состояния. У хорошо упитанных детей, особенно при извлечении их щипцами, в первые дни после рождения на ягодицах появляются инфильтраты, плотные, красного или цианотического цвета. Это очаги некроза жировой клетчатки, возникающие в результате травматизации в родах.
Жир ребенка включает много бурой (гормональной) жировой ткани). С точки зрения эволюции это - медвежья жировая ткань, составляет 1/5 всего жира и расположена на боковых поверхностях тела, на груди, под лопатками. Она участвует в теплообразовании за счет реакции эстерификации непредельных жирных кислот. Теплообразование за счет обмена углеводов - это второй "запасной" механизм.
При вторичном жироотложении состав жира приближается к взрослому, с различной локализацией у мальчиков и девочек.
Склонность к отложению жирового слоя генетически обусловлена (закодировано количество жировых клеток), хотя большое значение имеет и фактор питания. Жировая ткань является энергетическим депо, причем в жир трансформируются и белки, и жиры, и углеводы.
Расходование жира определяется тонусом симпатической нервной системы, поэтому дети-симпатикотоники редко бывают полными. При голодании в организме человека образуются "гормоны голода", которые регулируют расход жира.
Имеется целый ряд заболеваний, в основе которых лежат нарушения жирового обмена: многие болезни печени, щитовидной железы, ожирение, атеросклероз и др. Исследования жирового обмена тем актуальнее, чем пациент старше.
Нарушение жирового обмена
Как проводятся исследования жирового обмена в организме?
Для начала заметим, что жиры и липиды - почти синонимы.
Общие липиды
Исследование уровня общих липидов - это оценка общего количества жиров в сыворотке крови.
Уровень общих липидов постоянно колеблется в зависимости от приема пищи, но его повышение натощак может иметь место при сахарном диабете, панкреатите, болезнях печени и почек, атеросклерозе.
Диапазон нормы:
- дети 1-2 месяца 4-5 г/л;
- старше 2 месяцев 4,5-7 г/л.
Холестерол
Холестерол - природный жирный спирт. До настоящего времени его иногда неправильно называют холестерином. Холестерол образуется в организме (главным образом в печени) и поступает с продуктами питания (сливочное масло, жирное мясо, яйца, рыбий жир). Холестерол участвует в синтезе гормонов и витамина D, является одним из важнейших компонентов клеточных мембран, выполняет ряд других не менее важных функций. Холестерол плохо растворяется в крови, поэтому он соединяется с особыми белками-транспортерами, которые и обеспечивают его (холестерола) циркуляцию. Белки-транспортеры, соединенные с холестеролом, называются липопротеинами.
Диапазон нормы для общего холестерола:
- 1 месяц - 1 год 2-5 ммоль/л;
- > 1 года 3,7-6,5 ммоль/л.
Липопротеины
Липопротеины бывают разными. Суть различий состоит в том, что разные липопротеины имеют разную плотность. Липопротеины высокой плотности - их даже называют «хорошими» липопротеинами - эффективно и без проблем осуществляют транспортировку холестерола. Липопротеины низкой плотности справляются с задачей намного хуже, поскольку обладают плохой растворимостью и могут оседать на стенках сосудов. Доказано, что избыток липопротеинов низкой плотности является одной из причин развития атеросклероза.
Диапазон нормы для липопротеинов высокой плотности:
- 1-13 лет - 0,9-2,15 ммоль/л;
- 14 - 19 лет - 0,9-1,65 ммоль/л.
Триглицериды
Триглицериды (нейтральные жиры) синтезируются в жировой ткани печени и кишечника, а также поступают в организм с продуктами питания. Играют огромную роль в обеспечении человека энергией. Уровень триглицеридов повышается при атеросклерозе, ожирении, болезнях поджелудочной железы, печени, почек; понижается - при некоторых заболеваниях щитовидной железы.
Диапазон нормы:
- до 10 лет 0,34-1,13 ммоль/л;
- старше 10 лет - 0,5-2,0 ммоль/л.
Фосфолипиды
Фосфолипиды - липиды, имеющие в своем составе остаток фосфорной кислоты. Активные участники жирового обмена, в частности играют огромную (!) роль в работе клеточных мембран. Повышение уровня фосфолипидов характерно для тяжелых форм сахарного диабета, для некоторых болезней печени и почек. Снижение уровня фосфолипидов чаще всего отмечается при голодании (истощении), при лихорадочных состояниях, может иметь место при некоторых болезнях щитовидной железы.
Диапазон нормы:
- до 1 года 1,4-2,0 ммоль/л;
- от 1 года до 10 лет 1,6-2,2 ммоль/л;
- старше 10 лет 2-3 ммоль/л.
Глюкоза
Определение уровня глюкозы крови - главное и наиболее информативное исследование, позволяющее дать оценку состоянию углеводного обмена в организме.
Гипергликемия (повышение уровня глюкозы выше нормы) - главный диагностический признак и критерий тяжести состояния при сахарном диабете; может иметь место при повышении гормональной активности гипофиза, надпочечников, щитовидной железы, при эмоциональных стрессах, судорогах и ряде других состояний.
Самая частая причина гипогликемии (снижения уровня глюкозы ниже нормы) - передозировка инсулина (используемого для лечения сахарного диабета). Другие возможные причины - голодание, опухоли поджелудочной железы, снижение гормональной активности гипофиза, надпочечников и щитовидной железы.
Подкожная жировая клетчатка
Жировую ткань, состоящую преимущественно из белого жира, обнаруживают во многих тканях. Небольшое количество бурого жира у взрослых расположено в средостении, вдоль аорты и под кожей в межлопаточной области. В клетках бурого жира функционирует естественный механизм разобщения окислительного фосфорилирования: энергия, освобождающаяся при гидролизе триглицеридов и метаболизме жирных кислот, не используется для синтеза аденозинтрифосфорной кислоты (АТФ), а преобразуется в тепловую. Эти процессы обеспечивает специальный разобщающий белок термогенин.
Анатомо-физиологические особенности жировой клетчатки
У доношенного новорождённого жировая ткань составляет до 16% массы тела. К рождению жировой слой хорошо развит на лице (жировые тельца щеки - комочки Биша), конечностях, груди, спине, слабо - на животе. У недоношенных жировой слой тем меньше, чем больше степень недоношенности. В грудной и брюшной полостях и забрюшинном пространстве даже у доношенных новорождённых жировой клетчатки почти нет, поэтому их внутренние органы легко смещаются. К 6 мес количество жира в организме ребёнка увеличивается приблизительно в 1,5 раза, составляя около 26% массы тела. Жировая ткань у новорождённых имеет сероватый цвет, в последующем она становится белой или слегка желтоватой.
Жировая клетчатка у детей заметно увеличивается от рождения до 9 мес, а затем начинает постепенно уменьшаться и к 5 годам в среднем уменьшается в 2 раза по сравнению с 9 мес жизни. У новорождённых и грудных детей жировые клетки мелкие и содержат более крупные ядра. Со временем размеры клеток увеличиваются, а ядер - уменьшаются. Считают, что в конце внутриутробного периода и на первом году жизни рост жировой ткани происходит как за счёт увеличения количества, так и размеров жировых клеток (к 9 мес жизни ребёнка масса одной клетки возрастает в 5 раз). Наименьшую толщину подкожного жирового слоя отмечают у детей в возрасте 6-9 лет, когда жир составляет в среднем 13-14% массы тела. Значительное увеличение толщины подкожного жирового слоя происходит в пубертатном периоде. У девочек-подростков до 70% жира расположено в подкожной клетчатке, что придаёт девочкам округлость форм, в то время как у мальчиков на подкожный слой приходится лишь 50% общего количества жира.
Консистенция жира у новорождённых и детей первых месяцев жизни более плотная, а температура плавления более высокая, чем у старших детей, что обусловлено особенностями состава жира (большим содержанием тугоплавких жиров, имеющих в составе пальмитиновую и стеариновую жирные кислоты).
Предполагают, что жир имеет разный состав на разных участках тела. Это объясняет закономерность его появления и исчезновения: в первую очередь жир накапливается на лице, затем на конечностях и в последнюю очередь на животе, а исчезает в обратном порядке.
Важная особенность жировой ткани детей раннего возраста - скопления бурого жира, его масса у новорождённых составляет 1-3% массы тела. Бурый жир расположен в задней шейной и подмышечной областях, вокруг щитовидной и вилочковой желёз, вокруг почек, в межлопаточном пространстве, области трапециевидной и дельтовидной мышц и вокруг магистральных сосудов. Запасы бурой жировой ткани у доношенного новорождённого способны обеспечить защиту ребёнка от умеренного переохлаждения. Таким образом, наличие у новорождённых бурой жировой ткани, способной образовывать и сохранять тепло, следует отнести к естественным защитным механизмам. При голодании у ребёнка сначала исчезает белая жировая ткань и только затем - бурая. Количество бурой жировой ткани на первом году жизни ребёнка существенно уменьшается.
Методика исследования подкожной жировой клетчатки
Состояние подкожной жировой клетчатки оценивают при осмотре и пальпации.
Степень развития
Степень развития подкожной жировой клетчатки оценивают по толщине кожной складки на животе (на уровне пупка), груди (у края грудины), спине (под лопатками) и конечностях (на внутренней поверхности бедра и плеча). Для приблизительной практической оценки можно ограничиться исследованием 1-2 складок.
По данным А.Ф. Тура, в среднем толщина складки на животе составляет у новорождённых 0,6 см, в 6 мес - 1,3 см, в 1 год - 1,5 см, в 2-3 года - 0,8 см, в 4-9 лет - 0,7 см, в 10-15 лет - 0,8 см. Толщина кожных складок над трицепсом и под лопаткой (10-й и 90-й центили по данным А.В. Мазурина и И.М. Воронцова) приведена в таблице.
Более объективно толщину подкожного жирового слоя определяют циркулемкалипером над трицепсом, бицепсом, под лопаткой и над подвздошной костью и сравнивают с существующими нормативами. Разработаны формулы, позволяющие на основании толщины складок подкожной жировой клетчатки рассчитать массу жира в организме ребёнка.
Таблица. Толщина кожных складок у детей
Распределение подкожного жирового слоя у детей
Равномерность и правильность распределения подкожного жирового слоя определяют при осмотре и пальпации на нескольких участках, так как при некоторых заболеваниях отложение жира происходит неравномерно. При осмотре выявляют половые различия: у мальчиков в старшем возрасте распределение равномерное, а у девочек отмечают скопление подкожной клетчатки в области бёдер, живота, ягодиц и передней поверхности грудной клетки.
Консистенция подкожного жирового слоя у детей
Консистенция подкожного жирового слоя в норме однородная, мелкозернистая. Возможно выявление уплотнений и/или очагов атрофии.
Тургор мягких тканей у детей
Тургор мягких тканей определяют по ощущению сопротивления и упругости при сдавливании кожи и всех мягких тканей на внутренней поверхности плеча или бедра большим и указательным пальцами. При снижении тургора создаётся ощущение вялости или дряблости этой складки.
Ожирение у детей
Семиотика изменений подкожной жировой клетчатки.
Избыточное отложение жира у детей
Избыточное отложение жира (ожирение) чаще всего развивается у детей в возрасте до 4 лет и от 7 до 11 лет. Ожирение констатируют в том случае, если масса тела ребёнка составляет 120% и более по отношению к средней массе тела при данном росте. В развитии ожирения играют роль социальные, эмоциональные и генетические факторы и физическая активность.
Ожирение у детей может быть первичным (экзогенным) и вторичным:
При первичном ожирении калорийность пищи превышает энергетические затраты организма, что происходит при избыточном питании, недостаточно подвижном образе жизни и т.д.
Вторичное ожирение развивается при эндокринной патологии (например, гипотиреозе, нарушении функции яичников, синдроме Иценко-Кушинга, опухоли гипофиза и т.д.), краниофарингиоме, нервной булимии и др. Ожирение также развивается при многих наследственных заболеваниях (болезнях Дауна, Прадер-Вилли, Лоренса-Муна, БардеБидля, адипозогенитальной дистрофии и др.).
Избыточная масса тела, снижение тургора тканей и чрезмерная гидрофильность подкожной клетчатки с её неравномерным распределением возможны при паратрофии, обусловленной нерациональным вскармливанием.
Одновременно с избыточным отложением жира возможно его неравномерное распределение. Например, при синдроме Иценко-Кушинга жир откладывается преимущественно на лице (лунообразное лицо), шее, в области верхней части туловища и на животе.
Липоматоз у детей
Липоматоз - множественное отложение жира в виде диффузного или опухолевидного разрастания жировой ткани, обусловленное нарушением обмена веществ. Липоматоз регистрируют при синдроме Маделунга (шейном доброкачественном семейном липоматозе), болезни Деркума (множественных болезненных липомах, сопровождающихся нервнопсихическими расстройствами, очаговой гиперпигментацией, эозинофилией, изменениями ногтей и волос) и др.
Недостаточное отложение жира
Недостаточное развитие подкожного жирового слоя у детей раннего возраста обозначают термином гипотрофия. У детей старше года при недостаточном отложении жировой ткани говорят о дистрофии. Крайняя степень исхудания носит название кахексии.
Недостаточное развитие подкожного жирового слоя может быть обусловлено конституциональными особенностями (астеническим типом телосложения), недостаточным или несбалансированным питанием, заболеваниями органов пищеварения, длительной интоксикацией, хроническими инфекционными заболеваниями, глистной инвазией, патологией ЦНС, психическими и эндокринными болезнями, злокачественными новообразованиями.
Липодистрофия (липоатрофия) у детей
Полное отсутствие подкожного жирового слоя наблюдают при врождённой общей липодистрофии. При этой патологии адипоциты не заполняются жиром из-за нарушенной чувствительности рецепторов к инсулину. Отдельно выделяют парциальную липодистрофию, сопровождаемую отсутствием жира в определённых областях. При болезни Барракера-Симонса отмечают атрофию подкожной жировой ткани верхней половины тела (лица, грудной клетки и рук), на нижней части жировая ткань присутствует. Атрофию мягких тканей (в том числе и подкожной жировой клетчатки) половины лица наблюдают при синдроме Парри-Ромберга. Также существует липодистрофическая форма тиреотоксикоза. Участки истончения подкожной жировой клетчатки возникают в местах многократного введения инсулина (у больных сахарным диабетом).
Уплотнения у детей
Уплотнения подкожного жирового слоя могут быть на небольших участках или иметь распространённый характер (например, при подкожном адипонекрозе новорождённых). Наряду с уплотнением возможна и отёчность подкожного жирового слоя. Уплотнение и отёчность подкожной жировой клетчатки лица, шеи, верхней части туловища и проксимальных отделов верхних конечностей наблюдают в типичных случаях склередемы Бушке.
Развитие плотного отёка кожи и подкожной клетчатки в очагах поражения отмечают в начальной стадии ССД. Очаговые уплотнения подкожной жировой клетчатки могут представлять воспалительные инфильтраты, фиброзные или опухолевые узлы, а также локальное скопление жировой ткани (липому).
Отеки у детей - симптомы и диагностика
Симптомы отеков
Большое значение имеет выявление отёков, возникающих в первую очередь в подкожной клетчатке из-за её пористой структуры. При осмотре кожа над отёчным участком кажется припухшей, лоснящейся. Растянутая и напряжённая кожа при отёке иногда кажется прозрачной. На отёчность указывают глубокие вдавления, образующиеся на коже от элементов тесной одежды (ремней, поясов, резинок) и обуви.
Локализация отеков
Выраженность и распространённость отёков может быть различной.
Периферические отёки локализуются на симметричных ограниченных участках конечностей.
Выраженные и распространённые по всему телу отёки (анасарка) очень часто сочетаются с водянкой серозных полостей (асцитом, гидротораксом, гидроперикардом). Распространённые отёки наблюдают при нарушении механизмов, регулирующих водноэлектролитный баланс или способствующих удержанию жидкости в сосудистом русле:
- повышение давления в венозном русле большого круга кровообращения;
- вторичный гиперальдостеронизм (активация ренинангиотензинальдостероновой системы, способствующая задержке натрия и воды);
- снижение онкотического давления плазмы при гипопротеинемии;
- резкое снижение фильтрации в почках (почечная недостаточность);
- нарушение сосудистой проницаемости (гломерулонефрит, системные васкулиты и др.)
Отёки, обусловленные нарушением венозного оттока, обычно сопровождаются выраженным цианозом кожи. Гипопротеинемия может развиться при недостаточном поступлении белка в организм (недостаточном или несбалансированном питании), нарушениях пищеварения (недостаточной секреции пищеварительных ферментов), всасывания продуктов питания (поражении тонкой кишки, глютеновой энтеропатии и др.), синтеза альбумина (заболеваниях печени), а также потере белков с мочой (нефротический синдром) и через кишечник (экссудативная энтеропатия). При заболеваниях сердца, почек и других внутренних органов формирование отёков обычно обусловлено сочетанием нескольких патологических факторов.
На ранних стадиях сердечной недостаточности отёки локализуются в области стоп (синдром "тесной обуви") и нижней трети голеней, нарастают к вечеру и уменьшаются после ночного отдыха. В последующем они распространяются на бёдра, живот, поясничную область и сопровождаются водянкой полостей.
При заболеваниях почек отёки в первую очередь появляются на лице (особенно заметны утром), затем на нижних и верхних конечностях и передней брюшной стенке. При них также могут возникнуть анасарка и водянка полостей.
В редких случаях отёчный синдром может быть вызван избыточной секрецией антидиуретического гормона (АДГ) гипофизом. Распространённые отёки характерны для отёчной формы ГБН. Микседема - плотный на ощупь, не оставляющий углубления при надавливании отёк подкожной клетчатки, обусловленный накоплением в ней муциноподобных веществ. Образуется при гипотиреозе и чаще всего располагается на лице, передней поверхности голеней, тыле стоп и кистей, в надключичных ямках.
Местные отёки у детей
Местные отёки чаще всего обусловлены следующими причинами:
Местной аллергической реакцией кожи, отёком Квинке (наиболее часто начинает развиваться на губах, веках, ушных раковинах, языке, наружных половых органах).
Острой воспалительной реакцией кожи, подкожной жировой клетчатки и подлежащих тканей, обусловленной инфекцией (флегмоной, рожей, периоститом, остеомиелитом и др.), ишемией, воздействием химических веществ.
Регионарным нарушением венозного (тромбофлебитом) или лимфатического (слоновостью, филяриозом) оттока.
Местные отёки могут быть проявлением инфекционных заболеваний, например токсической дифтерии (отёчность кожи и подкожной жировой клетчатки шеи), коклюша (отёчность лица), эпидемического паротита (отёк тестоватой консистенции в области слюнных желёз). Своеобразные плотные отёки над поражёнными мышцами обнаруживают в начальном периоде дерматомиозита.
Диагностика отеков у детей
Для выявления отёков следует двумя-тремя пальцами на 2-3 с прижать кожу и подлежащие ткани к поверхности большеберцовой кости. При отёке обнаруживают медленно исчезающие углубления в подкожной жировой клетчатке. При незначительной отёчности отмечают тестоватую консистенцию (пастозность) подкожной клетчатки. Развитие отёков сопровождается увеличением массы тела и уменьшением количества выделяемой мочи.
Наличие скрытых отёков можно выявить при помощи пробы МакКлюра-Олдрича. Для её проведения внутрикожно вводят 0,2 мл изотонического раствора натрия хлорида и отмечают время рассасывания образовавшегося волдыря. В норме у детей до года волдырь рассасывается через 10-15 мин, в возрасте от 1 года до 5 лет - через 20-25 мин, у детей старше 5 лет - через 40-60 мин.
При осмотре можно выявить вздутие кожи в определённых областях - подкожную эмфизему, возникающую вследствие накопления воздуха или газа в подкожной клетчатке. При пальпации выявляют характерный крепитирующий звук, напоминающий хруст снега, после пальпации на месте нажатия остаётся углубление. Подкожная эмфизема может быть последствием трахеотомии или возникнуть при проникающем ранении грудной клетки, газовой гангрене конечности и др.
Кожа – одна из основных барьерных систем организма, имеющая морфологические и функциональные различия в разные периоды детства и отражающая состояние внутренних органов и других систем здорового и больного ребенка.
Кожа является индикатором возраста внутриутробного развития. Так, кожные борозды на подошвах появляются на 32-34 неделе в верхней части подошвы и идут поперечно. Около 37 нед. борозды занимают примерно 2/3 площади стопы, преимущественно в верхних отделах. К 40 нед. вся стопа исчерчена бороздами. Пушковые волосы примерно с 20 недели внутриутробного развития покрывают всё тело плода. Примерно с 33 нед. они начинают постепенно исчезать, сначала с лица, затем с туловища и конечностей. К 40 нед. пушковые волосы остаются лишь в области лопаток, а к 42 нед. исчезают полностью. Соски и ареолы грудных желёз начинают выступать над кожей с 34-й недели, с 36-й недели можно прощупать узелки железистой ткани (1-2мм), размеры которых быстро увеличиваются.
АФО кожи:
- В коже ребенка, как и у взрослого, различают эпидермис и дерму, между которыми располагается базальная мембрана. Эпидермис состоит из поверхностного тонкого рогового слоя, представленного 2-3 рядами слабо связанных между собой и постоянно слущивающихся эпителиальных клеток, а также базальным слоем, в котором происходит разрастание клеток эпителия, обеспечивающих пополнение ороговевающих элементов. Дерма, или собственно кожа, состоит из сосочковой и ретикулярной частей. В дерме слабо развиты соединительная ткань, эластические и мышечные элементы. У взрослого человека хорошее развитие соединительной и эластической ткани базальной мембраны обеспечивает тесную связь слоев кожи. В детском возрасте, особенно у новорожденных, базальная мембрана очень нежная и рыхлая, что определяет слабую связь между эпидермисом и дермой.
- В момент рождения ребёнка кожа его покрыта довольно толстым слоем сыровидной смазки. Сыровидная смазка состоит из жира, холестерина, в ней много гликогена. Она содержит также слущивающийся эпидермис. После снятия смазки и очищения кожи от случайных загрязнений при прохождении через родовые пути кожа новорождённого несколько отёчна, бледна. Первоначальная бледность затем сменяется реактивной краснотой с несколько цианотичным оттенком – «физиологический катар кожи» новорождённых; у недоношенных детей физиологический катар кожи выражен особенно резко.
- Волосы. Они достаточно развиты, но не имеют волосяного фолликула, что обусловливает их легкое выпадение и не позволяет формироваться фурункулам с гнойным стержнем. Кожа, особенно на плечах и спине, покрыта пушковым покровом (лануго), более заметным у недоношенных детей; брови и ресницы слабо развиты, в дальнейшем их рост усиливается.
- Ногти у доношенных новорожденных хорошо выражены и доходят до кончиков пальцев. В первые дни жизни наступает временная задержка роста ногтей, что проявляется появлением на ногтевой пластинке поперечной «физиологической» черты.
- Сальные железы распространены по всей коже, за исключением ладоней и подошв. Они полностью оформляются морфологически и начинают функционировать уже на 7месяце внутриутробного периода и гистологически не отличаются от структуры у взрослых.
- Количество потовых желез к рождению ребёнка такое же, как у взрослого человека. Недоразвитием выводящих протоков потовых желёз связано несовершенство потоотделения. Формирование выводящих протоков потовых желёз частично отмечается уже на 5-м месяце жизни, полностью заканчивается только после 7 лет. Раньше заканчивается формирование потовых желёз на лбу и голове. При этом нередко возникает усиленное потоотделение, сопровождающееся беспокойством ребёнка и облысением затылка. Позднее возникает потоотделение на коже груди и спины. По мере созревания структуры потовых желёз и вегетативной нервной системы меняется и порог потоотделения. Адекватность потоотделения складывается в течение первых 7 лет жизни. Маленькие дети нередко отвечают потоотделением на снижение температуры окружающего воздуха и, как правило, неспособны тормозить потоотделение при понижении температуры.
Апокринные потовые железы у детей раннего возраста вообще не функционируют. Начало их активности выявляется только около 8-10 лет. - Защитная функция, оберегающая организм от неблагоприятных внешних воздействий, выполняет также пигмент меланин, который ограждает организм от избытка ультрафиолетовых лучей. У новорожденных и детей раннего возраста в связи со слабым развитием рогового слоя, низкой активностью местного иммунитета эта функция развита недостаточно, что определяет более легкую ранимость кожи.
- Так же меланин определяет цвет кожи, поэтому дети розовые.
- pH кожи нейтральная, у взрослых - кислая, вследствие чего развитие гнойных заболеваний.
- Тонкость рогового слоя, наличие хорошо развитой сосудистой системы обеспечивают повышенную резорбционную функцию кожи.
В то же время выделительная функция, связанная с потоотделением, развита недостаточно.
На этом основано противопоказание к применению некоторых мазей, кремов, паст, так как вместо терапевтического возможно общетоксическое действие. По этим же причинам опасность проникновения инфекции через неповрежденную кожу у детей раннего возраста гораздо больше, чем у старших детей. - Терморегулирующая функциякожи развита слабо, так как становление центров температурной регуляции происходит только к 3-4 месяцам; потовые железы функционируют недостаточно. Вследствие этого легко происходит перегревание или переохлаждение ребенка.
- Дыхательная функция кожи в сотни раз сильнее, чем у взрослых. Она обеспечена обилием кровеносной капиллярной сети, тонким слоем эпидермиса, своеобразным строением сосудистой стенки, что позволяет довольно легко диффундировать газам через стенку сосуда. Правомерно утверждение: новорожденные «дышат» кожей. Загрязнение кожи выключает ее из процесса дыхания, что отрицательно сказывается на самочувствии здорового ребенка, ухудшает течение заболевания.
- Кожа играет важную роль в обеспечении механической, осязательной, температурной и болевой чувствительности в связи с наличием в ней большого количества разнообразных рецепторов. Это позволяет считать кожу одним из пяти органов чувств. В первый месяц жизни в связи с недостаточным развитием органов зрения и слуха ребенок «узнает» руки матери с помощью тактильного восприятия. В то же время чрезмерное раздражение кожи (например, мокрыми и грязными пеленками) может явиться причиной беспокойства новорожденного, нарушения его сна, аппетита, развития гипотрофии.
- Синтетическая функция кожи. Кожа активно участвует в образовании пигмента меланина и антирахитического витамина D3 под воздействием ультрафиолетового излучения.
- Подкожная жировая клетчатка начинает формироваться на 5-м месяце внутриутробной жизни и откладывается у плода главным образом в течение последних 1,5-2 мес. беременности.
К рождению подкожная жировая клетчатка более развита на лице (жировые тельца щек – комочки Биша), конечностях, груди, спине; слабее – на животе. У детей раннего возраста подкожный жировой слой составляет в среднем 12% массы тела, у взрослых в норме – не более 5%.
Подкожный жировой слой лучше выражен у доношенных новорожденных. У недоношенных детей его тем меньше, чем больше степень недоношенности. Жировая ткань выполняет различные функции механическая защита, теплоизоляция, термогенез, энергетическая, депонирование растворимых жиров. У новорожденных и грудных детей подкожно-жировая ткань отличается рядом особенностей: жировые клетки мельче и содержат ядра, отношение подкожно-жирового слоя у детей 1 года к массе тела относительно больше, чем у взрослого. В грудной, брюшной полостях, в забрюшинном пространстве скопления жировой клетчатки почти отсутствует. В подкожной клетчатке этих детей сохраняются участки ткани эмбрионального характера, обладающих жиронакапливающей и кровообразующей функцией. - Особенностью подкожной жировой клетчатки плода и новорождённого является бурая жировая ткань (1 –3% от массы тела).
Основной функцией бурой жировой ткани является, так называемый, несократительный термогенез, т. е. теплопродукция, не связанная с мышечным сокращением. Максимальной способностью к теплопродукции бурая жировая ткань обладает в первые дни жизни: у доношенного ребёнка на протяжении 1-2 дней она обеспечивает защиту от умеренного охлаждения. С возрастом способность бурой жировой ткани к теплопродукции снижается. - Формирование лимфатических узлов начинается со 2-го месяца внутриутробной жизни, а заканчивается в постнатальном периоде.
У новорождённых капсула лимфатических узлов очень тонкая и нежная, трабекулы недостаточно развиты, поэтому пальпация их затруднена. Лимфатические узлы мягкие, утопают в рыхлой подкожной жировой клетчатке. К одному году лимфатические узлы пальпируются уже у большинства детей. Вместе с постепенным увеличением объёма происходит их дальнейшая дифференцировка.
Реакция лимфатических узлов на различные агенты, чаще всего инфекционные, выявляется у детей обычно с 3-го месяца жизни. У детей первых двух лет жизни барьерная функция лимфатических узлов низкая, чем объясняется частая в этом возрасте генерализация инфекции (развитие сепсиса, менингитов, генерализованных форм туберкулёза и т.д.). Недостаточное развитие лимфоидного аппарата пищеварительного тракта к моменту рождения обусловливает лёгкую восприимчивость детей, особенно первого года жизни, к кишечным инфекциям, раннюю аллергизацию организма энтеральным путём. В преддошкольном периоде лимфатические узлы уже могут быть механическим барьером отвечать на внедрение возбудителей инфекционных болезней воспалительной реакцией. У детей этого возраста часты лимфадениты, в том числе гнойные и казеозные (при туберкулёзной инфекции). К 7-8 годам появляется возможность иммунологического подавления инфекции в лимфатическом узле. У старших детей патогенные микроорганизмы поступают в лимфатические узлы, но не вызывают нагноения или других специфических изменений. - Тимус. После рождения ребёнка тимус продолжает увеличиваться в размерах до наступления половой зрелости. К этому сроку его масса достигает 30 – 40 г. Начиная с 7 суток после рождения устанавливается такой же режим работы тимуса, как и у взрослых. Расцвет его деятельности наступает к 3 – 4 годам, после чего она ослабевает. К пубертантному периоду наступает деградация тимуса, его дольки замещаются жировой ткани. В то же время ослабленные иммунологическая и эндокринная функции вилочковой железы сохраняются до глубокой старости.
- Селезёнка относительно большой непарный орган с массой около 150 г,к рождению селезёнка не заканчивает своего развития: слабо развиты трабекулы и капсула. В то же время лимфатические фолликулы хорошо развиты и занимают большую часть органа. Масса селезёнки с возрастом увеличивается, но на протяжении детства остаётся постоянной величиной по отношению к общей массе тела, составляя 0,25 – 0,3%.
- Пейеровы бляшки. В организме человека и животных находится довольно много «свободной»лимфоидной ткани , не заключенной в соединительнотканную капсулу и расположенной в стенках пищеварительных, респираторных и урогенитальных органов. Лимфоидная ткань может быть представлена в виде диффузной инфильтрации или в виде узелков. В тонком кишечнике такие узелки получили наименованиепейеровы бляшки. Формирование пейеровых бляшек происходит на самых ранних этапах онтогенеза. К моменту рождения ребнка они хорошо выражены.
Кожа имеет два основных слоя - эпидермис и дерма . У новорожденных и детей раннего возраста толщина эпидермиса в пределах от 0,15 до 0,25 мм (у взрослых толщина эпидермиса от 0,25 до 0,36 мм). Эпидермис имеет три слоя: базальный, зернистый и роговой .
Базальный слой эпидермиса хорошо выражен и состоит из двух видов клеток, среди них - меланоциты, которые содержат меланин. У новорожденных недостаточно меланина, именно по этой причине кожа младенцев при рождении более светлая, чем в более позднем возрасте. Даже у людей негроидной расы рождаются дети с более светлой кожей, только через некоторое время она начинает темнеть.
Зернистый слой эпидермиса у новорожденных также слабо выражен. Это объясняет, почему у младенцев значительная прозрачность кожи, а также ее розовый цвет. У новорожденных клетки зернистого слоя эпидермиса не имеют белка кератогиалина, который обеспечивает естественный цвет кожи для белой расы.
Роговой слой эпидермиса значительно тоньше у новорожденных, чем у взрослых, однако в клетках этого слоя содержится намного больше жидкости, что создает видимость большей толщины этого слоя. Граница между дермой и эпидермисом извилистая, неровная, и вещество между этими слоями слабо развито. Именно по этой причине при некоторых заболеваниях эпидермис отделяется от дермы, образуя пузыри.
К придаткам кожи относятся ногти, волосы, потовые и сальные железы.
На теле новорожденного волосы сначала пушковые. Через какое-то время после рождения пушковые волосы выпадают и заменяются постоянными. У новорожденных на голове как правило волосы разной длины и цвета (в большинстве случаев черные), однако они не определяют ни цвета, ни пышности будущей шевелюры. У детей волосы растут медленно, а ресницы, наоборот, быстро: в возрасте 3-5 лет длина ресниц у ребенка такая же, как у взрослого. Поэтому бытует мнение, что у детей ресницы длиннее, что вместе с большими глазами придает лицу ребенка специфическое детское выражение лица.
У доношенных детей при рождении ногти достигают кончиков пальцев, что также является одним из критериев оценки доношенности и зрелости ребенка.
Сальные железы расположены на всех участках кожи, кроме подошв и ладоней. Сальные железы у новорожденных могут перерождаться в кисты, особенно в области носа и соседних участках кожи, в результате чего образуются маленькие желто-белые пупырышки, которые называют милиа (или милиум). Они не доставляют особых неприятностей и со временем сами исчезают.
У новорожденных потовые железы имеют недоразвитые выводящие протоки. По этой причине потоотделение у маленьких детей не происходит в полной мере. Формирование потовых желез заканчивается примерно в 7 лет. Также у маленького ребенка полностью неразвит механизм терморегуляции, что часто приводит к потоотделению при снижении температуры окружающей среды.
Потовые железы делят на апокриновые и эккриновые. Апокриновые железы обеспечивают специфический запах, а эккриновые - просто выделяют пот. Апокриновые железы у детей появляются в возрасте 8-10 лет и располагаются в подмышечных впадинах и в области гениталий.
Подкожный жировой слой у детей тоже имеет свои особенности. Жировые клетки ребенка содержат ядра и намного мельче, чем у взрослого. Отношение массы подкожного жира к общей массы тела у ребенка больше, чем у взрослых, что обуславливает визуальную округлость их тела. В брюшной и грудной полости, а также в забрюшинном пространстве у детей практически отсутствуют скопления жира. Жир начинает там накапливаться только к 5-7-летнему возрасту, а в период полового созревания его количество значительно увеличивается. Еще одной особенностью жировой ткани у новорожденных и грудных детей является то, что она принимает участие в процессе кроветворения. Также у новорожденных очень много бурого жира, функция которого - образование тепла, которое не связано с сокращением мышц. Запасы бурого жира обеспечивают новорожденным на протяжении 1-2 дней защиту от умеренного переохлаждения. Со временем количество бурого жира снижается, а если ребенок постоянно переохлаждается, бурый жир исчезает гораздо быстрее. Если ребенок голодает, у него быстро исчезает белая жировая ткань, а если сроки голодания очень продолжительные - бурая.
По этой причине недоношенные дети, у которых намного меньше бурого жира, требуют более тщательного согревания, так как они более подвержены переохлаждению.
На момент полового созревания у девочек и мальчиков разное количество подкожного жира - у девочек 70% жировой ткани приходится на подкожный жир, а у мальчиков - 50%. Именно этот фактор определяют округлость форм.
степень развития, характер распространения, толщина подкожной жировой складки на животе, на груди, спине, конечностях, лице;
Наличие отеков и уплотнений;
Тургор тканей.
Некоторое представление о количестве и распределении подкожно-жирового слоя можно получить при общем осмотре ребенка, однако окончательное суждение о состоянии подкожно-жирового слоя делают только после пальпации.
Для оценки подкожно-жирового слоя требуется несколько более глубокая пальпация, чем при исследовании кожи - большим и указательным пальцами правой руки захватывают в складку не только кожу, но и подкожную клетчатку. Определить толщину подкожно-жирового слоя следует не на одном каком-нибудь участке, а в различных местах, так как в патологических случаях отложение жира в различных местах оказывается неодинаковым. В зависимости от толщины подкожно-жирового слоя говорят о нормальном, избыточном и недостаточном отложении жира. Обращается внимание на равномерное (по всему телу) или неравномерное распределение подкожно-жирового слоя.
Определять толщину подкожно-жирового слоя лучше в следующей последовательности: сначала на животе - на уровне пупка и снаружи от него, затем на груди - у края грудины, на спине - под лопатками, на конечностях - внутренней поверхности бедра и плеча, и, наконец, на лице - в области щек.
Следует обратить внимание на наличие отеков и их распространенность (на лице, веках, конечностях, общий отек - анасарка или локализованный). Отеки легко заметить при осмотре, если они хорошо выражены или локализуются на лице. Чтобы определить наличие отеков на нижних конечностях, необходимо надавить указательным пальцем правой руки в области голени над большеберцовой костью. Если при надавливании образуется ямка, исчезающая постепенно, то это отек подкожной клетчатки; в том случае, если ямка исчезает сразу, то говорят о слизистом отеке. У здорового ребенка ямка не образуется.
^ Определение тургора мягких тканей проводится путем сдавливания большим и указательным пальцами правой руки кожи и всех мягких тканей на внутренней поверхности бедра и плеча, при этом воспринимается ощущение сопротивления или упругости, называемое тургором. Если у маленьких детей тургор снижен, то при сдавливании их определяется ощущение вялости или дряблости.
Еще по теме Подкожно-жировой слой::
- Практические рекомендации по исследованию подкожно-жирового слоя.
- Анатомия и физиология подкожной жировой клетчатки - изучение связи между целлюлитом и полом in vivo методом магнитного резонанса
Развитие подкожно-жирового слоя определяется:
а) по толщине горизонтальной кожно-жировой складки в эпигастрии. Для этого в эпигастрии большим и указательным пальцами правой руки захватываются в складку кожа и подкожно-жировой слой. Сантиметровой лентой оценивается толщина складки у ее основания.
В норме толщина такой складки составляет 1-2 см. Толщина складки более 2 см оценивается как избыточное отложение жира (ожирение), менее 1 см – как снижение питания.
б) по росто-весовому показателю Брока:
должная масса тела (в кг)=рост (в см)-100.
Масса выше расчетной оценивается как ожирение; ниже расчетной – как снижение питания.
Оба метода дают возможность ориентировочно оценить развитие подкожно-жирового слоя: нормальное, больше или меньше нормы.
Клиническая оценка
Масса тела ниже расчетной оценивается как снижение питания. Крайняя степень снижения питания оценивается как кахексия (cachexia). Она характеризуется резким исхуданием, физической слабостью, быстрой психической истощаемостью (астенией).
Масса тела выше расчетной оценивается как избыточное отложение жира в организме. Таким образом, ожирение – это избыточное отложение жира с увеличением массы тела.
Оценка степени ожирения производится по избытку массы тела по сравнению с максимально нормальной.
Если действительный вес тела превышает нормальный на 10-20%, это оценивается как ожирение I степени, на 21-49% - ожирение II степени, на 50-99% - ожирение III степени, на 100% и более - ожирение IV степени.
Распределение подкожно-жирового слоя определяется осмотром. При ожирении, связанном с перееданием (алиментарное ожирение), жир распределяется равномерно по всему телу.
Клиническое значение выявленных нарушений жирового обмена
1. Снижение питания, вплоть до развития кахексии, характерно для больных с хроническими гнойными заболеваниями легких. Нарушение обмена у них связано с длительно существующей потерей белка при большом количестве гнойной мокроты; нарушением синтеза белков в результате хронической интоксикации; повышением энергетических затрат организма во время заболевания.
С другой стороны, при снижении веса тела значительно повышается энергетическая «цена» доставки кислорода тканям в покое и при физической нагрузке. Так образуется порочный круг: увеличение энергетических затрат организма при хронических гнойных заболеваниях легких ведет к снижению питания; в свою очередь, снижение питания приводит к еще большему увеличению энергозатрат, которые обуславливают дальнейшее падение массы тела и т.д. поэтому в клинической практике очень важно следить за динамикой массы тела таких больных. Улучшение аппетита и увеличение массы тела являются у них первыми признаками начинающегося выздоровления
2.Ожирение резко отрицательно влияет на функциональное состояние легких. Уже на самых ранних его этапах уменьшается объем легочной вентиляции, развивается гиповентиляция. Она способствует развитию и затяжному течению воспалительных процессов в легких (бронхиты, пневмонии).
В результате отложения жира значительно повышается внутрибрюшное давление. Поэтому диафрагма у тучных людей располагается выше обычного, а ее движения ограничены. Все это приводит не только к гиповентиляции, но и к уменьшению общей емкости легких с развитием участков ателектазов, которые практически не вентилируются и еще больше затрудняют легочный газообмен.
Жировые отложения в заднем средостении сдавливают вены. Возникает венозный застой в малом круге кровообращения, выпотевание и скопление серозной жидкости (транссудата) в плевральных полостях.
Наконец, у больных с ожирением происходит снижение эластичности грудной клетки.
Таким образом, в результате всех этих нарушений уже при I-II степени ожирения тучным больным для поддержания необходимого для жизни (адекватного) легочного газообмена приходится применять усилия значительно большие, чем людям с нормальной массой тела. При физической нагрузке эта разница увеличивается. Развивается дыхательная недостаточность, которая характеризуется повышением парциального давления углекислого газа в артериальной крови (гиперкапнией) и снижением парциального давления кислорода (гипоксемией). Длительное существование гипоксемии и гиперкапнии приводит к повышению давления в системе малого круга кровообращения – легочной гипертензии.
Клинически гиперкапния и гипоксемия у тучных больных проявляются сонливостью, выраженным диффузным цианозом, цианозом губ, языка, одышкой I- III степени смешанного характера.
Патологическое состояние, возникающее при ожирении у лиц низкого или среднего роста, и проявляющееся частым поверхностным дыханием, сонливостью, общей слабостью, выраженным диффузным цианозом, тахикардией, склонностью к затяжным воспалительным процессам в легких, быстрым и ранним развитием хронического легочного сердца называется синдромом Пиквика.
3.Выявление отеков.
Периферические отеки – это скопление жидкости в подкожно-жировом слое.
Выявление отеков производится медленным, но достаточно сильным давлением среднего пальца правой руки на тыльную поверхность обеих стоп, на переднюю поверхность обеих голеней (где кожа прижимается к большеберцовой кости), на крестец. В этих областях кожа очень рыхло соединена с подлежащим апоневрозом, и имеется плотное основание (кость), к которому можно ее прижать.
При наличии отеков на поверхности кожи после надавливания остается более или менее значительная ямка. Если выраженной на глаз ямки не остается, следует провести кончиками пальцев по исследуемой поверхности. При задержке жидкости таким способом можно ощутить легкое углубление, которое оценивается как пастозность.
Клиническая оценка
Появление отеков у больных с хроническими заболеваниями легких оценивается как признак хронической легочно-сердечной недостаточности (хронического легочного сердца) в фазе декомпенсации.
В связи с тем, что в механизме развития периферических отеков при легочно-сердечной недостаточности существенное значение имеет гидростатический фактор, у больных с активным двигательным режимом периферические отеки раньше всего появляются на стопах, распространяясь затем на голени. При этом диагностическое значение имеют только отеки, развивающиеся одновременно на обеих конечностях. Отеки у больных, большую часть дня проводящих в положении лежа на спине, раньше всего появляются на крестце.
Клинические признаки периферических отеков, появляющихся при легочно-сердечной недостаточности:
а) вначале отеки появляются только к вечеру и самостоятельно проходят за ночь;
б) отечность нарастает медленно;
в) увеличение отеков сопровождается нарастающей вялостью и сонливостью;
г) больной лежит в кровати с низким изголовьем;
д) кожа в области отеков цианотичная и теплая на ощупь.
4. Пальпация грудной клетки.
1.Пальпаторное определение болезненности грудной клетки. Исходное положение больного – стоя или сидя. Положение врача – лицом к больному:
а) исследование локальной болезненности грудной клетки в местах выходов чувствительных веточек межреберных нервов – концом среднего пальца правой руки производится надавливание последовательно в каждом межреберье справа и слева у края грудины, по средней подмышечной линии, околопозвоночной линии.
Определяется локализация выявленной болезненности.
б) болезненность по ходу межреберий определяется последовательной пальпацией всех межреберий справа и слева;
в) локальная болезненность выявляется при сдавливании грудной клетки в переднезаднем направлении, (боль появляется в одном из боковых ее отделов) и при сдавливании грудной клетки с боков (боль появляется спереди или сзади в одной из половин грудной клетки).
Клиническая оценка
Ограниченные зоны болезненности при пальпации грудной клетки характерны для корешкового синдрома. Боли усиливаются при наклоне в здоровую сторону.
Появляющаяся локальная болезненность при сдавлении грудной клетки (не в области сдавления!) указывает на наличие трещины или перелома ребра. Более точно место перелома определяется последующей пальпацией.
2. Определение синхронности движения симметричных половин грудной клетки. Исследование выполняется при невозможности его определения во время осмотра из-за ожирения или поверхностного дыхания.
Исходное положение: больной стоит или сидит. Врач располагается сзади от больного, лицом к нему.
Ладони обеих рук врача плотно прижаты к подлопаточным областям грудной клетки больного. Затем больного просят сделать 2-3 глубоких вдоха.
Оценивается одновременность движения обеих половин грудной клетки.
Клиническая оценка
Меньшая подвижность одной из половин грудной клетки (отставание ее при дыхании) свидетельствует о локализации патологического процесса на этой стороне.
Ограничение дыхательной экскурсии половины грудной клетки может быть обусловлено: жидкостью в плевральной полости; воздухом в плевральной полости (пневмотораксом); массивной пневмонией; обтурационным ателектазом; массивными плевральными наложениями (швартами), оставшимися после перенесенного плеврита; массивным развитием склеротической ткани после перенесенного воспалительного процесса (фиброторакс).
3. Выявление пастозности кожи в области грудной клетки.
Исходное положение: больной сидит или стоит. Врач располагается лицом к нему.
Большим и указательным пальцами обеих рук захватывается кожно-жировая складка в симметричных областях последовательно по передней, боковой и задней (обычно в подлопаточной) поверхности грудной клетки.
Осязательно оценивается толщина складки у ее основания в симметричных областях. При утолщении складки она умеренно сдавливается. При наличии пастозности пальцы несколько погружаются в кожу складки.
Клиническая оценка
При отсутствии патологии органов дыхания толщина складок на симметричных участках грудной клетки одинакова, пастозности нет. В патологии толщина складки насколько больше на стороне поражения. Утолщение кожно-жировой складки на стороне пораженного легкого обусловлено небольшим отеком, пастозностью в результате местного нарушения крово- и лимфообращения.
4. Исследование эластичности грудной клетки.
Исходное положение: больной стоит лицом к врачу. Ладони рук врача располагаются справа и слева в симметричных областях боковой поверхности грудной клетки. Затем производится несколько энергичных, пружинящих движений, сдавливающих грудную клетку во фронтальной плоскости.
Оценивается эластическое сопротивление, которое оказывает грудная клетка.
Все студенты должны несколько раз определить эластичность грудной клетки у здоровых (своих товарищей) для четкого усвоения ощущения нормальной эластичности грудной клетки.
Клиническая оценка
Диагностическое значение имеет только снижение эластичности (ригидность) грудной клетки.
Двустороннее снижение эластичности грудной клетки без заболеваний органов дыхания появляется у людей пожилого и старческого возраста в связи с окостенением межреберных хрящей. При эмфиземе легких она связана с повышением внутриальвеолярного давления.
Одностороннее снижение эластичности грудной клетки характерно для скопления жидкости в плевральной полости; массивного развития соединительной ткани в легком (фиброторакс).
Голосовое дрожание – это пальпаторно определяемая вибрация грудной клетки при произношении каких-либо слов. При этом звук, возникающий в голосовой щели, проводится по системе бронхов через воздушную массу альвеол, плевральную щель и мягкие ткани грудной клетки на ее поверхность.
В каждой позиции рук врача больного просят громко сказать фразу, состоящую из 3-4 слов, содержащих букву «р»: «тридцать три красных помидора», «на горе Арарат растет красный виноград», «тридцать три красных трактора» и т.п. Фразы могут придумывать и сами студенты.
В каждой позиции оценивается громкость звука и его одинаковость с обеих сторон.
1 позиция: положение больного – стоя, с опущенными руками; положение врача – стоя, лицом к нему. Ладонная поверхность обеих рук плотно прикладывается к надключичным областям параллельно ключице.
2 позиция: ладонная поверхность рук плотно прикладывается к подключичным областям.
3, 4, 5 позиции: положение больного – стоя, с руками, поднятыми на пояс или на голову. Руки врача располагаются последовательно в верхней, средней и нижней зонах боковой поверхности грудной клетки.
6 позиция: положение больного – стоя, с опущенными руками, врач – сзади и лицом к нему; руки врача располагаются в надлопаточных областях.
7 позиция: положение больного – стоя, взявши себя за локти. Положение врача – сзади, лицом к нему. Руки врача располагаются в межлопаточной области.
8 позиция: руки врача располагаются в подлопаточных областях.
Всем студентам необходимо несколько раз провести исследование голосового дрожания у здоровых людей (у своих товарищей) для того, чтобы усвоить нормальную громкость голосового дрожания.
Клиническая оценка
Усиление или ослабление голосового дрожания улавливается лишь при легочных изменениях, площадь которых сопоставима с площадью ладони врача. Чем больше размеры изменений в легких, тем резче изменение голосового дрожания, и тем лучше оно улавливается.
Голосовое дрожание ослаблено во всех областях с одной стороны при пневмотораксе в связи с тем, что звук гасится воздухом, скопившимся в плевральной полости; обтурации главного бронха опухолью или увеличенными лимфоузлами.
Голосовое дрожание ослаблено в одной или нескольких (в зависимости от размеров поражения) областях с одной стороны при скоплении жидкости в плевральной полости; обтурационном ателектазе, в тех случаях, когда обтурация развивается на уровне долевого бронха; массивных плевральных наложениях (швартах).
Голосовое дрожание усилено при полости, образовавшейся в легком, так как звук резонирует в ней; уплотнении легочной ткани, когда через приводящий бронх звук из голосовой щели доходит до уплотнения и хорошо проводится на поверхность грудной клетки. Такое уплотнение легочной ткани встречается в двух вариантах: при воспалительной инфильтрации (пневмонии); при компрессионном ателектазе – в результате сдавления легкого скоплением жидкости в плевральной полости. При этом оно смещается кверху, кнутри и кзади, прижимаясь к корню. В результате усиление голосового дрожания при компрессионном ателектазе выявляется над уровнем скопления жидкости и кнутри от него.
ПЕРКУССИЯ ЛЁГКИХ
Подкожный жировой слой исследуется практически одновременно с кожей. Степень развития жировой клетчатки чаще находится в соответствии с массой тела и определяется величиной кожной складки на животе в области пупка; при резком ее уменьшении кожу легче взять в складку, при значительном отложении жира этого часто сделать не удается.
Большое клиническое значение имеет выявление отеков.
Отеки
Отеки (задержка жидкости) возникают прежде всего именно в подкожной клетчатке из-за ее пористой структуры, особенно там, где клетчатка более рыхла. Гидростатические и гидродинамические факторы объясняют появление отеков в низко расположенных участках тела (нижние конечности). Последний фактор играет важную роль в развитии отеков при болезнях сердца, сопровождающихся застойной сердечной недостаточностью. Отеки появляются чаще к концу дня, при длительном пребывании больного в вертикальном положении. В то же время при болезнях почек небольшие отеки чаще появляются прежде всего на лице (в области век) и обычно утром. В связи с этим больному может быть задан вопрос о том, не чувствует ли он по утрам тяжесть, отечность век. Впервые на появление такой отечности могут обратить внимание родственники больного.
При заболеваниях сердца, почек, печени, кишечника, эндокринных желез отеки могут носить распространенный характер. При нарушении венозного и лимфатического оттока, аллергических реакциях отеки нередко асимметричны. В редких случаях у пожилых людей они могут появляться при длительном пребывании в вертикальном положении, что (как и отеки у женщин в жаркое время года) не имеет большого клинического значения.
Больные могут обращаться к врачу с жалобами на припухание суставов , отеки лица , ног, быстрое увеличение массы тела, одышку . При общей задержке жидкости отеки возникают прежде всего, как уже говорилось, в низко расположенных частях тела: в люмбо-сакральной области, что особенно заметно у лиц, занимающих вертикальное или полулежачее положение. Такая ситуация типична для застойной сердечной недостаточности . Если больной может лежать в постели, отеки возникают прежде всего на лице, руках, как это бывает у молодых людей с заболеванием почек. К задержке жидкости приводит повышение венозного давления в какой-либо области, например, при отеке легких в связи с левожелудочковой недостаточностью при при возникновении асцита у больных с повышением давления в системе воротной вены (портальная гипертензия).
Обычно развитие отеков сопровождается увеличением массы тела, но уже начальные отеки на ногах и пояснице легко обнаруживаются при пальпации. Удобнее всего двумя - тремя пальцами прижать ткань к плотной поверхности большеберцовой кости, и через 2-3 с при наличии отеков обнаруживаются ямки в подкожной жировой клетчатке. Слабая степень отечности иногда обозначается как «пастозность». Ямки на голени образуются при надавливании лишь в том случае, если масса тела увеличилась не менее чем на 10-15 %. При хроническом лимфоидном отеке, микседеме (гипотиреоз) отеки носят более плотный характер, и при надавливании ямка не образуется.
Как при общих, так и местных отеках важное значение в их развитии играют факторы, участвующие в образовании интерстициальной жидкости на уровне капилляров. Интерстициальная жидкость образуется в результате фильтрации ее через капиллярную стенку - своеобразную полупроницаемую мембрану. Некоторая ее часть возвращается обратно в сосудистое русло благодаря дренажу интерстициального пространства по лимфатическим сосудам. Кроме гидростатического давления внутри сосудов на скорость фильтрации жидкости влияет осмотическое давление белков в интерстициальной жидкости, что имеет значение при образовании воспалительных, аллергических и лимфатических отеков. Гидростатическое давление в капиллярах варьирует в различных участках тела. Так, среднее давление в легочных капиллярах около 10 мм рт. ст., тогда как в почечных капиллярах около 75 мм рт. ст. При вертикальном положении тела в результате силы тяжести давление в капиллярах ног выше, чем в капиллярах головы, что создает условия для появления легких отеков ног к концу дня у некоторых людей. Давление в капиллярах ног у человека среднего роста в положении стоя достигает 110 мм рт. ст.
Выраженные общие отеки (анасарка) могут возникать при гипопротеинемии, при которой падает онкотическое давление, в основном связанное с содержанием в плазме альбумина, и жидкость задерживается в интерстициальной ткани, не поступая в сосудистое русло (нередко при этом отмечается уменьшение количества циркулирующей крови - олигемия, или гиповолемия).
Причинами гипопротеинемии могут быть самые различные состояния, объединяемые клинически развитием отечного синдрома. К ним относятся следующие:
- недостаточное потребление белка (голодание, некачественное питание);
- нарушение пищеварения (нарушение секреции ферментов поджелудочной железой, например, при хроническом панкреатите , других пищеварительных ферментов);
- нарушение всасывания продуктов питания, прежде всего белков (резекция значительной части тонкой кишки, поражение стенки тонкой кишки, глютеновая энтеропатия и т. п.);
- нарушение синтеза альбумина (заболевания печени);
- значительная потеря белков с мочой при нефротическом синдроме ;
- потеря белка через кишечник (экссудативные энтеропатии).
Уменьшение внутрисосудистого объема крови, связанное с гиgопротеинемией, может обусловить вторичный гиперальдостеронизм через систему ренин - ангиотензин, что способствует задержке натрия и образованию отеков.
Сердечная недостаточность обусловливает отеки вследствие следующих причин:
- нарушение венозного давления, которое может быть обнаружено по расширению вен на шее;
- эффект гиперальдостеронизма;
- нарушение почечного кровотка;
- повышение секреции антидиуретического гормона ;
- снижение онкотического давления в связи с застоем крови в печени, снижением синтеза альбумина, уменьшением потребления белка из-за анорексии, потерей белка с мочой .
Почечные отеки наиболее ярко проявляются при нефротическом синдроме, когда в связи с выраженной протеинурией теряется значительное количество белка (прежде всего альбумина), что приводит к гипопротеинемии и гипоонкотической задержке жидкости. Последняя усугубляется развивающимся гиперальдостеронизмом с повышением реабсорбции почками натрия. Более сложен механизм развития отеков при остронефритическом синдроме (например, в разгар типичного острого гломерулонефрита), когда, по-видимому, более существенную роль играет сосудистый фактор (повышение проницаемости сосудистой стенки), кроме того, имеет значение задержка натрия, приводящая к увеличению объема циркулирующей крови, «отеку крови» (гиперволемия, или плетора). Как и при сердечной недостаточности, отеки сопровождаются уменьшением диуреза (олигурия) и нарастанием массы тела больного.
Местные отеки могут быть обусловлены причинами, связанными с венозным, лимфатическим или аллергическим факторами, а также местным воспалительным процессом. При сдавлении вен снаружи, тромбозе вен, недостаточности венозных клапанов, варикозном расширении повышается капиллярное давление в соответствующей области, что приводит к застою крови и появлению отека. Наиболее часто тромбоз вен ног развивается при болезнях, требующих длительного постельного режима, в том числе состояниях после операции, а также при беременности.
При задержке оттока лимфы вода и электролиты реабсорбируются обратно в капилляры из интерстициальной ткани, однако профильтровавшиеся из капиллярной в интерстициальную жидкость белки остаются в интерстиции, что сопровождается задержкой воды. Лимфатические отеки возникают также в результате обструкции лимфатических путей филяриями ( - тропическая болезнь). При этом могут поражаться обе ноги, наружные половые органы. Кожа в пораженной области становится грубой, утолщенной, развивается слоновость.
При местном воспалительном процессе в результате повреждения ткани (инфекция, ишемия, воздействие некоторых химических веществ, таких как мочевая кислота) происходит освобождение гистамина, брадикинина и других факторов, которые обусловливают вазодилатацию и повышение проницаемости капилляров. Воспалительный экссудат содержит большое количество белка, в результате нарушается механизм перемещения тканевой жидкости. Нередко одновременно отмечаются классические признаки воспаления, такие как покраснение, боль, местное повышение температуры.
Увеличение проницаемости капилляров наблюдается также при аллергических состояниях, однако в отличие от воспаления не бывает боли и отсутствует покраснение. При отеке Квинке - особой форме аллергического отека (чаще на лице и губах) - симптомы обычно развиваются так быстро, что создается угроза жизни вследствие отека языка, гортани, шеи (асфиксия).
, , , , ,
Нарушение развития подкожно-жировой клетчатки
При исследовании подкожной жировой клетчатки обычно обращается внимание на повышенное ее развитие. При ожирении избыток жира откладывается в подкожной клетчатке достаточно равномерно, но в большей степени в области живота. Возможно и неравномерное отложение избытка жира. Наиболее характерным примером является синдром Кушинга (наблюдается при избыточной секреции кортикостероидных гормонов корой надпочечников), часто отмечается кушингоидный синдром , связанный с длительным лечением кортикостероидными гормонами. Избыток жира в этих случаях откладывается преимущественно на шее, лице, а также верхней части туловища, лицо обычно выглядит округлым, а шея полной (так называемое лунообразное лицо).
Кожа живота нередко значительно растягивается, что проявляется образованием участков атрофии и рубцов багрово-синюшного цвета в отличие от белесых участков атрофии кожи от растяжения после беременности или больших отеков.

Возможны прогрессирующая липодистрофия и значительная потеря подкожного жирового слоя (как и жировой клетчатки мезентериальной области), которая наблюдается при ряде тяжелых заболеваний, после больших оперативных вмешательств, особенно на желудочно-кишечном тракте, при голодании. Локальная атрофия подкожного жира наблюдается у больных
Подкожная жировая клетчатка (подкожная основа, подкожная ткань, гиподерма) - это рыхлая соединительная ткань с жировыми отложениями, соединяющая кожу с нижележащими тканями. Она обладает упругостью и прочностью на растяжение, ее толщина
неравномерная на различных участках тела, самые значительные жировые отложения на животе, ягодицах, у женщин еще на груди. Подкожный жировой слой у женщин почти в 2 раза толще, чем у мужчин (м: ж = 1: 1,89). У мужчин количество жира составляет около 11% массы тела, у женщин - около 24%. Подкожная жировая клетчатка богато снабжена кровеносными и лимфатическими сосудами, нервы в ней образуют широкопетлистые сплетения.
Подкожная жировая клетчатка участвует в формировании внешних форм тела, тургора кожи, способствует подвижности кожи, участвует в образовании кожных складок и борозд. Она выполняет функцию амортизатора при внешних механических воздействиях, служит энергетическим депо организма, участвует в жировом обмене, выполняет роль термоизолятора.
При клинической оценке развития подкожной жировой клетчатки используются термины «питание» и «упитанность». Питание подразделяется на нормальное, повышенное или избыточное (ожирение), пониженное (похудание, исхудание) и истощение (кахексия). Питание оценивается визуально, но более объективно о нем судят по пальпаторному исследованию толщины жирового слоя, массе тела и ее соотношении с должной массой, процентному содержанию жира в организме. Для этих целей используются специальные формулы и номограммы.
Выраженность подкожного жирового слоя существенно зависит от типа конституции: гиперстеники склонны к повышенному питанию, астеники - к пониженному. Вот почему при определении должной массы тела надо учитывать поправку на тип конституции.
В возрасте 50 лет и более количество жира увеличивается, особенно у женщин.
Здоровый человек может иметь разную степень упитанности, что зависит от типа конституции, наследственной предрасположенности, образа жизни [режима питания, физической активности, характера труда, привычек (курение, употребление алкоголя)]. Более старший возраст, неумеренность в еде, употребление алкоголя, особенно пива, малоподвижный образ жизни способствуют избыточному накоплению жира - ожирению. Неполноценное питание, увлечение некоторыми диетами, голодание, изнуряющий физический труд, пси- хо-эмоциональные перегрузки, привычные интоксикации (курение, алкоголь, наркотики) могут привести к похуданию и истощению.
Ожирение и похудание наблюдаются при некоторых заболеваниях нервной и эндокринной систем. Похудание разной степени
бывает при многих соматических, инфекционных и онкологических заболеваниях. Избыточное отложение жира и резкое его уменьшение может быть генерализованным и локальным, ограниченным, очаговым. Локальные изменения в зависимости от причины бывают симметричными или односторонними.
Вначале питание оценивается визуально с учетом пола, типа конституции и возраста.
При нормальном питании имеется:
- правильное соотношение роста и массы тела, правильное соотношение отдельных его частей - верхней и нижней половины тела, величины груди и живота, ширины плеч и таза, объема бедер;
- на лице и шее имеются умеренные жировые отложения, складки на подбородке и затылке отсутствуют;
- мышцы туловища и конечностей хорошо развиты и четко кон- турируются;
- костные выступы - ключицы, лопатки, остистые отростки позвоночника, подвздошные кости, коленные чашечки выступают умеренно;
- грудь развита хорошо, ее передняя стенка находится на уровне передней стенки живота;
- живот умеренных размеров, талия четко видна, жировые складки на животе и талии отсутствуют;
- жировые отложения на ягодицах и бедрах умеренные.
При избыточном питании лицо становится округлым, широким, заплывшим жиром с выраженным подбородком, мелкие морщины исчезают, возникают крупные складки на лбу, подбородке, затылке,
на животе, в области талии. Контуры мышц при ожирении исчезают, естественные западения (надключичные, подключичные ямки и др.) сглаживаются, костные выступы «тонут» в жировой ткани.
Понижение питания проявляется уменьшением величины тела, уменьшением или исчезновением жирового слоя, уменьшением мышц в объеме. Черты лица заостряются, щеки и глаза становятся впалыми, скуловые дуги очерченными, надключичные и подключичные ямки углубляются, четко контурируются ключицы, лопатки, остистые отростки, тазовые кости, четко вырисовываются межреберные промежутки и ребра, межостные промежутки на кистях. Крайняя степень истощения называется кахексией.
Пальпаторное исследование подкожного жирового слоя проводится с целью определения степени его развития на различных участках тела, выявления жировых и нежировых образований в его толще и в других тканях, выявления болезненности, отечности.
Ощупывание проводится скользящим движением ладонной поверхностью пальцев в местах наибольшего скопления жира и особенно там, где имеется необычная конфигурация поверхности кожи, ее складок. Такие участки ощупываются дополнительно охватыва- нием их двумя-тремя пальцами со всех сторон, при этом обращается внимание на консистенцию, подвижность и болезненность.
У здорового человека подкожный жировой слой эластичный, упругий, безболезненный, легко смещаемый, поверхность его ровная. При внимательном ощупывании нетрудно определить его мелкодольчатое строение, особенно на животе, внутренних поверхностях верхних и нижних конечностей.
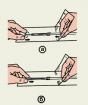
Толщина подкожного жирового слоя определяется захватыванием кожно-жировой складки двумя-тремя пальцами в определенных местах {рис. 36).
По толщине кожно-жировой складки в разных местах можно судить о выраженности и характере распределения жировой ткани, а при ожирении - о типе ожирения. При нормальном питании толщина кожно-жировой складки колеблется в пределах 1-2 см. Увеличение ее до 3 см и более указывает на избыточность питания, уменьшение менее 1 см - на недостаточность питания. Толщину кожно-жировой складки можно измерить специальным циркулем- калипером, однако в практической медицине их нет {рис. 37).
Наблюдаются случаи полного исчезновения подкожного жирового слоя при благополучном состоянии мышц, что может быть обусловлено врожденной генерализованной липодистрофией. Сущест-


Рис. 36. Места исследования толщины кожно-жировой складки.
- - на животе у края реберной дуги и на уровне пупка по срединно-ключичной линии; 2 - на передней грудной стенке по срединно-ключичной линии на уровне 2 межреберья или 3 ребра; 3 - под углом лопатки; 4 - на плече над трицепсом; 5 - над гребнем подвздошной кости или на ягодице; 6 - на наружной или передней поверхности бедра.
Рис. 37. Измерение толщины кожно-жировой складки циркулем-калипером.
 вует особый вариант липодистрофии - исчезновение подкожного жирового слоя на фоне чрезмерного развития мускулатуры - гипер- мускулярная липодистрофия, генез ее неясен. Эти особенности надо учитывать при оценке массы тела и расчета процентного содержания жира в организме.
вует особый вариант липодистрофии - исчезновение подкожного жирового слоя на фоне чрезмерного развития мускулатуры - гипер- мускулярная липодистрофия, генез ее неясен. Эти особенности надо учитывать при оценке массы тела и расчета процентного содержания жира в организме.
Локальное увеличение жирового слоя или ограниченное скопление жировых масс наблюдается при липоматозе, липоме, болезни Дер- кума, после подкожных инъекций.
Ограниченное утолщение жирового слоя бывает при воспалении в подкожной жировой клетчатке - панникулите. Это сопровождается болью, покраснением, повышением местной температуры.
Локальное уменьшение или исчезновение жирового слоя возможно на лице, верхней половине туловища, голенях, бедрах. Генез его неясен. Очаговое исчезновение подкожного жирового слоя бывает в местах повторных инъекций. Подобное часто наблюдается в местах систематического введения инсулина - на плечах и бедрах.
Зная индекс массы тела (ИМТ), можно по формуле рассчитать процентное содержание жира в организме, что важно для выявления ожирения и для наблюдения во время лечения.
Формула для мужчин - (1,218 х индекс массы тела) - 10,13
Формула для женщин - (1,48 х индекс массы тела) - 7,0
При расчете индекса массы тела и процентного содержания жира в организме необходимо исключить наличие отеков, особенно скрытых.