Biverkningar och biverkningar av insulin. Komplikationer av insulinadministration Potentiella patientproblem i samband med insulinbehandling
Underlåtenhet att följa reglerna för insulinbehandling leder till olika komplikationer. Låt oss överväga det vanligaste:
- Allergiska reaktioner - förekommer oftast vid injektionsställena, men kan manifestera sig som generaliserad urtikaria, anafylaktisk chock. Deras utseende är förknippat med ett brott mot injektionstekniken, användningen av tjocka nålar eller deras upprepade användning. Ett smärtsamt tillstånd uppstår när en för kall lösning injiceras eller injektionsstället är felaktigt valt. Dessutom underlättas förekomsten av allergier genom ett avbrott i behandlingen i flera veckor eller månader. För att förhindra det, efter en paus i behandlingen, bör endast humant hormon användas.
- Hypoglykemi är en minskning av blodsockerkoncentrationen. Denna komplikation åtföljs av symtom som är karakteristiska för den: riklig svettning, skakningar i armar och ben, hjärtklappning och hunger. Hypoglykemi utvecklas med en läkemedelsöverdos eller långvarig fasta. Komplikationer kan uppstå mot bakgrund av känslomässiga upplevelser, stress, efter fysisk överansträngning.
- Lipodystrofi - utvecklas på ställen med frekventa upprepade injektioner. Det leder till nedbrytning av fettvävnad och bildandet av en tätning (lipohypertrofi) eller fördjupning (lipoatrofi) på platsen för lesionen.
- Ökning av kroppsvikt - denna komplikation är förknippad med en ökning av kaloriintaget och en ökad aptit på grund av hunger när lipogenes stimuleras av insulin. Viktökning är som regel 2-6 kg, men om alla regler för en balanserad diet följs kan detta problem undvikas.
- Synstörning är en tillfällig komplikation som inträffar tidigt i administreringen av hormonet. Synen återställs på egen hand på 2-3 veckor.
- Retention av natrium och vatten i kroppen - ödem i nedre extremiteterna, liksom en ökning av blodtrycket, är förknippade med vätskeretention i kroppen och är tillfälliga.
För att minska risken för ovanstående patologiska tillstånd är det nödvändigt att noggrant välja injektionsställen och följa alla regler för insulinbehandling.
Lipodystrofi med insulinbehandling
En av de sällsynta komplikationerna av insulinbehandling som uppstår under långvarigt och regelbundet trauma på små perifera nerver och blodkärl med en nål är lipodystrofi. Ett smärtsamt tillstånd utvecklas inte bara på grund av administreringen av läkemedlet utan också när man använder otillräckligt rena lösningar.
Risken för en komplikation är att den stör absorptionen av det injicerade hormonet, orsakar smärtsamma känslor och kosmetiska defekter i huden. Det finns sådana typer av lipodystrofi:
- Lipoatrofi
På grund av försvinnandet av den subkutana vävnaden bildas en fossa vid injektionsstället. Dess utseende är förknippat med kroppens immunologiska svar på dåligt renade preparat av animaliskt ursprung. Behandling av detta problem består i användning av små doser av injektioner av högrenat hormon runt periferin av de drabbade områdena.
- Lipohypertrofi
Detta är bildandet av infiltrat i huden, det vill säga tätningar. Det inträffar när tekniken för läkemedelsadministration bryts, liksom efter den anabola lokala injektionsverkan. Det kännetecknas av en kosmetisk defekt och nedsatt absorption av läkemedlet. För att förhindra denna patologi bör injektionsställen bytas regelbundet, och när du använder ett område, lämna ett avstånd mellan punkteringar på minst 1 cm. Fysioterapi av fonophores med hydrokortison salva har en terapeutisk effekt.
Förebyggande av lipodystrofi kommer till följande regler: alternerande injektionsställen, injicering av insulin uppvärmt till kroppstemperatur, långsam och djup injektion av läkemedlet under huden, med endast skarpa nålar, rengöring av injektionsstället noggrant med alkohol eller annat antiseptiskt medel.
Insulin - det är ett läkemedel som sänker koncentrationen av socker i blodet, doserat i enheter av insulin (UI). Finns i 5 ml injektionsflaskor, 1 ml insulin innehåller 40 IE, 80 IE eller 100 IE - titta noga på flaskans etikett.
Insulin injiceras med en speciell engångsspruta, 1 ml.
På den ena sidan av skalan på cylindern finns det uppdelningar för ml, på den andra - uppdelningar för EI, på den och utför en uppsättning av läkemedlet, efter att ha uppskattat delningsskalan tidigare. Insulin administreras subkutant, intravenöst.
Syfte: terapeutiskt - för att sänka blodsockernivån.
Indikationer:
typ 1-diabetes mellitus;
hyperglykemisk koma.
Kontraindikationer:
1. hypoglykemisk koma;
2. en allergisk reaktion.
Utrustning:
Steril: en bricka med gasbind eller bomullstussar, en insulinspruta med en nål, 2: a nålen (om det finns en byte av nålen på sprutan), 70% alkohol, insulinberedning, handskar.
Icke-steril: sax, soffa eller stol, behållare för desinficering av nålar, sprutor, förband.
Patient- och läkemedelsberedning:
Förklara för patienten att det är nödvändigt att följa kosten när han får insulin. Kortverkande insulin administreras 15-20 minuter före måltiderna, dess hypoglykemiska effekt börjar om 20-30 minuter, når sin maximala effekt på 1,5-2,5 timmar, den totala verkningstiden är 5-6 timmar.
Nålen kan sättas in i flaskan med insulin och s / c först efter att flaskans lock och injektionsstället är torra från 70% alkohol, eftersom alkohol minskar aktiviteten av insulin.
När du drar en insulinlösning i en spruta, dra 2 IE mer än den föreskrivna dosen av läkaren, eftersom det är nödvändigt att kompensera för förluster när du tar bort luft och kontrollerar den andra nålen (förutsatt att nålen är avtagbar).
Insulinflaskorna förvaras i kylskåpet och förhindrar att de fryser. direkt solljus är uteslutet; värmdes upp till rumstemperatur före administrering.
Efter öppnandet kan flaskan förvaras i 1 månad; metallkåpan ska inte rivas av utan böjas tillbaka.
Körningsalgoritm:
Förklara för patienten under behandlingen, få samtycke från honom.
Ta på dig en ren mantel, maska, rengör händerna på en hygienisk nivå, sätt på handskar.
Läs namnet på insulin, dosering (40,80,100 IE i 1 ml) - måste motsvara läkarens recept.
Titta på datum, utgångsdatum - måste matcha.
Kontrollera förpackningens integritet.
Öppna förpackningen med den sterila insulinsprutan du väljer och placera den i en steril bricka.
Öppna aluminiumhöljet och behandla det med 70% alkohol två gånger.
Stick igenom injektionsflaskans gummilock efter att alkoholen har torkat, ta insulin (den dos som ordinerats av din läkare plus 2 enheter).
Byt ut nålen. Släpp luften från sprutan (2 enheter kommer in i nålen).
Lägg sprutan på en steril bricka, förbered 3 sterila bomullsbollar (två fuktade med 70% alkohol, den tredje torra).
Behandla huden först med 1: a, sedan med 2: a bomullstuss (med alkohol), håll 3: e (torr) i vänster hand.
Samla lädret i ett triangulärt veck.
För in nålen i veckets botten i en vinkel på 45 ° till ett djup av 1-2 cm (2/3 av nålen) och håll sprutan i din högra hand.
Injicera insulin.
Tryck ner injektionsstället torr med en bomullstuss.
Dra ut nålen genom att hålla i kanylen.
Kasta engångssprutan och nålen i en behållare med 3% kloramin i 60 minuter.
Ta bort handskar, placera en behållare med desinfektionsmedel.
Tvätta händerna, torka.
Möjliga komplikationer av insulinadministrering:
Lipodystrofi (försvinnande av fettvävnad vid injektionsstället, ärrbildning).
Allergisk reaktion (rodnad, urtikaria, Quinckes ödem).
Hypoglykemiskt tillstånd (vid överdos). Observerad: irritabilitet, svettning, hunger. (Hjälp med hypoglykemi: ge patienten socker, honung, söta drycker, kakor).
Diabetes. De mest effektiva behandlingsmetoderna Julia Popova
Möjliga komplikationer av insulinbehandling
Om du inte följer vissa säkerhetsåtgärder och regler kan insulinbehandling, liksom all annan behandling, orsaka olika komplikationer. Komplexiteten av insulinbehandling ligger i rätt val av dosering av insulin och valet av behandlingsregimen, därför måste en patient med diabetes mellitus särskilt noggrant övervaka hela behandlingsprocessen. Det verkar svårt först i början, och då brukar folk vana sig vid det och klara alla svårigheter perfekt. Eftersom diabetes är en livslång diagnos lär de sig att hantera en spruta som en kniv och gaffel. Men till skillnad från andra människor har patienter med diabetes mellitus inte råd med ens lite avkoppling och "vila" från behandlingen, eftersom detta hotar med komplikationer.
Lipodystrofi
Denna komplikation utvecklas vid injektionsställena som ett resultat av ett brott mot bildning och upplösning av fettvävnad, det vill säga tätningar uppträder vid injektionsstället (när fettvävnad ökar) eller depressioner (när fettvävnad minskar och subkutan fettvävnad försvinner). Följaktligen kallas detta den hypertrofiska och atrofiska typen av lipodystrofi.
Lipodystrofi utvecklas gradvis som ett resultat av långvarigt och konstant trauma för de små perifera nerverna med en sprutnål. Men det här är bara en av anledningarna, även om de är de vanligaste. En annan orsak till komplikationer är användningen av otillräckligt rent insulin.
Vanligtvis inträffar denna komplikation av insulinbehandling efter flera månader eller till och med år av insulinadministrering. Komplikationen är inte farlig för patienten, även om den leder till nedsatt absorption av insulin, och också ger personen obehag. För det första är detta kosmetiska defekter i huden och för det andra ömhet på komplikationsplatserna, vilket ökar med förändringar i vädret.
Behandling av atrofisk lipodystrofi består i användning av svininsulin tillsammans med novokain, vilket hjälper till att återställa nervernas trofiska funktion. Den hypertrofiska typen av lipodystrofi behandlas med fysioterapi: fonofores med hydrokortison salva.
Med förebyggande åtgärder kan du skydda dig mot denna komplikation.
Förebyggande av lipodystrofi:
1) alternering av injektionsställen;
2) införande av endast insulin uppvärmt till kroppstemperatur;
3) efter behandling med alkohol måste injektionsstället gnuggas försiktigt med en steril servett eller tills alkoholen har torkat helt;
4) injicera långsamt och djupt insulin under huden;
5) använd endast vassa nålar.
Allergiska reaktioner
Denna komplikation beror inte på patientens handlingar utan förklaras av närvaron av främmande proteiner i insulinets sammansättning. Det finns lokala allergiska reaktioner som förekommer vid och runt injektionsställena i form av rodnad i huden, klumpar, svullnad, sveda och klåda. Mycket farligare är generella allergiska reaktioner, som manifesterar sig i form av urtikaria, Quinckes ödem, bronkospasm, gastrointestinala störningar, ledvärk, förstorade lymfkörtlar och till och med anafylaktisk chock.
Livshotande allergiska reaktioner behandlas på ett sjukhus med införandet av hormonet prednisolon, de återstående allergiska reaktionerna avlägsnas med antihistaminer, liksom införandet av hormonet hydrokortison tillsammans med insulin. I de flesta fall är det dock möjligt att utesluta allergier genom att överföra patienten från svininsulin till humant insulin.
Kronisk insulinöverdos
Kronisk insulinöverdosering uppstår när behovet av insulin blir för högt, det vill säga överstiger 1-1,5 IE per 1 kg kroppsvikt och dag. I det här fallet försämras patientens tillstånd. Om en sådan patient ska minska insulindosen kommer han att må mycket bättre. Detta är det vanligaste symptomet på en överdos av insulin. Andra manifestationer av komplikationer:
Allvarlig diabetes;
Högt fastande blodsocker;
Skarpa fluktuationer i blodsockernivån under dagen;
Stora förluster av socker i urinen;
Frekventa fluktuationer i hypo- och hyperglykemi;
Tendens till ketoacidos;
Ökad aptit och viktökning.
Komplikationen behandlas genom att justera insulindoserna och välja rätt doseringsregim.
Hypoglykemiskt tillstånd och koma
Orsakerna till denna komplikation är felaktigt val av insulindos, som visade sig vara för hög, liksom det otillräckliga intaget av kolhydrater. Hypoglykemi utvecklas 2–3 timmar efter administrering av kortverkande insulin och under perioden med maximal aktivitet av långverkande insulin. Detta är en mycket farlig komplikation, eftersom koncentrationen av glukos i blodet kan sjunka mycket kraftigt och patienten kan ha en hypoglykemisk koma.
Utvecklingen av hypoglykemiska komplikationer leder ofta till långvarig intensiv insulinbehandling, åtföljd av ökad fysisk aktivitet.
Om blodsockernivån tillåts sjunka under 4 mmol / L, kan som svar på en lägre blodsockernivå uppstå en kraftig sockerökning, det vill säga ett tillstånd av hyperglykemi.
Förebyggande av denna komplikation är att minska dosen insulin, vars effekt uppstår när blodsockret sjunker under 4 mmol / l.
Insulinresistens (insulinresistens)
Denna komplikation orsakas av att vänja sig vid vissa doser insulin, som över tid inte längre ger önskad effekt och en ökning krävs. Insulinresistens kan vara både tillfällig och långvarig. Om behovet av insulin når mer än 100-200 U per dag, men patienten inte har attacker av ketoacidos och inte har andra endokrina sjukdomar, kan vi prata om utvecklingen av insulinresistens.
Anledningarna till utvecklingen av tillfällig insulinresistens inkluderar: fetma, höga nivåer av lipider i blodet, uttorkning, stress, akuta och kroniska infektionssjukdomar, brist på fysisk aktivitet. Därför kan du bli av med denna typ av komplikationer genom att utesluta de angivna anledningarna.
Långvarig eller immunologisk insulinresistens utvecklas på grund av produktion av antikroppar mot det injicerade insulinet, en minskning av antalet och känsligheten hos insulinreceptorer och leverfunktion. Behandlingen består i att ersätta svininsulin med humant insulin, och använda hormonerna hydrokortison eller prednisolon och normalisera leverfunktionen, inklusive genom diet.
Denna text är ett inledande fragment.Diabetes mellitus är en metabolisk sjukdom där kroppen saknar insulin och blodsockret (sockret) stiger. Diabetes kräver livslång behandling. Korrekt insulinbehandling är viktigt. Vad är insulin? Vilka typer av insuliner? Hur fungerar de? Hur man administrerar insulin korrekt? - du lär dig allt detta från det erbjudna materialet.
Insulin är ett hormon som produceras i speciella celler i bukspottkörteln och släpps ut i blodet som svar på matintaget. Målet med insulinbehandling är att upprätthålla blodsockernivån inom kompensation, eliminera diabetes, förhindra komplikationer och förbättra livskvaliteten.
Världens första insulininjektion gjordes 1922. 14 november, på födelsedagen till Frederick Bunting, en kanadensisk forskare som först gav en livrädd insulininsprutning till en diabetespojke, firar Världsdiabetesdagen... Idag är diabetesbehandling utan insulin inte möjlig.
Enligt hastigheten på sockerreduceringen och åtgärdens varaktighet, ultrakort, kort, utökad och långsiktiga insulineroch blandad (blandade insuliner, profiler) - färdiga blandningar som innehåller kort och utökat insulin i förhållandet från 10:90 till 50:50. Alla moderna insulinpreparat innehåller rent och högkvalitativt rekombinant genetiskt konstruerat humant insulin.
Ultrakort insulin träder i kraft 15 minuter efter injektionen och varar i högst 4 timmar. Dessa inkluderar NovoRapid Penfill, NovoRapid FlexPen, Humalog, Apidra... De är transparenta. De administreras omedelbart före eller omedelbart efter en måltid.
Korta insuliner börja minska sockret 30 minuter efter injektionen och agera i 6 timmar. De är också transparenta. Dessa inkluderar Actrapid NM, Bioinsulin R, Humulin Regular och Insuman Rapid... De introduceras 30 minuter före måltiderna.
Långvariga insuliner erhålls genom att tillsätta ämnen som saktar ner absorptionen i blodet. Kristaller bildas i den, därför sådant insulin i flaskan grumlig... Det träder i kraft 1,5 timmar efter administrering och varar upp till 12 timmar. Representanter: Protafan NM, Biosulin N, Humulin NPH, Insuman Basal och Monotard NM (insulin-zinksuspension)... De administreras två gånger om dagen (morgon och kväll).
Långsiktiga insuliner börjar agera efter 6 timmar, toppen av deras handling inträffar under perioden 8 till 18 timmar, varaktigheten av åtgärden är 20-30 timmar. Dessa inkluderar Insulin glargin (Lantus), som matas in en gång, och Insulin detemir (Levemir Penfill, Levemir FlexPen), som administreras i två steg.
Blandade insuliner är färdiga blandningar av kort och förlängt insulin. De indikeras med en bråkdel, till exempel 30/70 (där 30% är kort insulin och 70% är förlängt). Dessa inkluderar , Insuman Komb 25 GT, Mixtard 30 NM, Humulin M3, NovoMix 30 Penfill, NovoMix 30 FlexPen... Vanligtvis ges de två gånger om dagen (morgon och kväll) 30 minuter före måltiderna.
Insulinkoncentration mäts i läkemedlets verkningsenheter (U). Insulin i konventionella flaskor har en koncentration på 40 U i 1 ml av läkemedlet (U40), insulin i patroner (Penfill) och i sprutpennor (FlexPen) - 100 U i 1 ml av läkemedlet (U100). På samma sätt produceras sprutor för olika koncentrationer av insulin, som har motsvarande markeringar.
VIKTIG ! Insulinterapiregim, typ av läkemedel, dess dos, frekvens och tid för insulinadministrering ordineras av läkaren. Kort insulin behövs för att använda konsumerad mat och förhindra att blodsockret stiger efter måltiden, medan utökat insulin ger basala insulinnivåer mellan måltiderna. Följ strikt den insulinbehandlingsregim som ordinerats av din läkare och reglerna för administrering av insulin! Injicera insulin med en koncentration på 40 U / ml endast med en spruta avsedd för en koncentration på 40 U / ml och insulin med en koncentration på 100 U / ml - med en spruta avsedd för en koncentration på 100 U / ml.
Åtgärdssekvensen när man drar insulin med en spruta:
- Torka av locket med en bomullstuss och alkohol. Öppna insulinsprutan;
- När du skriver in insulin med förlängd verkan i en spruta, blanda det väl genom att rulla flaskan mellan handflatorna tills lösningen blir jämnt grumlig.
- Dra in så mycket luft in i sprutan som enheterna av insulin måste dras senare;
- Släpp ut luften i injektionsflaskan, vänd den upp och ner och dra upp lite mer insulin än nödvändigt. Detta görs för att göra det lättare att ta bort luftbubblor som oundvikligen kommer in i sprutan.
- Ta bort eventuell luft kvar i sprutan. För att göra detta, tryck lätt på sprutans kropp med fingret och, när bubblorna stiger, tryck lätt på kolven och släpp den överflödiga mängden insulin från den tillsammans med luften tillbaka i ampullen;
- Ta bort nålen från injektionsflaskan. Placera ett sterilt fodral på nålen och lägg sprutan åt sidan. Det är klart för injektion.
regler och injektionsställen för insulin: den hypoglykemiska effekten av insulin, och därmed graden av diabeteskompensation, beror direkt inte bara på insulindosen utan också på rätt teknik för dess administrering. Felaktig insprutningsteknik leder ofta till för svag, stark eller oförutsägbar läkemedelsåtgärd. Följ rätt insulininsprutningsteknik.
Injektioner kort insulin görs djupt i den subkutana vävnaden ( men inte intradermalt eller intramuskulärt!) framsidan av bukeneftersom insulin absorberas snabbt i blodomloppet från detta område. Förlängt insulin infördes i fibern antero-yttre lår.
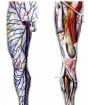
För att utesluta insprutning av insulin i muskeln rekommenderas att man använder sprutor och pennor med korta nålar - 8-10 mm långa (en traditionell insulinsprutnål har en längd på 12-13 mm). Dessa nålar är tunna och orsakar liten eller ingen smärta när de injiceras. De rekommenderade injektionsställena är markerade med lila i figuren.
Var försiktig när du injicerar insulin i axeln och subscapularis, men på grund av den lilla utvecklingen av subkutant fett på dessa platser kan läkemedlet komma in i muskeln. därför insulin på dessa platser rekommenderas inte.
För att få en insulininjektion behöver du:
- Frigör platsen för den avsedda administreringen av insulin. Det är inte nödvändigt att torka av injektionsstället med alkohol.
- Använd tummen, pekfingret och långfingret för att fälla huden för att förhindra att insulin tränger in i muskeln.
- Ta sprutan med den andra handen som ett spjut och var noga med att hålla nålkanylen med långfingret, gör snabbt en injektion vid basen av hudvikningen i en vinkel på 45 ° (med en nållängd på 12-13 mm) eller 90 ° (med en nållängd på 8-10 mm);
- Utan att lossa vikningen, tryck in sprutkolven hela vägen;
- Vänta 5-7 sekunder efter injektionen av insulin för att förhindra att läkemedlet flyter ut från injektionsstället och ta sedan bort nålen.

För att insulin ska kunna absorberas på samma sätt är det nödvändigt att byta injektionsstället och inte injicera insulin i samma plats för ofta. Om du bestämmer att du injicerar i buken på morgonen och i låret på eftermiddagen, måste du bara injicera detta insulin i magen och bara i låret under lång tid.
Det rekommenderas att alternera insulininjektionsställena inom samma område dagligen, samt att avvika från det föregående injektionsstället med minst 2 cm för att förhindra utveckling av lipodystrofi. För samma ändamål är det nödvändigt att byta sprutor eller nålar för injektionssprutor oftare åtminstone efter var 5: e injektion.
Vad är en "sprutpenna"?
Detta är en halvautomatisk spruta för självadministrering av insulin. Enheten ser ut som en kulspetspenna med en nål i slutet, inuti kroppen finns en speciell flaska (hylsa) med insulin, Penfill... Patienten, som vanligtvis använder en penna, fortsätter att injicera insulin på egen hand på sjukhuset. Använd två pennor (kort och förlängt insulin) eller en med blandat insulin. Insulindosen justeras av läkaren vid behov. En pennspruta med Penfill redan insatt kallas FlexPen.
Skapandet av sprutpennor för administrering av insulin gjorde det möjligt att avsevärt underlätta administreringen av läkemedlet. På grund av det faktum att dessa sprutpennor är helt autonoma system, finns det inget behov av att ta insulin från en injektionsflaska. NovoPen-pennan innehåller en tre-utbytbar cylinderampull (Penfill), innehåller en mängd insulin, vilket räcker i flera dagar. Ultratunna, silikonbelagda Novofine-nålar gör insulininjektion praktiskt taget smärtfri.
Insulinförvaring: Som med alla läkemedel är insulinförvaringstiden begränsad. Varje flaska måste ha en indikation på läkemedlets utgångsdatum.
VIKTIG! Tillåt inte injektionen av insulin med ett utgångsdatum! Insulintillförseln måste förvaras i kylskåpet (på dörren) vid en temperatur från +2 till +8° C och under inga omständigheter frysa! Insulinflaskor och sprutpennor som används för dagliga injektioner kan förvaras vid rumstemperatur på ett mörkt ställe (på nattduksbord, i pappersförpackningar) i högst en månad.
Om du inte kan lagra insulin i kylen, förvara det i den kallaste delen av rummet. Det viktigaste är att insulin inte får utsättas för höga och låga temperaturer, solljus och inte skakas.
Solljus bryter gradvis ner insulin som blir gulbrunt. Förvara aldrig insulin i en frys eller någon annan mycket kall plats. Upptint insulin kan inte användas. Långvarig skakning, t.ex. vid bilkörning, kan orsaka att vita flingor bildas i insulinet. Detta insulin kan inte användas!
Vanliga misstag vid administrering av insulin:
- Dålig blandning av förlängt (eller blandat) insulin före administrering. Blanda insulinet väl innan du injicerar genom att rulla flaskan mellan handflatorna.
- Införandet av kallt insulin. Insulinberedningar kräver endast kylskåp för långvarig förvaring. "Startad" flaska kan förvaras i upp till 1 månad på en mörk plats vid rumstemperatur. På avdelningar lagras vanligtvis insulin på patientens sängbord. Om insulin förvaras i kylskåp måste det tas bort 40 minuter före injektion (att värma flaskan med händerna är ineffektiv). Eftersom detta system är mycket svårt att följa är det säkrare att lagra flaskan vid rumstemperatur.
- Utgånget insulin. Var noga med att kontrollera läkemedlets utgångsdatum;
- Om huden torkas av med alkohol före injektionen (vilket vanligtvis inte behövs), bör alkoholen avdunsta helt. Annars kommer insulin att förstöras.
- Brott mot alterneringen av insulininjektionsställen;
- För djup (in i muskeln) eller för grunt (intradermal) injektion av insulin. Insulin måste injiceras strikt subkutant, för vilket ändamål ta huden i veck och släpp den inte förrän i slutet av läkemedelsadministrationen;
- Läckage av insulindroppar från injektionsstället. För att förhindra detta måste du ta bort nålen inte omedelbart utan efter att ha väntat 5-7 sekunder efter att läkemedlet har injicerats. Om läckage fortfarande uppstår hjälper följande teknik: när du utför en injektion sätts nålen först in halvvägs, sedan ändras riktningen på sprutan (avböjs åt sidan med 30 °) och nålen sätts in hela vägen. Då är inte kanalen genom vilken insulin kan rinna ut efter injektionen rak, men trasig, och insulin rinner inte ut;
- Brott mot regimen och schemat för insulinbehandling. Följ din läkares anvisningar strikt.
Med insulinbehandling minskar blodsockret med utvecklingen avhypoglykeminär blodsockret är under 3,0 mmol / L. Hypoglykemi är den vanligaste komplikationen av insulinbehandling hos diabetespatienter. Hypoglykemi utan medvetslöshet anses vara mild och patienten kan stoppa det på egen hand. Allvarlig hypoglykemi med nedsatt medvetenhet kallas, vilket kräver hjälp av andra eller medicinsk personal.
De klassiska symptomen på mild hypoglykemi är svår paroxysmal hunger, kall svett, darrande händer, yrsel, svaghet.
Om något av dessa symtom uppträder är det nödvändigt att snabbt bestämma blodsockret (helst med en snabb metod - med hjälp av en glukometer eller testremsa inom 1-2 minuter). Med tanke på den relativt långsamma utförandet av denna analys av expresslaboratorier (30-40 minuter), med en rimlig misstanke om hypoglykemi, bör dess lättnad startas omedelbart, även innan laboratoriets svar mottas.
Relativt sällsynt (upp till 1-2 gånger i veckan) är mild hypoglykemi acceptabel, särskilt hos ungdomar med diabetes, förutsatt att de snabbt och korrekt kontrolleras av patienten. I det här fallet är de inte farliga och visar att blodsockernivån är nära normal.
Vid det första tecknet på hypoglykemi,:
Ta snabbabsorberande kolhydrater i en mängd motsvarande 20 g glukos (se tabell), helst i flytande form. Efter stopp är det tillrådligt att ta ytterligare 10 g långsamt absorberade kolhydrater (1 bit bröd eller 2-3 torktumlare, eller 1 äpple eller 1 glas mjölk) för att förhindra återfall av hypoglykemi under de närmaste timmarna.
Läkemedel som är lämpliga för lindring av mild hypoglykemi
Hypoglykemisk koma behandlas på akutmottagningen.
VIKTIG! Följ den insulinbehandling som ordinerats av din läkare och reglerna för administrering av insulin!
Litteratur:
- Metodhandbok "Diabetes mellitus" för patienter och medicinsk personal, utvecklad av personalen vid Endocrinological Research Center vid Ryska akademin för medicinska vetenskaper (Moskva), 2002.
- Berger M. et al. Övning med insulinbehandling. Moskva, 1994.
- Dedov I.I., Shestakova M.V. Diabetes. En guide för läkare. - M.: Universum Publishing, 2003. - S. 117-122, S. 174-175.
Zhmerenetsky Konstantin Vyacheslavovich - professor vid institutionen för allmänpraktik och förebyggande medicin KGBOU DPO "Institute for Advanced Training of Health Professionals" från departementet för hälsa vid Khabarovsk-territoriet, doktor i medicinska vetenskaper
Insulinbehandling är ett sätt att behandla typ 1-diabetes och i vissa fall typ 2-diabetes. Varje patient med en sådan patologi måste följa den dos av läkemedlet som föreskrivs av läkaren. Ibland har denna behandling ett antal biverkningar. Alla diabetiker borde känna till dem. Komplikationerna med insulinbehandling kommer att diskuteras senare.
Diabetes mellitusbehandling
Om en person diagnostiseras med störningar inom kolhydratmetabolismen krävs akuta åtgärder. Den ledande behandlingsmetoden i detta fall är insulinbehandling för diabetes mellitus. Komplikationer kan uppstå av olika skäl.
Det finns dock inget mer effektivt sätt som kan förbättra livskvaliteten för patienter med typ 1-sjukdom. Införandet av insulin i kroppen gör det möjligt att säkerställa patienternas normala tillstånd.
Insulinbehandling är en metod som aktivt används för att behandla patienter med typ 1-diabetes mellitus, liksom under beredningen av en patient med typ 2-sjukdom för operation, vid vissa sjukdomar (till exempel förkylning).
Denna teknik används också vid ineffektivitet, de ordineras till patienter med typ 2-diabetes.
Den presenterade behandlingen kräver en korrekt beräkning av insulindosen. För detta tar patienten ett blod- och urintest. Baserat på det erhållna resultatet beräknar läkaren den dagliga mängden av detta läkemedel. Det är uppdelat i 3-4 injektioner, som måste administreras intramuskulärt under dagen.
Efter start av läkemedlet övervakar läkaren patientens blod- och urinsockernivåer. Justeringar görs vid behov. För att göra detta donerar en person blod före varje insulininjektion (måltid). Han samlar också urin på morgonen, eftermiddagen och natten. Med olämpliga doser av insulinbehandling kan komplikationer vara allvarliga. Därför tas processen att införa läkemedlet i kroppen på allvar.
Komplikationer
Den som har diagnostiserats med typ 1-diabetes bör tydligt känna till principerna för insulinbehandling. Komplikationer är vanliga. Men detta händer mestadels på grund av patientens fel. Det är särskilt svårt att vänja sig vid ett sådant livsschema i början av sjukdomen. Men med tiden blir detta förfarande vanligt, naturligt för människor.

Hormonet kommer att behöva injiceras i kroppen under hela livet. Rätt dos kommer att undvika olika komplikationer. Diabetes mellitus kan inte få en paus, ingen vila från behandlingen. Insulintillförsel krävs alltid. Man måste komma ihåg att allvarliga komplikationer är möjliga med ett antal överträdelser. De viktigaste är:
- En slöja framför mina ögon.
- Svullnad i benen.
- Lipohypertrofi.
- Lipoatrofi.
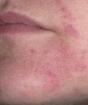
- Utseendet på röda kliande fläckar.
- Allergi.
- Böld.
- Hypoglykemi.
- Viktökning.
De befintliga typerna av komplikationer orsakas av ett antal skäl. Det bör förstås att insulin är ett protein. Det produceras inte i rätt mängd i kroppen av en typ 1-diabetiker. Därför injiceras den ständigt intramuskulärt. Patienter med liknande sjukdom ordineras insulin av olika ursprung. Det kan vara djur eller människa.
Det är värt att komma ihåg att hormonet insulin kan vara av olika slag. Det har olika giltighetsperioder. Deras dagliga rutin är strikt anpassad till intaget av droger. Insulin kan vara homologt, heterologt och blandat. De administreras vid olika tidpunkter och binder matintaget till dessa manipulationer.
Hypoglykemi
En av de möjliga komplikationerna med insulinbehandling är att tillståndet uppstår från en överdos av hormonet. I detta fall upplever patienten en akut brist på kolhydrater i kroppen. Någon tid efter injektionen kan ditt blodsocker sjunka kraftigt. Detta leder till utvecklingen av ett hypoglykemiskt tillstånd.
Om patienten har använt ett depotmedel kan det inträffa vid den maximala koncentrationen av ämnet. När ett snabbverkande hormon tas, utvecklas detta tillstånd snabbt.

Det bör noteras att denna typ av komplikationer i insulinbehandling, såsom hypoglykemi, kan uppstå inte bara på grund av intag av fel dos av hormonet. Efter att ha spelat sport, fysisk ansträngning eller känslomässig omvälvning utvecklas hon också ofta.
Hos personer med diabetes mellitus kan de första symptomen på detta tillstånd uppträda vid en avläsning på 5,5 mmol / l. Detta orsakas av den snabba sockernivån. Om nedgången är långsam kanske en person inte känner några avvikelser i sin hälsa på länge. I detta fall kan blodsockernivån gradvis sjunka till 2,7 mmol / L.
Varje person med en sådan diagnos bör känna till onormala tillstånd för sin kropp och komplikationerna med insulinbehandling. De viktigaste symptomen på hypoglykemi är intensiv hunger, hjärtklappning, skakningar och svettningar. Om bristen på kolhydrater ökar kommer kramper att uppstå. Personen kan förlora medvetandet.
Hur man beter sig vid hypoglykemi?
Förebyggande av komplikationer av insulinbehandling innebär först och främst bekant med orsakerna till olika tillståndsutseende och kampen mot dem.
Om en person känner att deras sockernivå sjunker, måste de äta en liten mängd kolhydratmat. Detta kan vara 100 g muffin, sött te eller 3-4 bitar raffinerat socker. Vissa människor med denna diagnos bär alltid en söt bar i väskan eller fickan. Detta är en vanlig livräddande försiktighetsåtgärd.

Om det inte finns någon förbättring efter att ha ätit kolhydratmat, äta samma portion söt.
Annars kan en person uppleva en hypoglykemisk koma. Detta kommer att kräva läkare. Ambulansgruppen injicerar 60 ml av en lösning (40%) glukos intravenöst. Detta gör att du kan stabilisera patientens tillstånd. Om det inte finns någon förbättring upprepas injektionen efter 10 minuter subkutant.
Om en person bor i ett område avlägset från staden, där en ambulans kan resa i mer än 20 minuter, ska han ha allt han behöver hemma vid hypoglykemisk koma. Släktingar måste ta kurser om intravenös glukos. Detta är viktigt.
Hypoglykemi kan leda till döden om inte lämpliga åtgärder vidtas i rätt tid. Speciellt ofta inträffar en sådan överträdelse hos äldre människor som har sjukdomar i hjärtat, blodkärlen eller hjärnan. Om sockernivån sjunker ofta leder det till utvecklingen av irreversibla mentala patologier. Minne och intelligens försämras.
Insulinresistens
En av de möjliga komplikationerna med insulinbehandling är en minskning av cellernas känslighet för hormonet. Detta tillstånd uppstår av ett antal skäl. Som ett resultat utvecklar en person insulinresistens. I detta fall ökas dosen av läkemedlet. För att kompensera för bristen på hormon krävs en dos på 100-200 U insulin.

En sådan avvikelse kan uppstå på grund av en minskning av antalet eller affiniteten hos receptorer i kroppen. Detta tillstånd blir ofta en följd av produktionen av antikroppar mot hormonet eller mot själva receptorerna.
Insulinresistens uppträder som regel på grund av klyvning av ett protein genom vissa enzymer eller dess bindning av immunkomplex.
Känsligheten för läkemedlet kan minska med en ökning av produktionen av kontrainsulinhormoner.
För att ordinera rätt behandling måste läkaren ta reda på den exakta orsaken till att ett sådant tillstånd uppträder. Under diagnosen elimineras tecken på kroniska infektionssjukdomar (till exempel bihåleinflammation, kolecystit etc.). En analys av de endokrina körtlarnas arbete utförs också. Läkaren kommer att ändra typen av inulin. Ibland kompletteras terapi med piller som hjälper till att sänka sockret i kroppen.
Det är viktigt att korrekt fastställa orsaken till komplikationen av insulinbehandling. Användningen av glukokortikoider indikeras i vissa fall. Den dagliga insulindosen ökas. Samtidigt tar patienten prednisolon (1 mg / kg) i 10 dagar. Därefter minskas dosen av läkemedlet i enlighet med patientens tillstånd.
I vissa fall kommer läkaren att ordinera sulfaterat insulin till patienten. Ämnet reagerar inte med antikroppar, orsakar nästan aldrig allergier. Dosen av denna typ av hormon måste justeras korrekt.
Allergi
Detta är en annan komplikation som ofta uppstår som ett resultat av terapi. Allergier kan vara lokala och generaliserade.
I det andra fallet uppstår urtikaria i ansiktet och nacken. Illamående, erosion på slemhinnorna i näsan, ögonen och munnen kan förekomma. Ibland utvecklas anafylaktisk chock.
En lokal komplikation av insulinbehandling är inflammation och klåda vid injektionsstället. Härdning kan också bestämmas här. Ett liknande tillstånd orsakas i de flesta fall av en felaktig injektion (nålen är trubbig eller tjock, medlet är kallt).

Sådana tillstånd kräver en förändring av insulintypen. Du kan byta tillverkare av hormonet eller byta från ett djurläkemedel till ett humant. Allergi är oftast en reaktion från kroppen inte på ett hormon utan på ett konserveringsmedel i dess sammansättning. Ytterligare ingredienser i injektionen kan vara väldigt olika. Därför är det värt att försöka tillämpa andra
Om läkemedlet inte kan ersättas används ett antal allergiläkemedel. För mildare komplikationer är hydrokortison lämpligt. I svåra fall föreskrivs "Kalciumklorid", "Difenhydramin", "Suprastin" etc.
Lipodystrofi
Med tanke på komplikationerna med insulinbehandling hos barn och vuxna är det värt att notera ett tillstånd som lipodystrofi. Det kan vara hypertrofiskt och atrofiskt.
I det andra fallet utvecklas patologin mot bakgrund av långvarig hypertrofi. Forskare vet inte med säkerhet mekanismerna för utveckling av sådana förhållanden. Vissa av dem tror att dessa avvikelser uppstår på grund av permanent skada på periferins nerver och ytterligare lokala störningar av neurotrofisk typ. Sådana störningar kan uppstå på grund av otillräckligt rent insulin.

Det är nödvändigt att byta till mottagande monokomponentformuleringar. I det här fallet minskar negativa manifestationer. Du måste också injicera på rätt sätt.
Mot bakgrund av lipodystrofi utvecklas ofta insulinresistens. Om det finns en benägenhet för sådana förhållanden, måste du ständigt byta injektionsställe, strikt följa alla regler för insulinbehandling. I detta fall måste hormonet också spädas i lika stor mängd med en lösning (0,5%) novokain.
Slöja framför ögonen, klåda, fläckar, abscess
Komplikationerna med insulinbehandling kan vara mycket olika. Ibland klagar folk på att en slöja dyker upp på grund av drogen. Det orsakar obehag, det är svårt att läsa någonting. Detta tillstånd kan orsaka allvarlig ångest. Detta symptom förväxlas ofta med retinopati (fundusinvolvering).
Men höljet orsakas oftast av linsens brytningar. Så reagerar han på att ta drogen. En slöja framför ögonen dyker upp hos personer som nyligen har börjat ta hormonet. Efter 2-3 veckor försvinner detta symptom på egen hand. I inget fall ska du sluta ge injektioner när ett sådant symptom uppträder.
Ben kan svälla när du tar insulin. Det är också ett tillfälligt symptom som uppträder under de första veckorna av läkemedelsadministrering. På grund av hormonet behålls natrium och vatten i kroppen. Gradvis kommer kroppen att vänja sig vid nya förhållanden. Svullnaden kommer att försvinna. Av samma anledning kan blodtrycket öka i början av behandlingen.
Klåda röda fläckar kan förekomma på injektionsstället hos vissa patienter. De orsakar stort obehag. I detta fall blandas läkemedlet med hydrokortison. Tidigare noterade vissa patienter ett sådant fenomen när de tog insulin, såsom en abscess. Idag förekommer praktiskt taget inte denna patologi.
Andra avvikelser
Det finns andra komplikationer av insulinbehandling. Ett av de obehagliga fenomenen är snabb viktökning. Patienter som tar hormonet får i genomsnitt 3-5 kg. Det är helt normalt. Att ta insulin aktiverar lipogenesprocessen (fett bildas under huden). Dessutom kan aptiten öka.
För att behålla din figur måste du noga välja dieten. Frekvensen av matintag, dess kaloriinnehåll kräver kontroll. Annars påverkar det inte bara figuren utan också det allmänna välbefinnandet. Olika patologier orsakade av en kraftig viktökning kan förekomma.
Det är också värt att notera att intag av insulin leder till en minskning av kalium i blodet. Därför visas patienter med diabetes en speciell diet. Bär, citrusfrukter, örter (särskilt persilja), grönsaker (lök, kål, rädisor) måste läggas till i menyn. Ansvarig behandling av din dagliga rutin, kost och regler för administrering av insulin, kan du minska de negativa effekterna av terapi på kroppen.
Förebyggande
Varje diabetiker bör veta hur man kan förhindra komplikationer av insulinbehandling. Det finns några enkla regler att följa. Du måste ständigt övervaka dina blodsockernivåer. Detta görs efter att ha ätit. Indikatorerna registreras. I det här fallet är det nödvändigt att notera om det fanns en fysisk eller känslomässig stress. Sjukdomar, särskilt med en ökning av temperaturen eller en inflammatorisk karaktär, bör också noteras vid registrering av resultaten för mätning av sockernivåer.
Insulindoser bör justeras med din läkare. Samtidigt följer de specialdieter. Du kan kontrollera din sockernivå med testremsor. De doppas i urinen och sedan kontrolleras resultatet mot kontrollfältet. Ett blodprov är mer exakt, men testremsor är lättare att använda hemma. Du kan köpa en blodsockermätare. Det gör att du kan få exakta resultat om en persons tillstånd vid en viss tid på dagen.
Diabetiker måste övervaka sin kroppsvikt. Att vara överviktig kräver omedelbar korrigering.
Efter att ha övervägt de möjliga komplikationerna med insulinbehandling kan du bestämma deras närvaro i de tidiga stadierna. Om du följer tydliga regler för att ta drogen kan du undvika olika obehagliga situationer i framtiden.