Mis on beetablokaatorid? Klassifikatsioon, ravimite nimetused ja nende kasutamise nüansid. Beetablokaatorid: mis need on, loetelu parimatest ravimitest, vastunäidustustest ja kõrvaltoimetest Mis ravimid on blokaatorid
Irina Zahharova
Beetablokaatorid on ravimid, mis mõjutavad inimese keha sümpatoadrenaalset süsteemi, mis reguleerib südame ja veresoonte tööd. Hüpertensiooni korral blokeerivad ravimid moodustavad ained adrenaliini ja norepinefriini toimet südame ja veresoonte retseptoritele. Blokaad soodustab vasodilatatsiooni ja südame löögisageduse langust.
1949. aastal leidsid teadlased, et veresoonte ja südamekoe seinad sisaldavad mitut tüüpi retseptoreid, mis reageerivad adrenaliinile ja norepinefriinile:
- Alfa 1, alfa 2.
- Beeta 1, beeta 2.
Retseptorid tekitavad adrenaliini mõju all impulsse, mille mõjul toimub veresoonte ahenemine, pulsisageduse suurenemine, rõhu ja glükoositaseme tõus ning bronhide paisumine. Arütmia ja hüpertensiooniga inimestel suurendab see reaktsioon hüpertensiivse kriisi ja südameataki tõenäosust.
Retseptorite avastamine ja nende töö mehhanismi uurimine oli aluseks uue ravimirühma loomisele hüpertensiooni raviks:
- alfablokaatorid;
- beetablokaatorid.
Arteriaalse hüpertensiooni ravis on põhiroll beetablokaatoritel, alfablokaatoritel on teisejärguline tähtsus.
Alfa blokaatorid
Kõik seda tüüpi ravimid on jagatud 3 alarühma. Klassifikatsioon põhineb retseptorite toimemehhanismil: selektiivne - blokeerib ühte tüüpi retseptoreid, mitteselektiivne - blokeerib mõlemat tüüpi retseptoreid (alfa 1, alfa 2).
Arteriaalse hüpertensiooniga on vaja blokeerida alfa1 retseptorid. Arstid määravad selleks alfa-1 blokaatorid:
- Doksasosiin.
- Terasosiin.
- Prazonin.
Nendel ravimitel on väike kõrvaltoimete loetelu, üks oluline puudus ja mitu eelist:
- avaldavad positiivset mõju kolesterooli (üld) tasemele, mis pärsib ateroskleroosi arengut;
- need ei ole diabeetikutele ohtlikud; tarbituna jääb veresuhkru sisaldus muutumatuks;
- vererõhk langeb, samal ajal kui pulss suureneb veidi;
- meeste potentsi ei kannata.
Puudus
Alfa-blokaatori mõjul laienevad igat tüüpi veresooned (suured, väikesed), nii et rõhk väheneb rohkem, kui inimene on püstiasendis (seistes). Kui inimesel kasutatakse alfablokaatorit, on horisontaalsest asendist tõustes häiritud vererõhu normaliseerumise loomulik mehhanism.
Inimene võib järsult püstiasendisse asudes minestada. Püsti tõustes on tal rõhk järsult langenud, aju hapnikuvarustus halveneb. Inimene tunneb silmis tugevat nõrkust, pearinglust, tumenemist. Mõnel juhul on minestamine vältimatu. See on ohtlik ainult vigastuste korral kukkumisel, sest pärast horisontaalse positsiooni võtmist taastub teadvus, rõhk normaliseerub. See reaktsioon ilmneb ravi alguses, kui patsient võtab esimese tableti.
Toimemehhanism ja vastunäidustused
Pärast pillide (tilgad, süstimine) võtmist ilmnevad inimkehas järgmised reaktsioonid:
- südame koormus väheneb väikeste veenide laienemise tõttu;
- vererõhu tase langeb;
- veri ringleb paremini;
- kolesterooli tase väheneb;
- kopsu rõhk normaliseerub;
- suhkrutase normaliseerub.
Alfa-adrenoblokaatorite kasutamine on näidanud, et mõnel patsiendil on südameataki oht. Vastuvõtmise vastunäidustused on haigused: hüpotensioon (arteriaalne), neeru (maksa) puudulikkus, ateroskleroosi sümptomid, müokardiinfarkt.
Kõrvalmõjud
Alfa-blokaatorravi ajal on võimalikud kõrvaltoimed. Patsient võib kiiresti väsida, teda võib häirida pearinglus, unisus, väsimus. Lisaks mõnedel patsientidel pärast pillide võtmist:
- närvilisus suureneb;
- seedetrakti töö on häiritud;
- tekivad allergilised reaktsioonid.
Kui teil tekib mõni ülaltoodud sümptomitest, peate oma arstiga nõu pidama.
Doksasosiin
Toimeaine on doksasosiinmesülaat. Lisaained magneesium, MCC, naatriumlaurüülsulfaat, tärklis, piimasuhkur. Väljalaskevorm - tabletid. Pakend on kahte tüüpi: lahter 1 kuni 5 pakis, purk. Rakupakend võib sisaldada 10 või 25 tabletti. Tablettide arv purgis:
Pärast ühekordset annust vahendeid täheldatakse mõju pärast 2, maksimaalselt 6 tunni pärast. Tegevus kestab 24 tundi. Doksasosiiniga samaaegselt võetud toit aeglustab ravimi toimet. Pikaajalisel kasutamisel on võimalik vasaku vatsakese hüpertroofia. Neer ja sooled eemaldatakse.
Terasosiin
Toimeaine on terasosiinvesinikkloriid, tablette toodetakse kahte tüüpi - 2 ja 5 mg. Üks pakend sisaldab 20 tabletti, mis on pakitud 2 blister-tüüpi blistrisse. Ravim imendub hästi (assimilatsioon 90%). Mõju tekib tunni jooksul.
Suurem osa ainest (60%) eritub seedetrakti kaudu, 40% neerude kaudu. Terasosiini määratakse suu kaudu, alustades hüpertensiivsete probleemide korral 1 mg-st, suurendatakse annust järk-järgult 10-20 mg-ni. Kogu annus on soovitatav võtta enne magamaminekut.
Prazonin
Toimeaine on prasoniin. Üks tablett võib sisaldada 0,5 või 1 mg prasoniini. Määrake kõrge vererõhu ravimid. Toimeaine soodustab vasodilatatsiooni:
- arterid;
- venoossed anumad.
Maksimaalset toimet ühe annusega võib oodata 1 kuni 4 tundi, kestab 10 tundi. Inimene võib uimastist sõltuvusse sattuda, vajadusel annust suurendada.
Beetablokaatorid
Hüpertensiooni beetablokaatorid pakuvad patsientidele tõelist abi. Need on kaasatud patsientide raviskeemi. Allergiliste reaktsioonide ja vastunäidustuste puudumisel sobib ravim enamiku inimeste jaoks. Blokaatoritablettide võtmine vähendab kaasnevaid hüpertensiooni sümptomeid ja on selle hea ennetaja.
Kompositsiooni moodustavad ained blokeerivad negatiivse mõju südamelihasele:
- madalam rõhk;
- parandada üldist seisundit.
Selliseid ravimeid eelistades ei saa te karta hüpertensiivseid kriise ja insuldi.
Liigid
Hüpertensiooni ravimite loetelu on lai. See hõlmab selektiivseid ja mitteselektiivseid ravimeid. Selektiivsus on selektiivne toime ainult ühte tüüpi retseptoritele (beeta 1 või beeta 2). Mitteselektiivsed ained mõjutavad samaaegselt mõlemat tüüpi beeta-retseptoreid.
Beetablokaatorite võtmisel patsientidel täheldatakse järgmisi ilminguid:
- südame löögisagedus väheneb;
- rõhk väheneb märgatavalt;
- veresoonte toon muutub paremaks;
- verehüüvete moodustumine aeglustub;
- kehakuded on hapnikuga paremini varustatud.
Praktikas kasutatakse beetablokaatoreid arteriaalse hüpertensiooniga patsientide raviks laialdaselt. Võib välja kirjutada kardioselektiivseid ja mittekardioselektiivseid blokaatoreid.
Kardioselektiivsete beetablokaatorite loetelu
Mõelge mitme kõige populaarsema ravimi kirjeldusele. Apteegis saab neid osta käsimüügist, kuid eneseravimisel võivad olla tõsised tagajärjed. Beetablokaatorite võtmine on võimalik alles pärast arstiga konsulteerimist.
Kardioselektiivsete ravimite loetelu:
- Atenolool.
- Metoprolool.
- Acebutolool.
- Nebivolool.
Atenolool
Toimeainet prolongeeritult vabastav ravim. Esialgsel etapil on tarbimiskiirus 50 mg päevas, mõne aja pärast saab seda suurendada, maksimaalne ööpäevane annus on 200 mg. Tund pärast ravimi võtmist hakkab patsient tundma terapeutilist toimet.
Terapeutiline toime kestab kogu päeva (24 tundi). Kahe nädala pärast on uimastiravi efektiivsuse hindamiseks vaja külastada arsti. Selle perioodi lõpuks peaks rõhk normaliseeruma. Atenolool on saadaval 100 mg tablettidena, pakendatud 30 purki või 10 rakupakendisse.
Metoprolool
Metoprolooli võtmisel tekib rõhu kiire langus, toime avaldub 15 minuti pärast. Ravitoime kestus on lühike - 6 tundi. Arst määrab vastuvõttude sageduse 1 kuni 2 korda päevas, 50-100 mg korraga. Metoprolooli võib tarbida mitte rohkem kui 400 mg päevas.
Toode vabaneb 100 mg tablettide kujul. Lisaks toimeainele metoproloolile sisaldavad need abiaineid:
- laktoosmonohüdraat;
- tselluloos;
- magneesiumstearaat;
- povidoon;
- kartulitärklis.
Aine eritub kehast neerude kaudu. Lisaks hüpertensioonile on Metropolol efektiivne stenokardia, müokardiinfarkti, migreeni profülaktiliseks aineks.
Acebutolool
Acebutolooli ööpäevane annus on 400 mg. Võtke seda 2 korda. Ravi ajal võib arst suurendada tarbimist päevas kuni 1200 mg-ni. Suurimat ravitoimet tunnevad patsiendid, kellel koos kõrge vererõhuga diagnoositakse ventrikulaarne arütmia.
Ravimit toodetakse kahes vormis:
- 0,5% süstelahus 5 ml ampullides;
- tabletid kaaluga 200 või 400 mg.
Acebutolool eritub organismist neerude ja seedetrakti kaudu 12 tundi pärast allaneelamist. Toimeainet võib leida rinnapiimast. Seda peavad imetavad naised arvestama.
Nebivolool
Ravimi toimet saate hinnata 2 nädalat pärast manustamise algust. Lisaks vererõhu langetamisele on ravimil antiarütmiline toime. Neljanda vastuvõtu nädala lõpuks peaks patsiendil olema rõhk, 2-kuulise vastuvõtu kuu lõpuks peaks see muutuma stabiilseks.
Nebivolooli toodetakse tablettide kujul, mis on pakendatud pappkarpidesse. Toimeaine on nebivoloolvesinikkloriid. Selle eritumine kehast sõltub inimese ainevahetusest, mida suurem on ainevahetus, seda kiiremini see eritub. Eritumine toimub seedetrakti ja neerude kaudu.
Täiskasvanu päevane norm on 2 kuni 5 mg päevas. Pärast patsiendi kohanemist ravimiga võib päevaannust suurendada 100 mg-ni. Suurim efekt saavutatakse ravimi samaaegsel võtmisel.
Mittekardioselektiivsed ravimid
Mittekardioselektiivsete rõhuravimite rühma kuuluvad järgmised beetablokaatorid:
- Pindolool.
- Timolool.
- Propranolool.
Pindolool määratakse vastavalt skeemile: 5 mg 3-4 korda päevas. Päeva jooksul on 3-kordse manustamise korral võimalik ühekordset annust suurendada kuni 10 mg. Seda ravimit mõõdukates annustes määratakse patsientidele, kellel on diagnoositud suhkurtõbi.
Timolool hüpertensiooni ravis on ette nähtud kahes annuses annuses 10 mg. Kui tervislikel põhjustel tekib vajadus, kohandatakse päevaannus 40 mg-ni.
Beetablokaatorite tühistamine peaks toimuma arsti järelevalve all. Patsiendi vererõhk võib järsult tõusta. Kui patsient keeldub seda võtmast, on soovitatav päevane annus järk-järgult vähendada kuus.
© Saidi materjalide kasutamine ainult kokkuleppel administratsiooniga.
Adrenergilised blokaatorid moodustavad suure rühma ravimeid, mis blokeerivad adrenaliini ja norepinefriini retseptoreid. Neid kasutatakse laialdaselt terapeutilises ja kardioloogilises praktikas, neid määratakse kõikjal erinevas vanuses patsientidele, kuid peamiselt eakatele inimestele, kellel on kõige tõenäolisem veresoonte ja südamekahjustus.
Elundite ja süsteemide toimimine sõltub mitmesuguste bioloogiliselt aktiivsete ainete toimest, mis mõjutavad teatud retseptoreid ja põhjustavad teatud muutusi - veresoonte laienemist või kitsendamist, südame kokkutõmbe tugevuse vähenemist või suurenemist, bronhide spasmi jne. Teatud olukordades on nende hormoonide mõju või on vaja neutraliseerida nende mõju seoses tekkiva haigusega.
Epinefriini ja noradrenaliini eritavad neerupealise medulla ja neil on lai valik bioloogilisi mõjusid - vasokonstriktsioon, rõhu tõus, veresuhkru tõus, bronhide laienemine, soolelihaste lõdvestumine, pupillide laienemine. Need nähtused on võimalikud hormoonide vabanemise tõttu perifeersetes närvilõpmetes, millest vajalikud impulsid lähevad elunditesse ja kudedesse.

Erinevate haiguste korral on adrenaliini ja norepinefriini mõju kõrvaldamiseks vajalik blokeerida adrenergilised impulsid. Sel eesmärgil kasutatakse adrenergilisi blokaatoreid, mille toimemehhanismiks on adrenergiliste retseptorite, valgumolekulide blokeerimine adrenaliiniks ja norepinefriiniks, samas kui hormoonide teket ja vabanemist see ei häiri.
Adrenergilisi blokeerivate ainete klassifikatsioon
Vaskulaarsetes seintes ja südames paiknevad alfa-1, alfa-2, beeta-1 ja beeta-2 retseptorid. Sõltuvalt inaktiveeritud retseptorite tüübist vabanevad alfa- ja beeta-adrenergilised blokaatorid.
Alfa-adrenergiliste blokaatorite hulka kuuluvad fentolamiin, tropafeen, püroksaan, beetaretseptorite aktiivsust pärssivad ravimid - anapriliin, labetalool, atenolool jt. Esimese rühma ravimid lülitavad välja ainult need adrenaliini ja norepinefriini toimed, mida vahendavad alfa-retseptorid, teise vastavalt beeta-adrenergilised retseptorid.
Ravi efektiivsuse suurendamiseks ja mõnede kõrvaltoimete kõrvaldamiseks on välja töötatud selektiivsed adrenergilisi blokeerivad ained, mis toimivad rangelt teatud tüüpi retseptoritele (α1,2, β1,2).

Adrenergiliste blokaatorite rühmad
- Alfa blokaatorid:
- α-1-adrenergilised blokaatorid - prasosiin, doksasosiin;
- a -2-blokaatorid - johimbiin;
- α-1,2-adrenergilised blokaatorid - fentolamiin, püroksaan, nicergoliin.
- Beetablokaatorid:
- kardioselektiivsed (β-1) adrenergilised blokaatorid - atenolool, bisoprolool;
- mitteselektiivsed β-1,2-blokaatorid - propranolool, sotalool, timolool.
- Nii alfa- kui ka beeta-adrenergiliste retseptorite blokaatorid - labetalool, karvedilool.
Alfa blokaatorid
Alfa-adrenergilised blokaatorid (alfa-AB), mis blokeerivad erinevat tüüpi alfa-retseptoreid, toimivad samamoodi, mõistes samasuguseid farmakoloogilisi toimeid ja erinevus nende kasutamises seisneb kõrvalreaktsioonide arvus, mis mõistetavatel põhjustel on alfa-1,2-s suurem blokaatorid, sest need on suunatud kõikidele adrenaliiniretseptoritele korraga.
Selle rühma ravimid aitavad kaasa veresoonte valendiku laienemisele, mis on eriti märgatav nahas, limaskestades, sooleseinas, neerudes. Perifeerse vereringe võimekuse suurenemisega väheneb vaskulaarsete seinte resistentsus ja süsteemne arteriaalne rõhk, seetõttu hõlbustatakse märkimisväärselt mikrotsirkulatsiooni ja verevoolu vereringesüsteemi perifeerias.

Sellele aitab kaasa perifeeria laienemisest ja lõdvestumisest tingitud venoosse tagasivoolu vähenemine südame koormuse vähendamine, mis muudab selle töö lihtsamaks, ja elundi seisund paraneb. Alfa-adrenergilised blokaatorid aitavad kraadi vähendada, hõlbustades elundi tööd, ei põhjusta tahhükardiat, mis sageli tekib numbri kasutamisel.
Lisaks vasodilataatorile ja hüpotensiivsele toimele muudavad alfa-AB-d rasvade ainevahetuse näitajaid paremuse poole, aidates kaasa antiarterogeensete rasvafraktsioonide üldise vähenemisele ja kontsentratsiooni suurenemisele, seetõttu on nende määramine võimalik erineva päritoluga rasvumise ja düslipoproteineemiate korral.
Α-blokaatorite kasutamisel muutub ka süsivesikute metabolism. Rakud muutuvad insuliini suhtes tundlikumaks, nii et suhkur imendub nende abil paremini ja kiiremini, mis hoiab ära hüperglükeemia ja normaliseerib indikaatori. See efekt on patsientide jaoks väga oluline.
Alfa-adrenoblokaatorite eriline kasutusala on uroloogiline patoloogia. Niisiis kasutatakse eesnäärme hüperplaasia korral aktiivselt α-adrenergilisi blokeerivaid ravimeid, kuna neil on võime kõrvaldada mõned selle sümptomid (öine urineerimine, põie osaline tühjendamine, põletustunne ureetras).
Alfa-2-adrenergilistel blokaatoritel on nõrk mõju veresoonte seintele ja südamele, seetõttu pole need kardioloogias populaarsed, kuid kliiniliste uuringute käigus märgati silmatorkavat mõju suguelundite piirkonnale. See asjaolu sai põhjuseks nende määramise seksuaalse düsfunktsiooni korral meestel.
Näidustused alfa-AB kasutamiseks on:
- Perifeerse verevoolu häired -, akrotsüanoos, diabeetiline mikroangiopaatia);
- Feokromotsütoom;
- Jäsemete pehmete kudede troofilised kahjustused, eriti ateroskleroosi, külmumise, lamatiste korral;
- Edasilükatud vaskulaarse dementsuse tagajärjed;
- BPH;
- Anesteesia ja kirurgia - hüpertensiivsete kriiside ennetamiseks.

Prazosiin, doksasosiin kasutatakse aktiivselt hüpertensiooni ravis, tamsulosiin, terasosiin efektiivne eesnäärme hüperplaasia korral. Püroksaan on rahustava toimega, parandab und, leevendab sügelust allergilise dermatiidi korral. Lisaks võib vestibulaarse aparatuuri aktiivsuse pärssimise tõttu pürroksaani välja kirjutada mere- ja õhuhaiguste korral. Narkoloogilises praktikas kasutatakse seda morfiini võõrutussündroomi ja alkoholi ärajätmise ilmingute vähendamiseks.
Nicergoline neuroloogid kasutavad aju ravis, näidustatud peaaju verevoolu ägedate ja krooniliste häirete, mööduvate isheemiliste rünnakute korral, võib välja kirjutada peavigastuste korral, migreenihoogude ennetamiseks. Sellel on suurepärane vasodilataatoriefekt, paraneb jäsemete vereringe, seetõttu kasutatakse seda perifeersete patoloogiate (Raynaud tõbi, ateroskleroos, diabeet jne) korral.
Beetablokaatorid
Meditsiinis kasutatavad beetablokaatorid (beeta-AB) on suunatud kas mõlemat tüüpi beetaretseptoritele (1,2) või beeta-1. Esimesi nimetatakse mitteselektiivseteks, teisi selektiivseteks. Selektiivseid beeta-2-AB-sid ei kasutata terapeutilistel eesmärkidel, kuna neil pole olulist farmakoloogilist toimet, ülejäänud on laialt levinud.

beetablokaatorite põhitoime
Beetablokaatoritel on lai valik toimeid, mis on seotud beeta-retseptorite inaktiveerimisega veresoontes ja südames. Mõned neist on võimelised mitte ainult blokeerima, vaid teatud määral ka aktiveerima retseptormolekule - nn sisemist sümatomimeetilist aktiivsust. Seda omadust täheldatakse mitteselektiivsete ravimite puhul, samas kui selektiivsetel beeta-1-blokaatoritel see puudub.
Beetablokaatoreid kasutatakse laialdaselt kardiovaskulaarsüsteemi haiguste ravis - ,. Nad vähendavad südame kokkutõmmete sagedust, vähendavad vererõhku, neil on valuvaigistav toime, kui. Tähelepanu kontsentratsiooni vähenemine on seotud kesknärvisüsteemi pärssimisega teatud ravimite poolt, mis on oluline vedurijuhtidele ning rasket füüsilist ja vaimset tööd tegevate inimeste jaoks. Samal ajal saab seda efekti kasutada ärevushäirete korral.
Mitteselektiivsed beetablokaatorid
Mitteselektiivse tegevuse vahendid aitavad vähendada südame kokkutõmbeid, vähendavad mõnevõrra kogu veresoonte perifeerset resistentsust ja neil on hüpotensiivne toime. Müokardi kontraktiilne aktiivsus väheneb, seetõttu väheneb ka südame tööks vajalik hapniku kogus, mis tähendab, et suureneb resistentsus hüpoksia vastu (näiteks).
Vaskulaarse toonuse vähendamise ja reniini vereringesse sattumise vähendamise kaudu saavutatakse hüpertensioonis beeta-AB hüpotensiivne toime. Neil on antihüpoksiline ja antitrombootiline toime, nad vähendavad südame juhtivussüsteemis ergastuskeskuste aktiivsust, vältides arütmiaid.
Beetablokaatorid toniseerivad bronhide, emaka, seedetrakti silelihaseid ja lõdvestavad samal ajal põie sulgurlihast.
Mõjutatud efektid võimaldavad beeta-adrenoblokaatoritel mõne aruande kohaselt poole võrra vähendada esinemise ja järsu koronaarse surma tõenäosust. Südame isheemiaga patsiendid märgivad nende kasutamisel, et valu rünnakud muutuvad haruldasemaks ning suureneb vastupanu füüsilisele ja vaimsele stressile. Hüpertensiivsetel patsientidel väheneb mitteselektiivse beeta-AB kasutamisel müokardi isheemia risk.
Võimalus suurendada müomeetriumi toonust võimaldab kasutada selle rühma ravimeid sünnitusabipraktikas atoonilise verejooksu ennetamiseks ja raviks sünnituse ajal, verekaotus operatsioonide ajal.
Selektiivsed beetablokaatorid

β-adrenergiliste retseptorite asukoht
Selektiivsed beetablokaatorid toimivad peamiselt südames. Nende mõju taandub:
- Südame löögisageduse langus;
- Siinusõlme, radade ja müokardi aktiivsuse vähenemine, mille tõttu saavutatakse arütmiavastane toime;
- Müokardi vajaliku hapniku vähenemine - antihüpoksiline toime;
- Süsteemse rõhu langus;
- Nekroosi fookuse piiramine südameataki ajal.
Beetablokaatorite väljakirjutamisel väheneb süstooli ajal südamelihase koormus ja vasakust vatsakesest aordi siseneva vere maht. Selektiivseid ravimeid võtvatel patsientidel väheneb tahhükardia oht lamavas asendis püstiasendisse üleminekul.
Kardioselektiivsete beetablokaatorite kliiniline toime on stenokardiahoogude sageduse ja raskuse vähenemine, resistentsuse suurenemine füüsilise ja psühho-emotsionaalse stressi suhtes. Lisaks elukvaliteedi parandamisele vähendavad nad suremust südamepatoloogiasse, hüpoglükeemia tõenäosust diabeedi korral, bronhospasmi astmaatikutel.
Selektiivse beeta-AB loend sisaldab paljusid nimesid, sealhulgas atenolool, äsbutbutool, bisoprolool, metoprolool (egilok), nebivolool. Adrenergilise toime mitteselektiivsete blokaatorite hulka kuuluvad nadolool, pindolool (visken), propranolool (anapriliin, obzidaan), timolool (silmatilgad).
Näidustused beetablokaatorite määramiseks on järgmised:
- Suurenenud süsteemne ja silmasisene (glaukoom) rõhk;
- Südame isheemiatõbi (stenokardia, müokardiinfarkt);
- Migreeni ennetamine;
- Feokromotsütoom, türeotoksikoos.

Beetablokaatorid on tõsine ravimite rühm, mida saab välja kirjutada ainult arst, kuid sel juhul on võimalikud kõrvaltoimed. Patsiendid võivad tunda peavalu ja pearinglust, kurta halva une, nõrkuse ja emotsionaalse tausta vähenemise üle. Kõrvaltoime võib olla hüpotensioon, südame löögisageduse aeglustumine või selle rikkumine, allergilised reaktsioonid, õhupuudus.
Kõrvaltoimete hulgas on mitteselektiivsetel beetablokaatoritel südameseiskuse, nägemiskahjustuse, minestamise, hingamispuudulikkuse tunnuste oht. Silmatilgad võivad silma kudedes põhjustada limaskesta ärritust, põletustunnet, pisaravoolu ja põletikku. Kõik need sümptomid nõuavad spetsialistiga konsulteerimist.
Beeta-adrenoblokaatorite väljakirjutamisel võtab arst alati arvesse vastunäidustuste olemasolu, mida valikuliste ravimite korral on rohkem. Te ei saa välja kirjutada aineid, mis blokeerivad adrenergilisi retseptoreid, südame juhtivuspatoloogiaga patsiendid blokaadide, bradükardia kujul, need on kardiogeense šoki, individuaalse ülitundlikkuse ravimite komponentide, ägeda või kroonilise dekompenseeritud südamepuudulikkuse, bronhiaalastma korral keelatud.
Selektiivseid beetablokaatoreid ei määrata rasedatele ja imetavatele emadele, samuti distaalse verevoolu patoloogiaga patsientidele.
Alfa-beetablokaatorite kasutamine
Preparaadid α, β-blokaatorite rühmast aitavad vähendada süsteemset ja silmasisest rõhku, parandavad rasvade ainevahetust (vähendavad kolesterooli ja selle derivaatide kontsentratsiooni, suurendavad antiaterogeensete lipoproteiinide osakaalu vereplasmas). Laevade laiendamise, müokardi rõhu ja koormuse vähendamise kaudu ei mõjuta need neerude verevoolu ja kogu perifeersete veresoonte resistentsust.
Ravimid, mis toimivad kahte tüüpi adrenaliini retseptoritele, suurendavad müokardi kontraktiilsust, mille tõttu vasak vatsake väljutab kogu kontraktsiooni ajal kogu veremahu aordi. See mõju on oluline, kui süda suureneb, selle õõnsused laienevad, mis juhtub sageli südamepuudulikkuse, südamerikete korral.
Südamepuudulikkusega patsientidele määramisel parandavad α, β-adrenergilised blokaatorid südametegevust, muutes patsiendid füüsilise ja emotsionaalse stressi suhtes vastupidavamaks, hoiavad ära tahhükardiat ja südamevaluga stenokardiahooge.

Positiivse mõju avaldamisega peamiselt südamelihasele vähendavad α, β-adrenoblokaatorid suremust ja tüsistuste riski ägeda müokardiinfarkti, laienenud kardiomüopaatia korral. Nende määramise põhjused on järgmised:
- Hüpertensiivne haigus, sealhulgas kriisi ajal;
- Südame paispuudulikkus - kombinatsioonis teiste ravimirühmadega vastavalt skeemile;
- Südame krooniline isheemia stabiilse stenokardia kujul;
- Mõned tüüpi südamerütmi häired;
- Suurenenud silmasisene rõhk - rakendatakse paikselt tilkadena.
Selle rühma ravimite võtmise ajal on võimalikud kõrvaltoimed, mis kajastavad ravimi mõju mõlemat tüüpi retseptoritele - nii alfale kui beetale:
- Vererõhu langusega seotud pearinglus ja peavalu, minestamine on võimalik;
- Nõrkus, väsimustunne;
- Südame löögisageduse langus, impulsi juhtivuse häire müokardi kaudu kuni blokaadini;
- Depressiivsed seisundid;
- Verepildi muutused - leukotsüütide ja trombotsüütide arvu vähenemine, mis on täis verejooksu;
- Turse ja kehakaalu tõus;
- Hingeldus ja bronhospasm;
- Allergilised reaktsioonid.
See on puudulik loetelu võimalikest mõjudest, mille kohta patsient saab lugeda kogu teavet konkreetse ravimi kasutamise juhendis. Ärge sattuge paanikasse, kui leiate nii muljetavaldava loetelu võimalikest kõrvaltoimetest, sest nende esinemissagedus on madal ja ravi on tavaliselt hästi talutav. Kui konkreetsete ainete suhtes on vastunäidustusi, saab arst valida teise sama toimemehhanismiga, kuid patsiendile ohutu ravivahendi.
Alfa-beetablokaatoreid võib kasutada tilgadena suurenenud silmasisese rõhu (glaukoom) raviks. Süsteemse toime tõenäosus on väike, kuid siiski tasub silmas pidada mõningaid võimalikke ravi ilminguid: hüpotensioon ja südame löögisageduse langus, bronhospasm, õhupuudus, südamepekslemise ja nõrkuse tunne, iiveldus, allergilised reaktsioonid. Nende sümptomite ilmnemisel on vaja kiiresti korrigeerida silmaarsti ravi.
Nagu igal teisel ravimirühmal, on α, β-adrenoblokaatoritel vastunäidustused, millest terapeudid, kardioloogid ja teised arstid, kes neid oma praktikas kasutavad, on teadlikud.
Neid vahendeid ei saa välja kirjutada patsientidele, kellel on häiritud impulsside juhtivus südames. (sinoatriaalne blokaad, AV-blokaad 2-3 kraadi, siinusbradükardia, mille pulss on alla 50 minutis), kuna need süvendavad haigust veelgi. Rõhku langetava toime tõttu ei kasutata neid ravimeid hüpotensiivsetel patsientidel, kellel on kardiogeenne šokk, dekompenseeritud südamepuudulikkus.
Individuaalne sallimatus, allergiad, rasked maksakahjustused, bronhide obstruktsiooniga haigused (astma, obstruktiivne bronhiit) on samuti takistuseks adrenergiliste blokaatorite kasutamisel.
Tulevastele emadele ja imetavatele naistele ei määrata alfa-beetablokaatoreid võimaliku negatiivse mõju tõttu lootele ja imetava lapse kehale.
Beeta-adrenergilise blokeeriva toimega ravimite loetelu on väga lai, neid võtab kogu maailmas suur hulk kardiovaskulaarse patoloogiaga patsiente. Kõrge efektiivsusega on need tavaliselt hästi talutavad, annavad suhteliselt harva kõrvaltoimeid ja neid saab pikka aega välja kirjutada.
Nagu iga ravimit, ei saa beetablokaatoreid iseseisvalt ilma arsti järelevalveta võtta. isegi kui see aitab vererõhku langetada või tahhükardiat kõrvaldada lähisugulasel või naabril. Enne selliste ravimite kasutamist on täpse diagnoosi kindlakstegemiseks vajalik põhjalik uuring, et välistada kõrvaltoimete ja tüsistuste oht, samuti terapeudi, kardioloogi ja silmaarsti konsultatsioon.
Üle 20 aasta on beetablokaatoreid peetud südamehaiguste ravis üheks peamiseks ravimiks. Teaduslike uuringute käigus saadi veenvaid andmeid, mis olid aluseks selle ravimirühma sisseviimisel südamepatoloogiate ravimise tänapäevastesse soovitustesse ja protokollidesse.
Blokaatoreid klassifitseeritakse sõltuvalt toimemehhanismist, mis põhineb teatud tüüpi retseptorite mõjul. Tänaseks on kolm rühma:
- alfablokaatorid;
- beetablokaatorid;
- alfa-beetablokaatorid.
Alfa blokaatorid
Ravimeid, mille toime on suunatud alfa-adrenergiliste retseptorite blokeerimisele, nimetatakse alfa-blokaatoriteks. Peamisteks kliinilisteks mõjudeks on vasodilatatsioon ja selle tagajärjel kogu perifeerse vaskulaarse resistentsuse vähenemine. Sellele järgneb verevoolu leevendamine ja rõhu vähendamine.
Lisaks on nad võimelised vähendama vere kolesteroolitaset ja mõjutama rasvade ainevahetust organismis.
Beetablokaatorid
Beeta-adrenergiliste retseptorite alatüüpe on erinevaid. Sellest lähtuvalt jagunevad beetablokaatorid rühmadesse:
- Selektiivsed, mis omakorda jagunevad kahte tüüpi: omavad sisemist sümptomimeetilist aktiivsust ja mitte;
- Mitteselektiivne - blokeerib nii beeta-1 kui ka beeta-2 retseptorid;
Alfa-beetablokaatorid
Selle ravimirühma esindajad vähendavad süstooli ja diastooli ning südame löögisagedust. Üks nende peamistest eelistest on mõju puudumine neerude vereringele ja perifeersete veresoonte resistentsusele.
Adrenergiliste blokaatorite toimemehhanism
Seetõttu satub vasaku vatsakese veri, kui müokard kokku tõmbub, kohe keha suurimasse anumasse - aordi. See hetk on oluline südame talitlushäire korral. Nende ravimite kombineeritud toimel võtmisel ei ole müokardile negatiivset mõju ja selle tagajärjel suremus väheneb.
Ss-blokaatorite üldised omadused
Beeta-adrenergiliste retseptorite blokaatorid on suur ravimite rühm, millel on omadused konkureerida (pöörduvalt) ja selektiivselt pärssida katehhoolamiinide seondumist samanimeliste retseptoritega. See ravimite rühm hakkas eksisteerima 1963. aastal.
Seejärel sünteesiti ravim Propranolol, mis leiab tänapäeval laialdast kliinilist kasutamist. Selle loojatele anti Nobeli preemia. Sellest ajast alates on sünteesitud mitmeid adrenergiliste blokeerivate omadustega ravimeid, millel oli sarnane keemiline struktuur, kuid mis erinesid mõnede omaduste poolest.
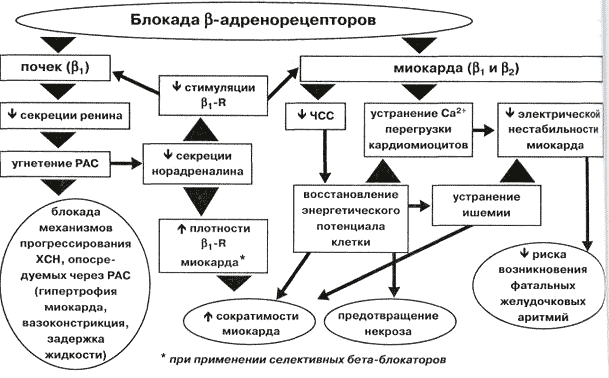
Beetablokaatori omadused
Väga lühikese aja jooksul on beetablokaatorid võtnud enamiku südame-veresoonkonna haiguste ravis juhtiva koha. Kuid kui läheme ajalukku, siis mitte nii kaua aega tagasi oli suhtumine nendesse ravimitesse veidi skeptiline. Esiteks on see tingitud väärarusaamast, et ravimid võivad vähendada südame kontraktiilsust ja beeta-adrenoblokaatoreid kasutatakse harva südamehaiguste korral.
Kuid täna on nende negatiivne mõju müokardile ümber lükatud ja on tõestatud, et adrenergiliste blokaatorite pideva tarbimisega muutub kliiniline pilt dramaatiliselt: südame insuldi maht ja selle taluvus kehalise aktiivsuse suhtes suureneb.
Beetablokaatorite toimemehhanism on üsna lihtne: toimeaine, tungides vereringesse, tunneb kõigepealt ära adrenaliini ja norepinefriini molekuli. Need on hormoonid, mis on sünteesitud neerupealise medullas. Mis järgmisena juhtub? Püütud hormoonide molekulaarsed signaalid edastatakse vastavatele elundirakkudele.
Beeta-adrenergilisi retseptoreid on 2 peamist tüüpi:

Kesknärvisüsteemi organokompleksis esinevad nii need kui ka teised retseptorid. Samuti on olemas veel üks adrenergiliste blokaatorite klassifikatsioon, sõltuvalt nende võimest vees või rasvades lahustuda:

Näidustused ja piirangud
Arstiteaduse valdkond, kus beetablokaatoreid kasutatakse, on üsna lai. Neid kasutatakse paljude kardiovaskulaarsete ja muude haiguste ravis.
Kõige tavalisemad näidustused nende ravimite kasutamiseks on:

Vaidlused selle üle, millal on võimalik selle rühma uimasteid kasutada ja millal mitte, jätkuvad täna. Haiguste loetelu, mille puhul nende ainete kasutamine ei ole soovitav, muutub, kuna teaduslikud uuringud käivad pidevalt ja beetablokaatorite rühma sünteesitakse uusi ravimeid.
Seetõttu on beeta-adrenoblokaatorite kasutamise absoluutsete (kui seda mingil juhul ei saa kasutada) ja suhteliste (kui on väike risk) näidustuste vahel määratud tingimusjoon. Kui mõnes allikas peetakse teatud vastunäidustusi absoluutseteks, siis teistes on need suhtelised.
 Vastavalt südamehaiguste ravi kliinilistele protokollidele ei tohiks blokaatoreid kasutada:
Vastavalt südamehaiguste ravi kliinilistele protokollidele ei tohiks blokaatoreid kasutada:
- raske bradükardia;
- kõrge atrioventrikulaarne blokaad;
- kardiogeenne šokk;
- perifeersete arterite rasked kahjustused;
- individuaalne ülitundlikkus.
Sellised ravimid on suhteliselt vastunäidustatud insuliinsõltuva suhkruhaiguse, depressiivsete seisundite korral. Nende patoloogiate olemasolul on enne kasutamist vaja kaaluda kõiki eeldatavaid positiivseid ja negatiivseid mõjusid.
Ravimite loetelu
Täna on ravimite nimekiri väga suur. Igal allpool loetletud ravimil on tugev tõendusmaterjal ja seda kasutatakse kliinilises praktikas aktiivselt.
Mitteselektiivsete ravimite hulka kuuluvad:
- Labetalool.
- Delevalol.
- Bopindolool.
- Propranolool.
- Kinnisideeks.

Eeltoodu põhjal võime teha järeldusi beetablokaatorite kasutamise edukuse kohta südame töö kontrollimiseks. See ravimite rühm ei jää oma omaduste ja toime poolest alla teistele südameravimitele. Kui patsiendil on teiste kaasuvate patoloogiate esinemisel kõrge kardiovaskulaarsete häirete risk, on sel juhul beetablokaatorite roll väga oluline.
Raviravimi valimisel tuleks eelistada selle klassi kaasaegsemaid esindajaid (toodud artiklis), kuna need võimaldavad püsivat vererõhu langust ja põhihaiguse korrigeerimist inimese heaolu halvendamata.
Kahjuks peatub südamelihas vanusega või mitmel muul põhjusel korralikult kokkutõmbumisega, kuid tänapäevased ravimid aitavad tõhusalt stimuleerida südamelihase kokkutõmbeid. Beetablokaatorid moodustasid aluse paljudele stenokardia ja vererõhu alandajatele mõeldud ravimitele; nende koostises on need spetsiaalsed ained, mis on takistuseks adrenaliini südamele avaldatava negatiivse mõju eest. Nende ravimite otsimise hõlbustamiseks nimetatakse neid tavaliselt lõpuga "lol", kaaluge kõige tõhusamaid ja populaarsemaid beetablokaatoreid, hüpertensiooni ravimite loetelu, tutvuge nende ravimite näidustuste ja vastunäidustustega.
Kasutamise eesmärk
Meditsiinistatistika seab esikohale suremuse südame-veresoonkonna haigustesse, vastavalt on võitlus nende haiguste vastu omandanud ülemaailmse ulatuse, igal aastal töötavad parimad spetsialistid välja üha tõhusamaid ravimeid hüpertensiooni ja teiste selle kategooria haiguste raviks. Enamik neist sisaldab beetablokaatoreid. Nagu eespool mainitud, on nende vahendite peamine eesmärk vähendada adrenaliini toimet südamelihasele, selle hormooni sekretsioon suurendab oluliselt südame tööd, mille tulemuseks on vererõhu tõus, mis mõjutab negatiivselt kogu organismi tööd tervikuna.
Põhimõtteliselt mõjutavad need ravimid:
- vererõhu normaliseerimine;
- tüsistuste riski vähendamine hüpertensiooni käigus;
- vähendada südameataki, insuldi ja muude südame-veresoonkonna haiguste tekke riski.
Kuid olenemata nende vahendite eesmärgist on nende vastuvõtmine ilma arsti järelevalveta keelatud, ei pea te ise ravima, annuse ja vastuvõtuaja arvutamise peaks määrama spetsialist.
Klassifikatsioon
Kaasaegses meditsiinis on tohutult palju adrenergilisi blokaatoreid, mis kõik on suunatud närviimpulssi aeglustamisele, kuid iga fond sõltub selle toimest retseptoritele ja ka muudest omadustest:
- lipofiilsed - kasutatakse ainete liikumiseks anuma ja närvikiudude vahel, lagunevad rasvataolises keskkonnas kergesti, lipofiilseid ravimeid töödeldakse maksas. Kõige tavalisemad on metoprolool;
- peamiselt veekeskkonnas toimimiseks kasutatakse hüdrofiilseid beetablokaatoreid, see tüüp aeglustab maksa muutust, seda praktiliselt ei töödelda, vastavalt on nende toime kestus pikem. Üks neist ravimitest on Atenolool;
- kõik beetablokaatorid toimivad kahte tüüpi beeta-retseptoritele, mida nimetatakse beeta-1 ja beeta-2. Kui ravimid toimivad samaaegselt mõlemat tüüpi retseptoritele, siis on kombeks nimetada seda mitteselektiivseks, kui ainult ühte, siis seda nimetatakse selektiivseks. Nadolooli nimetatakse mitteselektiivseteks hüpertensiooni beetablokaatoriteks. Selektiivsed ained avaldavad mõju beeta-1-le, mis on kontsentreerunud südamelihasesse, seetõttu on neil ainetel teine \u200b\u200bnimi - Cardioselective, nende hulka kuulub ka bisoprolool;
- on beetablokaatorite rühmi, mida kasutatakse beeta-adrenergiliste retseptorite negatiivse toime peatamiseks, enamasti määratakse need ravimid eesnäärme adenoomi raviks abiravimiteks. Ravimi ülesanne on sel juhul hõlbustada urineerimise protsessi meestel, kõige rohkem on ette nähtud deksasoniin;
- eraldi ravimite rühma kuuluvad Concor, toimeaine on bisoprolool, ravim on neutraalne, ei muuda veresuhkru taset, nagu muud selle sarja toimeained.
Kaasaegne meditsiin ei seisa paigal, igal aastal töötavad farmaatsiateadlased välja uued beetablokaatorid, nii et üks ravimipõlvkond asendatakse teisega. Kui klassifitseerime need ravimid vabastamise kuupäeva järgi rühmadesse, siis jagunevad kõik beetablokaatorid kolme põlvkonda, kõige moodsam on kolmas, teadlased üritavad vähendada kõrvaltoimete riski, suurendada toimeainete efektiivsust jne.
- Esimese põlvkonna beetablokaatorid hüpertensiooni korral - Propranolol, Nadolol.
- Teine põlvkond - atenolool, bisoprolool;
- Celiprolool ja karvedilool kuuluvad meditsiinis kõige moodsamate hulka.
Viimase põlvkonna ravimitel on kehas pikem toimeaeg, mistõttu patsient peaks neid võtma ainult üks kord päevas, kõik kolmanda põlvkonna ravimid on suunatud veresoonte lõdvestamisele.
Concor
Üks kaasaegsemaid ja tõhusamaid ravimeid on Concor. Ravim kuulub beeta-1-blokaatoritesse, peamine toimeaine on Kisoprolol. Toimeaine ei mõjuta hingamissüsteemi, kuid siiski on mitmeid vastunäidustusi.

Concor võtab üks kord päevas, ei vaja jahvatamist.
Concori võtmise ajal laienevad pärgarterid, rõhk väheneb ja pulss väheneb.
Sellel ravimil on analoog - Coronal.

Näidustused
Hüpertensiooni beetablokaatorid on rakendatavad mitmete teiste haiguste korral, nende loetelu on väga lai. Beetablokaatorid on näidustatud patsientidele, kellel on järgmised tingimused:
- südame isheemia;
- nagu eespool mainitud, hüpertensioon;
- südamepuudulikkus;
- tahhükardia;
- müokardiinfarkt;
- mitmesugused diabeedi tüsistused.
Samuti kasutatakse neid ravimeid koos teiste ravimitega vegetatiivsete haiguste, migreeni, võõrutusnähtude ravis. Millist beetablokaatoritest konkreetsel juhul kasutada, otsustab raviarst pärast patsiendi üksikasjalikku uurimist, ainult tema saab soovitada ravimite annust ja sagedust.
Rakendus
Hüpertensioon tähendab ravi nende ravimitega, sel juhul toimub pikk ravikuur ja tuleb rangelt järgida raviarsti soovitusi:
- inhibiitoreid iseseisvalt välja kirjutada pole lubatud, sest neil on palju kõrvaltoimeid ja mitmeid vastunäidustusi;
- samuti peab arst kindlasti rääkima kõigist varasematest ja praegustest haigustest, kroonilistest haigustest;
- aastast need ravimid võivad mõjutada naise hormonaalset tausta, meditsiinilise konsultatsiooni ajal on vaja rääkida rasedusest või raseduse planeerimisest, kuid see ei tähenda, et beetablokaatorid on raseduse ajal keelatud, mõned ravimikategooriad on ette nähtud kolmandal trimestril arsti järelevalve all;
- ravimite annuse ja kasutamise kestuse kohandamiseks on vaja pidada vererõhupäevikut, kuhu peate registreerima kõik rõhumuutuste näidud päeva jooksul;
- aastast beetablokaatoritel on mitmeid kõrvaltoimeid, nende kasutamine on lubatud ainult raviarsti range järelevalve all ja patsient peab ise hoolikalt jälgima ja kuulama oma keha reaktsioone;
- kõrvaltoimete riski vähendamiseks tuleb neid ravimeid võtta koos toiduga või vahetult pärast seda;
- kui patsienti tuimastada soovitakse, tuleb beetablokaatorite võtmise kohta ette öelda, isegi narkoosi, kui hamba eemaldamisel neid ravimeid võtvatel inimestel on eriline mõju.
Kõrvalmõju
Nagu eespool mainitud, on beetablokaatoritel palju kõrvaltoimeid, seetõttu määratakse see ravim raviarsti range järelevalve all. Peamised kõrvaltoimed on järgmised:
- krooniline väsimustunne
- bradükardia;
- astmahooge;
- blokaad;
- õhupuuduse tekkimine igasuguse füüsilise tegevusega;
- hüpoglükeemia;
- ravimi järsu tühistamise korral võib täheldada vererõhu hüppeid;
- südameatakkide risk suureneb.
On mitmeid haigusi, mille korral beetablokaatorite võtmine võib põhjustada praeguste haiguste tüsistuste riski:
- diabeet;
- krooniline depressioon;
- hingamissüsteemi obstruktiivsed haigused;
- verevarustussüsteemi patoloogia;
- düslipideemia.
Vastunäidustused
Mõne haiguse puhul on need ravimid rangelt keelatud, arst peab leidma mõne muu ravimeetodi. Selliste haiguste hulka kuuluvad:
- bronhiaalastma;
- allergiad, liha Quincke tursele;
- bradükardia rasketes vormides;
- blokaad;
- siinusõlme patoloogia;
- vaskulaarne patoloogia;
- hüpotensioon.
Tühistamine
Väärib märkimist, et beetablokaatoreid ei soovitata järsult tühistada, sageli esineb nn võõrutussündroom, nagu eespool mainitud, võib täheldada vererõhu järske hüppeid. Harvadel juhtudel tekib nende ravimite järsu tühistamise korral hüpertensiivne kriis. Kui kaua ravim tühistatakse, otsustab raviarst, mõnikord võtab tühistamine mitu nädalat.
Tuletame veel kord meelde, et beetablokaatorid, nende hüpertensiooniravimite loetelu oli ülal - ained, millel on palju kõrvaltoimeid ja vastunäidustusi, mistõttu pole soovitatav neid võtta ilma arsti retseptita, ravimite kontrollimatu tarbimine võib põhjustada tõsiseid tagajärgi patsiendi tervisele.
Kontaktis kasutajaga
Beetablokaatorid (β-adrenolüütikumid) on ravimid, mis ajutiselt blokeerivad neerupealiste hormoonide (adrenaliini, norepinefriini) suhtes tundlikke β-adrenergilisi retseptoreid. Need retseptorid paiknevad südames, neerudes, skeletilihastes, maksas, rasvkoes ja veresoontes. Ravimeid kasutatakse kardioloogias tavaliselt südame- ja veresoontehaiguste sümptomite leevendamiseks.
Kuidas adrenaliini retseptori blokaatorid toimivad
Β-blokaatorite toimemehhanism on seotud adrenergiliste retseptorite ajutise blokeerimisega. Ravimid piiravad neerupealiste hormoonide toimet, vähendades sihtrakkude tundlikkust. β-adrenergilised retseptorid reageerivad epinefriinile ja norepinefriinile. Neid leidub erinevates kehasüsteemides:
- müokard;
- rasvkude;
- maks;
- veresooned;
- neerud;
- bronhid;
- emaka lihaskiht.
Adrenergiliste blokaatorite vastuvõtmine põhjustab katehhoolamiinide suhtes tundlike retseptorite pöörduva deaktiveerimise. Need on bioaktiivsed ained, mis pakuvad kehas rakkudevahelisi koostoimeid. See toob kaasa järgmised mõjud:
- bronhide siseläbimõõdu laienemine;
- vererõhu langetamine;
- verekapillaaride laienemine (vasodilatatsioon);
- arütmia raskusastme vähenemine;
- rakkude suurenenud hapniku vabanemine vererakkudest;
- südame löögisageduse langus (HR);
- müomeetriumi kontraktsioonide stimulatsioon;
- suhkru kontsentratsiooni langetamine veres;
- südamelihase impulsside juhtivuse kiiruse vähenemine;
- seedetrakti suurenenud peristaltika;
- türoksiini sünteesi aeglustamine kilpnäärme poolt;
- müokardi hapnikuvajaduse vähenemine;
- maksa lipiidide lagunemise kiirenemine jne.
 Beeta-adrenergilistele retseptoritele mõjuvaid adrenergilisi blokaatoreid kasutatakse peamiselt kardiovaskulaarsete, hingamisteede ja seedetrakti haiguste ravis.
Beeta-adrenergilistele retseptoritele mõjuvaid adrenergilisi blokaatoreid kasutatakse peamiselt kardiovaskulaarsete, hingamisteede ja seedetrakti haiguste ravis. Ravimite klassifikatsioon
β-adrenolüütikumid on suur ravimite rühm, mida kasutatakse mitmesuguste haiguste sümptomaatilises ravis. Need on tavapäraselt jagatud kahte kategooriasse:
- Selektiivsed beeta-1-blokaatorid on ravimid, mis blokeerivad neerudes ja müokardis olevaid β1-adrenergilisi retseptoreid. Need suurendavad südamelihase vastupidavust hapnikunäljale, vähendavad selle kontraktiilsust. Adrenergiliste blokaatorite õigeaegse manustamise korral väheneb südame-veresoonkonna süsteemi koormus, mille tagajärjel väheneb müokardi puudulikkuse tõttu surma tõenäosus. Uue põlvkonna ravimid praktiliselt ei põhjusta soovimatuid mõjusid. Nad kõrvaldavad bronhospasmi ja hoiavad ära hüpoglükeemia. Seetõttu on need välja kirjutatud bronhide krooniliste haiguste, suhkruhaiguse all kannatavatele inimestele.
- Mitteselektiivsed beetablokaatorid - ravimid, mis vähendavad igat tüüpi β-adrenergiliste retseptorite tundlikkust, mis asuvad bronhioolides, müokardis, maksas, neerudes. Neid kasutatakse rütmihäirete ennetamiseks, reniini sünteesi vähendamiseks neerude kaudu ja vere reoloogiliste omaduste parandamiseks. Beeta-2-adrenoblokaatorid takistavad vedeliku tootmist silma skleras, seetõttu on neid soovitatav glaukoomi sümptomaatiliseks raviks.
Mida suurem on adrenergiliste blokaatorite selektiivsus, seda väiksem on komplikatsioonide oht. Seetõttu tekitavad viimase põlvkonna ravimid palju vähem tõenäolisi kõrvaltoimeid.
 Selektiivsed adrenergilised blokaatorid pärsivad ainult β1-retseptoreid. Neil pole peaaegu mingit mõju emaka, skeletilihaste, kapillaaride, bronhioolide β2-retseptoritele. Sellised ravimid on ohutumad, seetõttu kasutatakse neid tõsiste kaasuvate probleemidega südamehaiguste ravis.
Selektiivsed adrenergilised blokaatorid pärsivad ainult β1-retseptoreid. Neil pole peaaegu mingit mõju emaka, skeletilihaste, kapillaaride, bronhioolide β2-retseptoritele. Sellised ravimid on ohutumad, seetõttu kasutatakse neid tõsiste kaasuvate probleemidega südamehaiguste ravis. Ravimite klassifikatsioon sõltuvalt lahustuvusest lipiidides ja vees:
- Lipofiilne (Timolol, Oxprenolol) - lahustub rasvades, ületab hõlpsasti koetõkkeid. Üle 70% ravimi komponentidest imendub soolestikus. Soovitatav raske südamepuudulikkuse korral.
- Hüdrofiilne (sotalool, atenolool) - lipiidides halvasti lahustuv, seetõttu imendub soolestikust ainult 30-50%. Adrenergiliste blokaatorite laguproduktid erituvad peamiselt neerude kaudu, seetõttu kasutatakse neid neerupuudulikkuse korral ettevaatusega.
- Amfifiilne (Celiprolol, Acebutolol) - lahustub kergesti rasvades ja vees. Allaneelamisel imenduvad nad soolestikus 55-60%. Ravimid on heaks kiidetud kompenseeritud neeru- või maksapuudulikkuse korral.
Mõnel adrenergilisel blokaatoril on sümpatomimeetiline toime - võime stimuleerida β-retseptoreid. Teistel ravimitel on kapillaaridele kerge laiendav toime.
Ravimite-beetablokaatorite loetelu
On adrenomimeetilisi aineid, millel on keeruline toime kardiovaskulaarsüsteemi organitele. Metipranolool on antihüpertensiivne aine beetablokaatorite rühmast, mis mitte ainult ei laienda kapillaare, vaid mõjutab ka müokardi kontraktiilset aktiivsust. Seetõttu peaks südame-, kopsu- ja muude patoloogiate kõrvaldamiseks mõeldud ravimid valima ainult arst.
Selektiivsed ja mitteselektiivsed beetablokaatorid
| Adrenergiliste blokaatorite rühm | Sümpatomimeetilise aktiivsusega | Ilma sümpatomimeetilise aktiivsuseta |
| kardioselektiivne | Tseliprolool Metoprolool Acebutolool Talinolool Kordanum Sektraalne | Atenolool Niperten Nevotenz Bisoprolool Nebibator Karvedilool Kardivas Nebivolool Beetaksolool |
| mittekardioselektiivne | Delevalol Trazicor Betapressiin Penbutolool Pindolool Sandonorm Carteolol Oksprenolool | Sotagexal Propranolool Nipradilool Blockarden Anaprilin |
| a-blokaatorite omadustega | Buzindolool Karvedilool Labetalool | — |
 Kui ravim kuulub beetablokaatorite hulka, võetakse seda ainult arsti soovitusel ettenähtud annustes. Seda tüüpi ravimite kuritarvitamine on ohtlik vererõhu järsu languse, astmahoogude, aeglase südamelöögi korral.
Kui ravim kuulub beetablokaatorite hulka, võetakse seda ainult arsti soovitusel ettenähtud annustes. Seda tüüpi ravimite kuritarvitamine on ohtlik vererõhu järsu languse, astmahoogude, aeglase südamelöögi korral. Kellele ja millal on adrenergilised blokaatorid ette nähtud?
Paljude haiguste sümptomaatiliseks raviks on soovitatav kasutada selektiivseid ja mitteselektiivseid β-adrenolüütikuid. Neil on erinev toimespekter, seega on nende vastuvõtmise näidustused erinevad.
Näidustused mitteselektiivsete adrenergiliste blokaatorite kasutamiseks:
- värisemine;
- hüpertensioon;
- valulik südamepekslemine;
- mitraalklapi prolaps;
- pingeline stenokardia;
- koletsüstokardi sündroom;
- kõrge silmasisene rõhk;
- kardiomüopaatia;
- ventrikulaarse arütmia ennetamine;
- korduva müokardiinfarkti riski ennetamine.
Selektiivsed adrenergilised blokaatorid toimivad müokardis, mõjutamata peaaegu kapillaare. Seetõttu kasutatakse südamehaiguste raviks selliseid vahendeid:
- südameatakk;
- paroksüsmaalne arütmia;
- südame isheemiatõbi;
- neurotsirkulatsiooniline düstoonia;
- kodade tahhükardia;
- kodade virvendus;
- vasaku ventiili prolaps.
Kombineeritud ravis kasutatakse a-adrenolüütikumide omadustega beetablokaatoreid:
- glaukoom;
- müokardi puudulikkus;
- hüpertensioon ja hüpertensiivne kriis;
- rütmihäired.
 Müokardi kontraktiilset aktiivsust mõjutavaid ravimeid ei saa kasutada eneseraviks. Ebaratsionaalne teraapia on täis veresoonte koormuse kasvu ja südameseiskust.
Müokardi kontraktiilset aktiivsust mõjutavaid ravimeid ei saa kasutada eneseraviks. Ebaratsionaalne teraapia on täis veresoonte koormuse kasvu ja südameseiskust. Tunnused ja vastuvõtureeglid
Kui kardioloog määrab adrenergilisi blokaatoreid, peate teda teavitama retseptiravimite ja käsimüügiravimite süstemaatilisest kasutamisest. On vaja teavitada spetsialisti tõsistest kaasuvatest patoloogiatest - emfüseem, siinusrütmi häired, bronhiaalastma.
Kõrvaltoimete ja tüsistuste vältimiseks kasutatakse adrenergilisi blokaatoreid vastavalt juhistele:
- tablette võetakse pärast sööki;
- teraapia ajal jälgige pulssi;
- tervise halvenemise korral pöörduvad nad arsti poole;
- teraapiat ei lõpetata ilma spetsialisti soovituseta.
Annustamine ja ravi kestus sõltuvad haiguse tüübist ja selle määrab arst. Ärge kombineerige adrenergilisi blokaatoreid teiste ravimite ega alkoholiga. Β-adrenolüütikumide kasutamise eeskirjade rikkumine on täis tervisliku seisundi halvenemist.
Kuidas blokaatorid suhtlevad teiste ravimitega
Mitme ravimirühma korraga ravimisel võtab arst arvesse nende selektiivsust, võimet teiste ravimite toimet tugevdada või nõrgendada. Vajadusel kombineeritakse beetablokaatoreid järgmiste ravimitega:
- Nitraadid. Kapillaaridele laienev veresooni laiendav toime suureneb, tahhükardia tasandab bradükardiat.
- Alfa blokaatorid. Ravimid tugevdavad vastastikku üksteise tegevust. See toob kaasa võimsama hüpotensiivse toime, perifeersete veresoonte resistentsuse vähenemise.
- Diureetikumid Adrenergilised blokaatorid takistavad reniini vabanemist neerudest. Seetõttu suureneb diureetikumide toimeaeg.
 Rangelt on keelatud kombineerida adrenergilisi blokaatoreid kaltsiumi antagonistidega. See on ohtlik südametüsistuste korral - südame löögisageduse vähenemine ja müokardi kontraktsioonide tugevus.
Rangelt on keelatud kombineerida adrenergilisi blokaatoreid kaltsiumi antagonistidega. See on ohtlik südametüsistuste korral - südame löögisageduse vähenemine ja müokardi kontraktsioonide tugevus. - Südameglükosiidid. Suureneb bradüarütmia, müokardi kontraktsioonide vähenemise oht.
- Antihistamiinikumid. Antiallergiline toime on nõrgenenud.
- Sümpatolüütikumid. Sümpaatiline toime südamelihasele väheneb, mis on täis südame tüsistusi.
- MAO inhibiitorid. Vererõhu liigse tõusu ja hüpertensiivse kriisi oht suureneb.
- Diabeedivastased ravimid. Hüpoglükeemiline toime suureneb mitu korda.
- Kaudsed koagulandid. Ravimite antitrombootiline aktiivsus väheneb.
- Salitsülaadid. Adrenolüütikumid vähendavad nende põletikuvastast toimet.
Mis tahes adrenergiliste blokaatorite kombinatsioon teiste arütmiavastaste ravimitega on potentsiaalselt ohtlik. Seetõttu pidage enne teraapiaravi muutmist kindlasti nõu kardioloogiga.
Soovimatud tagajärjed
Adrenolüütilistel ainetel on seedetrakti limaskestale ärritav toime. Seetõttu tuleb neid võtta koos söögiga või pärast sööki. Β-adrenoblokaatorite üleannustamine ja pikaajaline kasutamine mõjutab negatiivselt urogenitaal-, seede-, hingamis- ja endokriinsüsteemi tööd. Seetõttu on äärmiselt oluline järgida arsti määratud annuseid.
Võimalikud kõrvaltoimed:
- hüperglükeemia;
- stenokardia rünnak;
- bronhospasm;
- libiido langus;
- vähenenud neerude verevool;
- depressiivne seisund;
- emotsionaalne labiilsus;
- maitse tajumise rikkumine;
- bradükardia;
- kõhuvalu;
- vähenenud nägemisteravus;
- astmahooge;
- väljaheidete häired;
- unehäired.
 Insuliinist sõltuvad patsiendid peaksid diabeedivastaste ja adrenolüütikumide võtmise ajal olema teadlikud hüpoglükeemilise kooma suurenenud riskist.
Insuliinist sõltuvad patsiendid peaksid diabeedivastaste ja adrenolüütikumide võtmise ajal olema teadlikud hüpoglükeemilise kooma suurenenud riskist. Vastunäidustused
β1- ja β2-adrenolüütikutel on vastuvõtule vastunäidustused sarnased. Ravimeid ei ole ette nähtud:
- atrioventrikulaarne blokaad;
- bradükardia;
- ortostaatiline hüpotensioon;
- sinoatriaalne blokaad;
- vasaku vatsakese puudulikkus;
- maksa maksatsirroos;
- obstruktiivne kopsuhaigus;
- dekompenseeritud neerupuudulikkus;
- bronhide kroonilised patoloogiad;
- vasospastiline stenokardia;
- äge müokardi puudulikkus.
Perifeerse vereringe, raseduse ja imetamise häirete korral selektiivseid adrenergilisi blokaatoreid ei võeta.
Võõrutussündroom ja kuidas seda ära hoida
Terav keeldumine ravist pärast adrenergiliste blokaatorite pikaajalist kasutamist põhjustab võõrutussündroomi, mis avaldub:
- arütmia;
- südame löögisageduse tõus;
- stenokardia rünnakud;
- südamelöögid.
Õigeaegne abi võõrutussündroomi korral on täis südameseiskust ja surma.
Beetablokaatorite rühm vähendab retseptorite tundlikkust neerupealiste hormoonide suhtes. Keha üritab seda kompenseerida, suurendades adrenaliini ja norepinefriini sihtrakkude arvu. Lisaks takistavad selle rühma ravimid türoksiini muundumist trijodotüroniiniks. Seetõttu viib tablettidest keeldumine kilpnäärmehormoonide järsu tõusu veres.
Võõrutussündroomi vältimiseks peate:
- vähendage järk-järgult adrenergiliste blokaatorite annust 1,5-2 nädala jooksul;
- ajutiselt piirata koormusi;
- hõlmata teraapias antianginaalseid aineid;
- piirata vererõhku langetavate ravimite tarbimist.
Beetablokaatorid on ravimid, mille üleannustamine on täis südame tüsistusi ja isegi südameseiskust. Seetõttu pidage enne pillide võtmist ja annuse suurendamist kindlasti nõu arstiga. Kompetentne ravi vähendab kõrvaltoimete ja soovimatute tagajärgede riski.