Piimanäärmete ultraheli on norm (loeng diagnostikust). Neerude hüperekootiliste inklusioonide moodustumise põhjused Mis see võib olla
Neerude ultraheli ajal leitakse sageli koe tsoone, milles struktuur ja akustiline tihedus on moonutatud. Selliste koestruktuuride nimi on neerude hüperekootilised kanded. Need on rakuvabad mikrostruktuurid, kuhu akumuleeruvad valgu-lipiidide hoiused, samuti kaltsiumi- ja valgusoolade ladestused. Ultraheli aparaadi ekraanil on kanded kujutatud valgete laikude kujul. Hüperekootiliste kaasuste ilmnemine viitab paljude patoloogiate arengule, seetõttu on oluline üksikasjalikult mõista hüperekogeensuse kliinilist pilti, diagnostilist protsessi ja tagajärgede ravimise meetodeid.
Mõisted - hüperkoopilisus ja akustiline vari?
Ehhogeensus on vedelate ja tahke konsistentsiga kehade võime ultraheli laineid lüüa. Kõik inimese sees asuvad elundid on ehhogeensed, see võimaldab ultraheliuuringut. Ultraheli aitab uurida neerude aktiivsust, määrata nende terviklikkust ja kinnitada või välistada pahaloomuliste või healoomuliste kasvajate esinemist. Tervel inimesel on sümmeetrilise asukohaga ümardatud elund ja võimetus helilaineid peegeldada. Patoloogiate korral muutub neerude suurus, asukoht muutub asümmeetriliseks ja ilmuvad inklusioonid, mis võivad helilained ära lüüa.
 Ultrahelil näevad hüperhootilised kanded välja nagu valged laigud.
Ultrahelil näevad hüperhootilised kanded välja nagu valged laigud. Hüper viitab ehhogeensete kudede suurenenud võimele peegeldada ultraheli laineid. Ultraheliuuringu käigus näeb spetsialist ekraanil valgeid laike ja teeb kindlaks, kas neil on akustiline vari, täpsemalt ultrahelilaine kobar, mis seda ei läbinud. Lainete tihedus on palju suurem kui õhul, seetõttu ei saa nad läbida ainult tihedat eset. Hüperekogeensus pole eraldi haigus, vaid sümptom, mis viitab mitmesuguste patoloogiate ilmnemisele neerudes.
Hüperekogeensuse sümptomid
Hüperekootiliste neerupüramiidide sündroomil on mitmeid sümptomeid:
- nimmepiirkonna valu põhjustatud kehatemperatuuri tõus;
- uriini värvimuutus (helekollasest kuni pruuni või burgundiani, mõnikord koos vere lisanditega);
- õmblusvalu elundis;
- valu kubeme piirkonnas;
- väljaheidete häired;
- iiveldushood ja oksendamine.
Neerude hüperekootiliste kaasamiste tüübid
Hüperekootilised koosseisud klassifitseeritakse kolme tüüpi vastavalt sellele, kuidas neid neerude ultrahelis nähakse:
- Suur kaasatus, mis heidab akustilise varju. Enamasti areneb see kivide või põletikuliste protsesside ja lümfisõlmede ilmnemise tõttu elundis.
- Suur moodustis ilma akustilise varjuta. Sellel diagnoositakse tsüstide, neerupõletike rasvkihi, aterosklerootiliste veresoonte häirete, väikeste kivide ja liiva, vähi- ja healoomuliste kasvajate areng.
- Väikesed ja eredad koosseisud, millel pole akustilist varju. Nad räägivad psammootiliste kehade või mikrokalkivaatide olemasolust.
Võimalikud haigused
Suured hüperekootilised kanded näitavad selliste patoloogiate arengut neerudes:
- urolitiaasi haigus;
- erineva iseloomuga põletik.
Kui elundis diagnoositakse üks hüperekootiline kaasamine ja akustilist varju ei täheldata, näitab see selliseid seisundeid:
- hematoomid;
- elundi veresoonte kõvenemine:
- väikesed kivid, millel pole veel aega tugevneda;
- armkude;
- rasva tükid neeru siinustes;
- tsüstid;
- liiva olemasolu;
- healoomulised kasvajad;
- pahaloomulised kasvajad.
 Suured hüperekootilised kanded võivad viidata urolitiaasi arengule.
Suured hüperekootilised kanded võivad viidata urolitiaasi arengule. Kui ultraheli aparaadi monitoril on näha eredaid sädemeid ja akustilist varju pole, viitab see psammarakkude (valgu-rasva koostisega ühendid, raamitud kaltsiumisooladega) ja kaltsifikatsioonide (kaltsiumisoolad) kajale, mis mõnikord viitavad pahaloomuliste kasvajate arengule. Vähkkasvajate neoplasmide koostises on 30% juhtudest kaltsifikatsioonid ja 50% -l psammomnykehad.
Artikkel on väljatöötamisel.
Piimanäärme asub rindkere esipinnal 2-3 kuni 6 ribi. Näärme parenhüümil on keeruline, kubemesarnane struktuur: paljud vesiikulid (alveoolid) kogutakse lobulasse, lobulad ühendatakse lobiks. Lobulitel ja lobidel pole kapslit, näärmekoe vahelised tühimikud on täidetud lahtise sidekoega. Väikeses piimanäärmes on 6-8 ja suures - 15-20 lobes. Lobe asuvad radiaalselt nibu suunas.
Igast näärmelibast lahkub piimakanal - esimese järgu galaktofoor - läbimõõt kuni 1 mm; intralobaarne kanal - II järgu galaktofoor - läbimõõt kuni 2 mm; ülisagara kanal - galaktofoori III järjekord - läbimõõt kuni 3 mm. Rinnanibu sees laienevad piimakanalid kuni 5 mm läbimõõduga spindlikujulised - piimakott.
Puhkeolekus on piimanäärmed pimesi lõppevate kanalite süsteem, alveoolid ilmnevad ainult raseduse ja imetamise ajal ning atroofia pärast rinnaga toitmist.
Suurendamiseks klõpsake piltidel.
Näärme parenhüüm on suletud sidekoe ümbrisesse ja seda ümbritseb eel- ja retromammaarne rasvkude. Piimanäärmete ümbruse rasvkoel on lobulaarne struktuur. Sidekoe nöörid - Cooperi sidemed - kasvavad järk-järgult split-fastsia eesmistest ja tagumistest lehtedest naha suunas.
Pärast laktatsiooni lõpetamist või raseduse katkemist käivitatakse piimanäärmete rasvase involutsiooni protsessid - näärmekihi sisse ilmub rasvkude. Menopausi ja rasvumise korral asendavad rasvkoed näärmekudet.

Rindade ultraheli
Kõigile patsientidele tehakse ultraheliuuring menstruaaltsükli 9. – 10. Päeval. Piimanäärmete ultraheli jaoks sobib kõige paremini 8-15 MHz lineaarne sond. 5-10 MHz muundur võib olla kasulik suurte rindade uurimiseks ja sügavate struktuuride paremaks visualiseerimiseks.
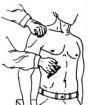
Patsiendi asend piimanäärmete ultraheli ajal
- Rindkere keskmiste sektsioonide uurimisel lamab patsient selili, käsi pea taga;
- Rindkere külgmiste sektsioonide uurimisel lamab patsient vastasküljel, käsi pea taga;
- Alumise rindkere uurimisel lamab patsient selili, vajadusel tõstetakse rindkere üles;
- Mõnikord on rindkere pindmised piirkonnad paremini nähtavad, kui patsient istub.
Kuidas teha rindade ultraheli
Rindkere uuritakse kattuvusega, et tagada kogu nääre katmine. Kontroll viiakse läbi vertikaalsel (1) ja horisontaalsel (2) tasapinnal, millele järgneb radiaalne (3) ja antiradiaalne (perifeeriast nibuni) skaneerimine.

Kui sond asetatakse otse nibu (1) kohale, surutakse nippel näärmesse ja varjunditesse, mis muudab areola kontrollimise keeruliseks. Skaneerimine mööda areola piiri on sobivam (2), selles asendis on areola all olevad kanalid ja piimakotid paremini nähtavad. Mõnikord on nibu geomeetria optimeerimiseks kasulik toetada rinda muunduri (3) vastasküljel.

Näärmete lisakude paikneb sageli aksillaarses piirkonnas, harvadel juhtudel - rangluu all, rinnaku ees. Kui näärmekude on ühendatud peamise näärmega, räägivad nad protsessist. Kui näärmekude on isoleeritud, on see täiendav sagar.
Kui piimanäärmes avastatakse fokaalseid muutusi, pöörake erilist tähelepanu aksillaarruumile, kus aksillaarses piirkonnas asuvad piirkondlikud lümfisõlmed - uurige neurovaskulaarse kimbu ja ümbritsevate kudede pindala piki eesmist, keskmist ja tagumist aksillaarset joont. Piimanäärmest väljuvad piirkondliku lümfi väljavoolu muud tsoonid on subklaviaalsed, supraklavikulaarsed, retrosternaalsed.
Kahjustuse lokaliseerimine piimanäärmes
Fookuse lokaliseerimist saab kirjeldada kvadrantidega: ülemine väline, alumine väline, ülemine mediaalne, alumine mediaalne (1). Areola (SA), nippel (N) ja aksillaarne piirkond (AX) on isoleeritud. Täpseks radiaalseks lokaliseerimiseks kasutage ketast (2). Areola ümbritsevad kolm kontsentrilist tsooni tähistatakse numbritega 1, 2 ja 3 (3).
Kahjustust M (3) kirjeldatakse kui R / 10/3, mis tähendab paremat rinda kell 10 tsoonis 3. Mõned autorid mõõdavad kaugust nibust kahjustuseni, seejärel kirjeldatakse kahjustust R / 10 / kaugus nibust 20 mm. Hinnake kahjustuse suurust ja sügavust. Kasulik on fotol näidata anduri asukoht: horisontaalne (H), vertikaalne (H), radiaalne (R) või antiradiaalne (AR).

Rinnauuringu uuringuetapp lõpeb lümfi väljavoolu piirkondlike tsoonide seisundi analüüsiga. Uurida tuleb nelja tsooni:
- Aksillaarne tsoon - pectoralis minor lihase välimisest piirist aksillaarse piirkonna tagumise servani;
- Subklaviaalne tsoon - rangluu alumisest servast mööda vaskulaarset kimpu aksillaarpiirkonnani;
- Supraklavikulaarne tsoon - rangluu ülemisest servast digastrilise lihase mediaalse servani;
- Protorakaalne tsoon - rangluu alumisest servast mööda keskklavikulaarset joont kuni rinnani ulatuva piirini.
Enamasti ei erine lümfisõlmed ümbritsevatest kudedest; mõnikord saate eristada tavalist lümfisõlme - ovaalse kujuga hüpoehoilise servaga ehhogeense keskme ümber; horisontaalne suurus kuni 10 mm; näete aksillaarseid lümfisõlmi üle 10 mm - healoomuline hüperplaasia.
Ultraheli normaalsed piimanäärmed
Piimanäärmete ultraheli abil hinnatakse struktuure nahaaluse rasva suhtes hüper-, iso- või hüpoehoiliseks.
Nahk - ülal ja all keskne hüper- või isoehootiline riba on piiratud veelgi hüperhootiliste joontega. Kolmekihilise kompleksi laius on alla 2 mm, areola kohal veidi paksem. Normaalsetes tingimustes visualiseeritakse nahk kuni 7 mm paksuse sileda hüperhootilise joonena. Rasvade ladestumise tõttu võib nahk olla kahe hüperhootilise joonena, mis on eraldatud õhukese hüpoehootilise kihiga. Pärisnaha ja selle aluseks olevate kudede vahel ei avaldata piiri kunagi, vastupidiselt piimanäärmele.
Eel- ja retromammaarkiu - piimanäärmete ümbruse rasv on hüpoehoiline võrreldes mis tahes muu piirkonna rasvaga ja on lobulaarse struktuuriga, iga lobulit ümbritseb õhuke hüperekooriline kile.
Pea kõigil piimanäärmega töötavatel autoritel ei leidnud retromammaarse piirkonna kirjelduses suuri erinevusi: viimane koosneb rasvkoest, ribidest, roietevahelisest lihasest ja pleurast. Rasvkude visualiseeritakse hüpoehoiliste lobulitena split-fastsia tagumise lehe hüperehoiliste joonte ja rindkere peamise lihase eesmise fastsiaalse ümbrise vahel. S. Willson (2007) pidas sarnast põhiseadust mõisteks „vale günekomastia“.
Rinnalihaseid (suuri ja väikeseid) visualiseeritakse mitmekülgselt, paralleelselt naha hüpoehoiliste kihtidega, millel on põiki hüperehoiline vahesein. Neid piiravad fastsia hüperhootilised jooned. Ribisid on väga lihtne visualiseerida kui kõrge ehhogeensusega ovaalseid koosseise, millel on püsiv akustiline vari. Ribide vahele märgib operaator alati tüüpilise lihasmustriga - roietevahelised lihased - hüpoehootilised massiivid. Sügavaim hüperhootiline joon suudab visualiseerida pleura.
Rindade parenhüüm - hüperekootiline hajusalt heterogeenne kiht nahaaluse ja retromammaarrasva vahel. Kõrge ehhogeensusega kihid tähistavad kandvat strooma ja madala ehhogeensusega kihid esindavad lahtist sidekudet alveoolide ja kanalite ümber. Ultraheli abil on võimatu eristada näärmekude (alveoolid ja kanalid) periglandulaarsest stroomast. Neid struktuurielemente ümbritseva periglandulaarse strooma (madala ehhogeensusega kihid) raskusaste on proportsionaalne näärmekoe arenguga.
Näärmekoe paksus on normaalne (Trofimova T.N. ja Solntseva I.A., 1999): kuni 35-aastased - 9,2-15,6 mm, 35-44-aastased - 6,7-13,9 mm, 45- 54-aastane - 5,2-11,6 mm, üle 54-aastane - 4-7,2 mm. Piimanäärme parenhümaalse kihi paksuse muutused peegeldavad vanusega seotud involutioni: näärmekoe osalist ja seejärel täielikku rasvade transformatsiooni. Näärmekoe ehhogeensus suureneb vanusega, mis on seotud fibroglandulaarse tsooni sidekoe komponentide fibroosiga.
Piimakanalid - Tavaliselt on piimanäärme põhjas kanali läbimõõt kuni 1 mm ja areola piirkonnas - kuni 3 mm. Alla 1 mm läbimõõduga kanalid ei ole nähtavad; tavaliselt hakkavad nad raseduse lõpus ja eriti imetamise ajal ilmuma selgelt torukujuliste struktuuridena. 50% -l alla 50-aastastest naistest näitab ultraheli laienenud kanaleid - kuni 5-8 mm läbimõõduga anekootilisi torukujulisi struktuure.
Cooperi sidemed - pindmise fastsia hüperekootilised protsessid, interlobulaarsed kihid, mis ulatuvad parenhüümist läbi emakasisese rasvkoe naha sügavatesse kihtidesse. Cooperi sidemed ja Durreti harjad ilmuvad tavaliselt 30 aasta pärast, kuni 30 aastat - üks fibrootiliste muutuste sümptomitest.
Rinnanäärme-, sideme- ja rasvkoe suhe sõltub vanusest ja hormonaalsest seisundist. Noortel naistel on ülekaalus näärmekude, mida on hea ultraheliga hinnata, kuid mammograafia puhul on see problemaatiline. Vanematel naistel on ülekaal rasvkoes, mida on mammograafia abil lihtne hinnata, kuid ultraheliga problemaatiline.
Pilt. Ultraheliuuringul on reproduktiivses eas naise tavaline rinnanäärme pind: nahk paikneb pealiskaudselt, hüpoehootilise pre- ja retromammaarse koe vahel on hüperekooriline näärmekiht, taustal suur ja väike rinnak, samuti pleura. Näärmekoe hüperekootilist komponenti esindab toetav strooma ning hüpoehoilisteks rakkudeks on alveoolide ja kanalite ümber paiknevad periglandulaarsed stroomad. Periglandulaarse strooma raskusaste suureneb märgatavalt tsükli teisel poolel, raseduse ja imetamise ajal, mis on tingitud näärmekoe hüperplaasiast.

Nippel on määratletud kui madala ehhogeensusega ümardatud, piiritletud moodustumine. Rinnanibu taga saab operaator jälgida akustilist varju. Subareolaarsed struktuurid on alati hüperhootilised
Enne tüdrukute ja poiste puberteedi algust on näärme struktuur sama - seda esindab rasvkude, kanalite ja näärmete süsteemi fragmendid on lapsekingades; ultrahelil hüpoehoiline struktuur tagumises-nososkoopilises piirkonnas. Puberteedieas arenevad tüdrukute piimanäärmed aktiivselt - kanalid pikenevad, hargnevad ja moodustavad lõplikud lobulaarsed üksused. 15-aastaselt sarnaneb teismelise tüdruku piimanäär täiskasvanud naise näärme struktuuriga.
Kuni 25. eluaastani ei toimu olulisi muutusi piimanäärmete struktuuris. 25–40-aastaselt on piimanäärmete struktuur väga mitmekesine. Kõiki erinevaid ultrahelipilte saab rühmitada ultraheli morfotüüpide järgi. Isegi ühe naise puhul muutub morfotüüp pidevalt sõltuvalt vanusest, tsükli faasist, rasedusest, laktatsiooni algusest ja lõpust.
Piimanäärme struktuuri tüübid Kelly Fray järgi
Juveniilne morfotüüp - väike suurus, nibu taga või nibu kõrval naha all, näärmekiht on tugevalt ehhogeenne, struktuur on ühtlane peeneteraline kogu lõike ulatuses, eel- ja retromammaarkiud praktiliselt puuduvad. Tsükli teises faasis näete piimakanaleid.
Varajane reproduktiivne morfotüüp - ilmuvad väikesed sama suurusega hüpoehootilised rakud, premamari kude esineb fragmentaarselt, rohkem külgmistes piirkondades, retromammaarne kude puudub täielikult, sidekoe struktuurid on halvasti diferentseeritud.
Vanuse ja raseduste arvu suurenemisega toimub näärmekoe rasvane transformatsioon, näärme eesmine kontuur muutub Cooperi sidemete kinnituskohtade väljaulatuvate osade tõttu lainelisemaks.
Reproduktiivse õitsemise tüüp - suureneb hüpoehooalsete alade arv ja suurus, ilmub retikulaarne muster, emaskiud on pidev kiht, retromammaarset kiudu pole.
Küps morfotüüp - näärmekihis ilmuvad rasvased lobulad, suurusega 1-2 cm, retromammaarne kude võib olla fragmentaarne või pidev.
Premenopausaalne morfotüüp - kihtide kaupa puudub struktuur, parenhüümi peaaegu täielik asendamine rasvkoega, näärmekoe jäänused on esindatud õhukese homogeense hüperehoilise ribaga, puudub retikulaarne muster, emakasisese rasvkoe koos paljude fastsiaalsete vaheseintega.
Menopausijärgne morfotüüp - rasvasagarad ja sidekude hõivavad kogu piimanäärme mahu, näete ümara kujuga väikesi hüperekoorilisi alasid, väikeste mõõtmetega (3-5 mm) - näärmekoe saarekesi.
Imetamise morfotüüp - kogu nääre on kujutatud jämeteralise näärmekoe keskmise ehhogeensuse kihiga, mille vastu söötmisele lähemal ilmuvad 2–2,5 mm mitmepoolsed hüpoehoilised torukujulised struktuurid - laienenud kanalid; premamari rasva peaaegu pole, rasvhõlmasid pole määratletud.
Tegelikult võib näärme erinevates osades struktuur erineda, seetõttu Zabolotskaya N.V. sõltuvalt näärmelise ja rasvkoe suhtest vabastab see:
- Piimanäärme struktuuri näärmetüüp on varajane reproduktiivne tüüp;
- Piimanäärme rasvase struktuuri tüüp on postmenopausis;
- Segatüüp (näärmekoe ülekaaluga, rasvkoe ülekaaluga) - tavaliselt asub suurem osa näärmekoes ülemisest-välimisest kvadrandist - reproduktiivse õitsemise tüüp, keskel - küps tüüp;
- Piimanäärme teatud tüüpi struktuur laktatsiooni taustal.
Pilt. Ultraheliuuringul tavaline rind: eelpuberteediealine tüdruk (1) - alaealine morfotüüp, nulliparous (2) ja paljulapselised (3) reproduktiivse perioodi naised - reproduktiivse õitsemise morfotüüp, naine postmenapausis (4) - premenopausaalne morfotüüp. Vanusega väheneb näärmekihi paksus järk-järgult ja suureneb rasvkoe osakaal.

Menstruatsiooni algusega suguhormoonide toimel tekivad piimanäärmes tsüklilised muutused: 1-3 päeva - kanalite sekretsiooni resorptsioon, 4-8 päeva - tubuloatsiiniline involutsioon (puhkeaeg), 9-16 päeva - ductal epiteeli levik, sidekoe hüpervaskularisatsioon, 17 -28 päev - äge proliferatsioon, näärmete hüperplaasia ja sidekoe vaskularisatsiooni järkjärguline vähenemine. Tsükli teises faasis laienevad vastuseks progesterooni sekretsioonile parenhüümi piimakanalid ja veresooned.
Pilt. Piimanäärme ehostruktuur tsükli I ja II faasis: II faasis on Dureti harjad ja Cooperi sidemed selgelt väljendunud, kuna ümbritsev rasvkude koob vedelikku, muudab pildi kontrastsemaks, samuti ilmuvad torukujulised kajalised struktuurid - 2-3-astmelised galaktafoorid koguvad sekretoorse komponendi.
Raseduse lõpus omandab piimanäärme näärmekoe arengu tõttu jäme võrgusilma struktuur. Hüpogalaktia korral säilib retikulaarne muster, hästi väljendunud laktatsiooni korral kaotab piimanäärme retikulaarse struktuuri ja on vähenenud ehhogeensusega tsoon, mille suhtes saab määrata laienenud kanaleid. Areolaarsetes piirkondades imetamise ajal ilmnevad oluliselt laienenud kanalite rühmad. Pärast laktatsiooni lõppu taastatakse piimanäärmete retikulaarne struktuur uuesti.
Pilt. Ultraheliuuringul imetava naise rinnanäärme: enne- ja retromammaarne rasvkude ei avaldu; parenhüüm rikkalik, vähenenud ehhogeensus, õhukese seinaga kajatu torukujulised struktuurid - määratakse laienenud kanalid (1); piimakotid nibupiirkonnas (2, 3).

40-50-aastaselt suureneb rasvkoe osakaal, väheneb näärmepuu arengutase, näärmeliste lobulate arv. 50-60 aasta jooksul, võrreldes eelmise perioodiga, struktuuris olulisi muutusi ei ilmnenud, kuid intralobulaarse strooma fibroosiprotsesside intensiivistumine tõmbab tähelepanu. 60-70-aastaselt esindavad piimanääret madala ehhogeensusega rasvhagarad, mille taustal määratakse kõrge ehhogeensusega rasked struktuurid, milleks on hõrenenud näärmekude ja tihendatud tugistroom, mis paikneb rasvkoe massis.
Piimanääre endoproteesimise taustal on kompressiooni all.
Rindade nahk
Rinnarasv
Ultraheli täiendavad piimanäärmed
Sageli võib kaenlaalusel ja harvadel juhtudel näol, kaelal, rinnal, seljal, tuharatel ja jäsemetel paikneda täiendav rinnakude. Hajutatud näärmekudet ilma erituskanalita nimetatakse lisasagaraks, moodustunud struktuuri koos areola ja nibuga - lisanäärmeks.
Lisaseadmete nibud on kergesti segi aetud sünnimärkidega. Puberteedieas või raseduse ajal suureneb pigmentatsioon, ilmub turse ja isegi laktatsioon. Siin võivad tekkida kasvajad, mastiit ja fibrotsüstilised muutused. Harvadel juhtudel eemaldatakse ebamugav lisakude.

Piimanäärmete piirkondlikud lümfisõlmed ultraheliuuringul
Intramammaarsed lümfisõlmed lastel ultraheliuuringul
Rinna parenhüüm võib sisaldada lümfisõlme, kõige sagedamini ülemises välimises kvadrandis. Oluline on eristada laienenud lümfisõlme kasvajast. Ultraheliuuringul on lümfisõlmel iseloomulik välimus: ovaalne moodustis, perifeerias on hüpoehoiline velg ja hüperehoiline keskarm - rasva ümbritsetud anumad.
Lümfidrenaaži piirkondlikud tsoonid on aksillaarsed, supraklavikulaarsed, subklaviaalsed, retrosternaalsed lümfisõlmed. Kasvajaprotsessi iseloomustab diferentseerumise puudumine hüperekohases tsoonis piki perifeeriat, hüperehootiline tsentraalne arm.
Rindade doppler
Verevoolu analüüsimisel tuleb meeles pidada, et piimanäärmete verevarustus sõltub:
- patsiendi vanus;
- hormonaalne seisund;
- näärmete vereringesüsteemi struktuuri individuaalsed omadused;
- perifeerne vererõhk;
- parenhümaalsete arterite ja arterioolide skleroosi raskusastmest jne.
Piimanäärmete anumate ultraheliga on võimalik hinnata:
- laevade arv;
- spektraalsed Doppleri parameetrid (RI, A / B suhe, PI);
- ühe kasvaja üksikute värvilaikude suurus ja arv;
- doppleri kõvera enda parameetrite tüüp ja omadused;
- võrrelda tervete ja kahjustatud piimanäärmete sümmeetriliste alade verevarustust.
Rindkere arterites on verevool sümmeetriline. PSV kuni 11,2 cm / s, EDV kuni 4,2 cm / s (kiiruse indikaatorid vastavad tsükli 2. faasile).
Pahaloomulise protsessi tunnused - verevool kasvaja sõlmes suureneb lokaalselt arteriaalse anuma toitmise vormis taustast kõrgema PSV-ga.
Piimanäärmete perifeerse verevarustuse uurimiseks hinnatakse adduktiivsete rindkere arterite mediaalsete ja külgmiste harude seisundit. Andmete saamiseks verevoolu kohta rindkere mediaalsetes arterites paigutatakse andur rinnaku lähedale 2. või 3. roietevahelisse ruumi. Rindkere arterite külgmise rühma kohta teabe saamiseks liigutatakse andurit mööda rindkere külgmist joont 2. - 6. roietevahelise ruumi vahel.
Tabel 1. Normaalsed verevoolu kiiruse näitajad piimanäärmete rindkere arterites (M. Barta, 1999).
Tabel 2. Normaalsed verevoolu kiiruse näitajad piimanäärmete arterites (V.A. Sandrikov, 1998).
Nii tavalistel parenhümaalsetel anumatel kui ka neoangiogeneesi tagajärjel tekkinud anumatel on väga väike valendik ja vastavalt kiirus. Sellega seoses on selliste anumate hindamiseks kõige tõhusam energia-Doppleri tehnika. Pärast anumate tuvastamist määratakse nende arv ja viiakse läbi spektraalne hindamine. Saadud tulemused on kooskõlas vastassuunalise piimanäärme andmetega.
Kirjanduses on toodud mitmesugused healoomuliste ja pahaloomuliste kasvajate anumates esinevad verevoolu kiiruse näitajad. Enamik autoreid rõhutab pahaloomuliste kasvajate keskmist suuremat süstoolset kiirust (17,6 cm / sek) kui healoomulist (13,9 cm / sek).
Pahaloomuliste kasvajate anumate resistentsusindeksi (IR) väärtuse andmed on vastuolulised.
J. Folkmani sõnul on pahaloomulise kasvaja üks olulisemaid kriteeriume piimanäärmete veresoonte asümmeetria. Patoloogilisi kasvajasoone iseloomustab kaliibris esinev ebakorrapärasus, kursuse väänduvus, lacuna-laadsed pikendused. Seoses sellega pannakse nende kriteeriumide kindlakstegemiseks suured lootused ruumilise kolmemõõtmelise rekonstrueerimise tehnikale.
Hoolitse enda eest, Teie diagnostik!
9995 0
Ultraheli abil saadud andmete analüüsimisel on soovitatav välja tuua mitmeid diagnostilisi probleeme, mille lahendus võimaldab saada täieliku spektri rinnavähi ja metastaatiliste lümfisõlmede ehhograafilisi tunnuseid, mida kasutatakse ravi efektiivsuse hindamiseks tulevikus.
Ultraheli diagnostika arstile (UZD) määratud ülesandeid saab korraldada järgmises järjekorras:
1. Kasvaja moodustumise tuvastamine.
2. Selle lokaliseerimise määramine piimanäärmes.
3. Mõõtmete mõõtmine.
4. Kasvajaprotsessi levimisastme hindamine ümbritsevatesse kudedesse.
5. Regionaalse metastaasi hindamine.
6. Primaarse kasvaja ja metastaaside verevoolu olemuse määramine.
Piimanäärme pahaloomuliste kasvajate puhul on iseloomulik udune piirjoon ja ebaühtlased piirid. Koosseisude struktuuril on ultrahelisignaalide peegeldumise intensiivsus vähenenud, see on mittehomogeenne struktuur, sageli kasvaja sõlme taga distaalse võimendusega (joonised 5.1 a, b, joonised 5.2 a-f).
Joonised 5.1 a, b. B-režiimi rinnavähi graafika võimalused.

Joonis 5.2 a, b, c, d, e, e. Rinnavähi ehhograafilise pildi variandid B-režiimis.
Neoplasmid jõuavad mõnikord suurte mõõtmeteni ning täieliku visualiseerimise ja mõõtmise jaoks kasutatakse panoraampildi režiimi SIE SCAPE (joonised 5, 3 a, b).

Joonis 5.3 a, b. Rinnavähi ehorafiliste kujutiste võimalused panoraamskaneerimise režiimis SIE SCAPE.
On kasvaja sõlme, mis annavad väljendunud akustilise varju (joonis 5.4 a, b, c).

Joonised 5.4 a, b, c. Kasvaja sõlme ehhograafilise kujutise variandid, mille moodustumise taga on akustiline vari B-režiimis.
Mikrokaltsifikatsioonid, mis on üks olulisi diagnostilisi märke rinnavähk (BC), tuvastatakse ainult 33% juhtudest (joonised 5.5 a-d).

Joonis 5.5 a, b, c, d. Kasvaja sõlme ehhograafilise pildi variandid kaltsimiinidega B-režiimis (a, b, c) ja režiimis värvi Doppleri kaardistamine (CDK) d).
Mida väiksem on kasvaja sõlme suurus, seda homogeensem on selle struktuur (joonised 5.6 a-e).

Joonis 5.6 a.b, c, d, e. Väikeste vähkide ehhograafiliste ja piltide ning B-režiimi (a) ja Doppleri (ED) režiimi (b, c, d, e) variandid
Pahaloomulistel kasvajatel kuni 1,0 cm 40% vaatlustel on selge piirjoon, siledad piirid, 60% -l - homogeenne struktuur, 100% vaatlustel - vähenenud peegelduste intensiivsus ja mikrokalksifikatsioonide puudumine (joon. 5.7 a-d).

Joonis 5.7 a, b, c, d. Väikeste vähkide ehhograafiliste kujutiste variandid: B-režiimis (a, b); ED-režiimis (c); sarnane ultrahelipildile fibroadenoomiga B-režiimis (d).
Samad tunnused on iseloomulikud healoomulistele kasvajatele ja seetõttu tekivad diferentsiaaldiagnostikas kõige sagedamini raskused.
Rinna neoplasmi avastamisel on vaja hoolikalt uurida kogu piimanääret teistes kvadrandites. Koos kasvajasõlmega võib rinnakoe ultraheliuuring tuvastada kasvaja sõeluuringud - see on rinnavähi niinimetatud multitsentriline vorm.
Enamik teadlasi peab kasvaja multitsentrilisust absoluutseks vastunäidustuseks elundi säilitamise operatsioonidele. Sõeluuringute arvu võib varieerida, lokaliseerimine on sagedamini kasvaja lähedal, kuid neid võib esineda ka teistes kvadrantides.
Struktuur vastab põhisõlme struktuurile, kuna nende morfoloogiline kuju on sama, kuid väikeste mõõtmetega võib see olla homogeenne, hüpoehoiline (joonis 5.8 a, b, joonis 5.9 a, b, c).

Joonis 5.8 a, b. Multitsentrilise rinnavähi ehhograafiliste piltide variandid B-režiimis (a) ja võimsusega Doppleri režiimis (b).

Joonis 5.9 a, b, c. Multitsentrilise rinnavähi ehhograafiliste kujutiste variandid B-režiimis.
Infosisu rinnavähi multitsentrilise vormi tuvastamisel on esitatud tabelis 5.1.
Tabel 5.1. Ultraheli (ultraheli) ja röntgenmammograafia (RMG) informatiivne väärtus multitsentrilise rinnavähi tuvastamisel
Kirurgilise sekkumise mahu määramiseks on suur tähtsus kasvajaprotsessi leviku olemasolul või puudumisel rindkere eesmise seina retromammaarsesse ruumi ja kudedesse.
Uuringutulemuste analüüs näitas, et kasvajaprotsessi levimine retromammaarsesse ruumi koos rinnalihase kaasamisega ultrahelimontomograafia meetodil diagnoositakse ainult 30% -l patsientidest, mis on seletatav moodustumise taga oleva väljendunud akustilise varju ja tagumise kontuuri visualiseerimise võimaluse puudumisega (joonis 5.10 a- e).

Joonis 5.10 a, b, c, d, e, f. Rinnavähi ehhograafilise kujutise viriandid: vähk, mis on levinud rindkere eesmisele seinale B-režiimis (a, b, c); vähk üleminekuvoldis B-režiimis (d, e) ja ED-režiimis (f).
Kui kasvaja sõlmed, eriti need, mis asuvad üleminekuvoldi lähedal või asuvad sügavalt näärme paksuses, ultraheliuuring, on vaja jälgida neoplasmi tagumist piiri, uurida sellega külgnevaid kudesid.
Samuti on mõlema piimanäärme sünkroonne kahjustus ja rinnavähi histoloogiline vorm võib olla isegi erinev (joon. 5.11 a, b).

Joonis: 5.11 a, b. Sünkroonse rinnavähi ehhograafilise pildi variandid: a - parema näärme sonogramm Doppleri võimsusrežiimis; b - vasaku näärme sonogramm B-režiimis.
Rinnavähi ödeemiline-infiltratiivne vorm viitab rinnavähi hajutatud vormi kliinilisele variandile, mida iseloomustavad ödeemi, naha hüperemia ja hüpertermia sümptomite kombinatsioon, protsessi märkimisväärne kohalik levimus, halb prognoos ja vajadus kasutada kompleksravi.
Rinnavähi ödeemiline-infiltratiivne vorm on primaarne või tõene, kui kliiniliselt ja radioloogiliselt ei ole sõlmeline moodustumine kindlaks määratud, ja sekundaarne, kui ödeemi sümptomid on ühendatud sõlme moodustumisega.
Turse on põhjustatud vaskulaarsete kasvajarakkude infiltreerumisest. Kui naha turse taustal röntgenuuringu käigus sõlme moodustumist ei tuvastata, siis ultraheliuuringu käigus kasvajat ei tuvastata. Näete paksenenud nahka, rinnakoe turset koos lümfisõlmede laienemisega (joonis 5.12 a-f).

Joonis 5.12 a, b, c, d, e, f. B-režiimis ödeemilis-infiltratiivse rinnavähi naha paksenemise ja lümfivahede ehhograafilise kujutise variandid.
Ja rinnavähi ödeemilis-infiltratiivses vormis esinevad kasvaja moodustised võivad ultraheliuuringu ajal välja näha nagu sõlme või ebakorrapärase kujuga ahela kujul kudede infiltreerumisena (joonised 5.13 a, b).

Joonis 5.13 a, b, c. Rinnavähi ehhograafilise pildi variandid B-režiimis. a - ödeemiline-infiltratiivne vähk vale firma infiltratsiooni kujul. b - ödeemiline-infiltratiivne vähk naha paksenemisega infiltraadi kujul. c - palpeerimata rinnavähk.
Samuti on mittepalpeeritava rinnavähi kliiniline vorm, kui piimanäärmetes pole turset, kuid kasvaja sõlme suurus võib olla väike või diagnoos pannakse kindlaks röntgenuuringu abil ainult mikrokaltsifikatsioonide kuhjumise teel.
Teisel juhul määratakse patsientide ultraheliuuringu läbiviimisel kõige sagedamini pilt rinnakoes hajutatud kaltsifikatsioonidega fibrotsüstilisest mastopaatiast (joonis 5.13 c).
Selles olukorras ei diagnoosita rinnavähki ultraheli abil. On olukordi, kus vastupidi, röntgenmammograafias diagnoositakse "rinnavähk" koos sõlme röntgenpildi kirjeldusega, mammoloog kasvajat ei palpeeri, samal ajal kui ultraheliuuring kvadrandis, kus sõlm peaks asuma, näitab rinnakoe paksenemist tsüstidega kiulise mastopaatia tüübi järgi (joon. 5.14 a, b).

Joonis: 5.14 a, b. Fibrotsüstilise mastopaatia ehhograafilise kujutise variandid B-režiimis.
Pärast sektoriaalse resektsiooni ja kiirete ning kavandatud histoloogiliste uuringute operatsiooni kasvajarakke ei tuvastata - fibrotsüstilise mastopaatia morfoloogiline pilt.
Rinnavähi histoloogiliste vormide ultrahelisemiootika määramiseks kaaluti erinevaid histoloogilisi variante. Rinnavähi kõige levinum vorm on kanalivähk - kuni 70% (joon. 5.15 a-d, joon. 5.16 a, b, c), lobulaarset vähki esineb 12% juhtudest (joon. 5.17 a, b) ja haruldasi vorme nagu limaskest (joonis 5.18 a, b), papillaarne (joonis 5.19), medullaarne (joonis 5.20) ja torukujuline, moodustavad 8%.

Joonis 5.15 a, b, c, d. Infiltreeruva ductal kartsinoomi ehhograafiliste kujutiste variandid B-režiimis.

Joonis 5.16 a, b, c. Infiltreeruva ductal kartsinoomi ehhograafilise pildi variandid ED režiimis.

Joonis 5.17 a, b. Infiltreeruva ductal kartsinoomi ehhograafiliste kujutiste variandid B-režiimis (a) ja ED-režiimis (b).

Joonis: 5.18 a, b. Limaskesta vähi ehograafiliste kujutiste variandid B-režiimis (a) ja võimsusega Doppleri režiimis (b).

Joonis: 5.19. Papillaarse vähi ehograafilise pildi variandid tsüstis ED-režiimis.

Joonis 5.20. Medullaarse vähi ehhograafilise pildi variandid B-režiimis.
Ülejäänud on kombineeritud vormid - 6% (joonised 5.21 a, b, c) või veelgi haruldasemad vormid - 4% (joonis 5.22 a, b).

Joonised 5.21 a, b, c. Kombineeritud infiltreeruva kanalite ja lobulaarse vähi ehhograafilise pildi variandid B-režiimis.

Joonis 5.22 a, b. Haruldaste vähivormide ehhograafiliste kujutiste variandid Doppleri võimsussonograafia režiimis: a - kondroidmetaplaasiaga vähk; b - intraduktaalne vähk.
Nagu esitatud tomogrammide põhjal näete, on rinnavähi kõige tavalisemad ultraheliuuringute tunnused - hägused, ebaühtlased kontuurid, moodustumiste ebaregulaarne vorm, heterogeenne struktuur - iseloomulikud kõigile histoloogilistele vormidele, ilma et neil oleks iseloomulikke erinevusi.
Ainus erand on papillaarne vähk, kui see areneb tsüstina. Vedelaid kandeid, mida võib eeldada limaskesta struktuuri sõlmedes, ei tuvastatud, kuid mõnikord täheldatakse selliseid vedelaid alasid teiste histoloogiliste vormide koosseisudes, reeglina suured.
Sellega seoses võib väita, et ultraheli andmed ei võimalda tuvastada kasvajate teatud morfoloogilistele variantidele iseloomulikke märke. Edaspidi kinnitame seda väidet seoses Doppleri tehnikate abil saadud tulemustega.
Doppleri ultraheli kriteeriumid rinnavähi korral
Kasvajaprotsessi dünaamika kliinilised uuringud on kinnitanud, et selle haiguse patogeneesi üks olulisemaid tegureid on kasvaja võime indutseerida angiogeneesi. Arvatakse, et tahkete kasvajate kasv sõltub uute mikroveresoonte moodustumisest koos oma vaskulaarse võrgu väljaarendamisega.Kasvaja mikrovaskulaarsust iseloomustab kaootiline kasv ja korrastatus, mis on seotud kasvajakoes mitme vaskularisatsiooni fookuse olemasoluga. Kasvaja anumate tunnuseks on ka nende ebaühtlus kasvajakoes. Kuna anumate kasv tuumori keskpunkti suunas satub sageli nekroosi tsoonidesse, esineb ulatuslike avaskulaarsete tsoonide olemasolu, mis asuvad pärast hästi vaskulariseeritud.
Äsja moodustatud anumates puudub silelihasekiht ja selliste anumate seinad on hõrenenud. Neid iseloomustab arterio-venoossete šuntide kaootiline asukoht, arvukus ja arvukus, mis registreeritakse Doppleri meetodil (Schor A.M. et al., 1983; Folkman J. et al., 1992).
Piimanäärme kasvajakudede võrdlev analüüs näitas otsest korrelatsiooni kasvajakoe vaskularisatsiooni intensiivsuse ja selle pahaloomulisuse astme vahel.
Tulenevalt asjaolust, et kaasaegsete diagnostikameetodite väljatöötamine on patsiendi jaoks mitteinvasiivsuse ja ohutuse suunas, pakuvad kirjeldatud meetodid suurt huvi, mis võimaldavad samaaegselt saada huvipakkuva objekti ja sellega seotud veresoonte struktuuride pilti, mis avab võimaluse hinnata verevoolu ja kasutada andmeid selle rakendamiseks diagnostilistel eesmärkidel. (Heilenkotter U. jt, 1993; Delorme S. jt, 1998; Smirnova HA, 1993).
Arvatakse, et Doppleri ultraheliuuringu kliinilist rolli pole veel kindlaks tehtud, kuna kapillaarverevoolu suhtes tundetuse tõttu ei ole kasvaja verevoolu usaldusväärne. Samal ajal uuriti Doppleri sonograafia abil saadud vooluparameetrite ja immunohistokeemiliselt hinnatud vaskulaarse indeksi suhet. CDC ja ED defineerivad ainult makrovaskulaarset võrku. Kaja signaali intensiivsuse ja angiogeneesi taseme (tiheduse) vahel korrelatsiooni ei leitud (Buadu L. D. et al., 1997; Huber S., 1998).
Sellepärast määrati verevoolu tuvastamise sõltuvus kasvaja suurusest. Alla 1,5 cm suurused kasvaja sõlmed olid sagedamini avaskulaarsed ja autorid seostasid seda kasvaja ümbruse veresoonte moodustumise algusega. Kuid verevoolu puudumine sõlmes ei võimalda üheselt ümber lükata moodustise pahaloomulist olemust, kuna anumaid saab määrata ka healoomulistes koosseisudes.
Birdwell R.L. jt. (1997) leidsid oma uuringus, et 27% pahaloomulistest ja 22% healoomulistest kahjustustest olid avaskulaarsed ning 75% healoomulistest ja pahaloomulistest kahjustustest ilmnes sama vaskulaarsus.
Uurides värvi Doppleri kaardistamise sõltuvust kasvaja suurusest, leiti, et isegi 1 cm läbimõõduga kasvaja korral tuvastatakse hüpervaskularisatsiooni sümptom (Cosgrove D. et al., 1993). A Fiedler V. jt. (1996) jõudsid oma töös järeldusele, et CDC infosisu on ette nähtud 1-2 cm läbimõõduga kasvajate jaoks. Sel juhul oli tundlikkus 90%, samas kui kasvaja suurus oli alla 1 cm, leiti anumaid 41,7% juhtudest. ...
Dixon J.M. jt. (1992) leidsid, et kui sõlme läbimõõt on alla 1,3 cm, siis fibroadenoomi korral ei määra värvidoppleri kaardistamine verevoolu 100% -l patsientidest ja rinnavähi korral tuvastati verevool 71% -l patsientidest. Avaskulaarsete kasvajate suurus, vastavalt Chao T.S. jt. (1999), on läbimõõduga 1,9 ± 0,1 cm ja need on oluliselt väiksemad kui vaskularisatsiooniga kasvajad - läbimõõduga 2,7 ± 0,1 cm.
Doppleri ultraheliuuringut peetakse meetodiks biopsiate arvu vähendamiseks (Wilkens T. N. et al., 1998), samuti tsüstide eristamiseks tahketest sõlmedest (Nightingale K. R. et al., 1995).
Power Doppleri ultraheliuuring vaskularisatsiooni kvalitatiivsel hindamisel on tundlikum CDC suhtes (tabel 5.2) ja kuvab paremini käänulisi ja ebaregulaarseid intratumoraalseid veresooni, suurendades seeläbi BC diferentseerumise täpsust (Martinoli C. et al., 1998, Hayashi N. et al., 1998).
Tabel 5.2. Diagnostiline väärtusvärvi doppleri kaardistamine javõimsuse doppler tuvastamisel rinnavähk
Meie arvates peaks kasvaja verevoolu iseloomustamiseks kasutama Doppleri võimsuse režiimi, mis on värvilise Doppleri kaardistamisrežiimi modifikatsioon ja võimaldab kuvada verevoolu intensiivsust, saavutades seeläbi võimaluse tuvastada väikese verevoolu kiirusega ja väikese läbimõõduga anumaid ning peaaegu täielikku sõltumatust skaneerimisnurgast. (Joonis 5.23 a, b, Joonis 5.24 a, b).

Joonis 5.23 a, b. Rinnavähi ehhograafilise pildi variant: visualiseeritud intratumoraalsete veresoonte arv on suurem Doppleri režiimis (b) kui värvilise Doppleri režiimis (a).

Joonis 5.24 a, b. Rinnavähi ehhograafilise pildi variant: visualiseeritud intratumoraalsete veresoonte arv on suurem ED-režiimis (b) kui CDC-režiimis (a).
Laevade värviekraani abil hinnatakse nende olemasolu massis, arvu, vaskulaarset mustrit ja verevoolu olemust. Meie uuringute tulemused on näidanud, et kasvaja verevoolu visualiseeritakse 96% -l patsientidest ja kasvaja sõlme suurusega kuni 1 cm - 50% juhtudest.
Põiki- ja pikisuunaliste ultraheliuuringute tomogrammide seerias tuvastati kolm intratumoraalse verevoolu tüüpi, mida ultraheli tulemuste tõlgendamisel arvesse võeti.
Esimest tüüpi iseloomustab ühe anuma olemasolu kõigis saadud sektsioonides (joonised 5.25 a, b).

Joon. 5.25 a, b. Rinnavähi ehhograafilise pildi variandid: 1. tüüpi verevool ühe anumaga Doppleri võimsusrežiimis.
Teine tüüp sisaldab verevoolu lokaalse suurenemisega pilte, kui kasvaja sõlme eraldi lõikudel visualiseeritakse suurenenud veresoonte arvuga ala (joonised 5.26 a-d, joonised 5.27 a, b).

Joonis 5.26 a, b, c, d. Rinnavähi ehhograafilise pildi variandid: 2. tüüpi verevool koos lokaalse verevoolu suurenemisega ED-režiimis.

Joonis: 5.27 a, b. Rinnavähi ehhograafilise pildi variandid: 2. tüüpi verevool koos selle kohaliku võimendusega Doppleri võimsusrežiimis.
Kolmas tüüp sisaldab kujutisi, mille anumad on hajusalt jaotunud kogu sõlme ulatuses (joonised 5.28 a-d).

Joonis 5.28 a, b. Rinnavähi ehhograafilise pildi variandid: 3. tüüpi verevool koos laevade difuusse jaotusega ED-režiimis.
Kasvaja sõlme suuruse suurenemisega suureneb tuvastatavate anumate arv (p
Alla 1 cm suurustel kasvajatel 67% -l esineb esimest tüüpi verevool ühe kasvajasisese anumaga (joonis 5.29 a, b).

Joonis 5.29. Rinnavähi ehhograafilise pildi variandid: väikese suurusega vähk, millel on üksik anum (a) ja mitu anumat (b) ED-režiimis.
Kirjanduses märgitakse ka rinnavähi Doppleri spektraalse ultraheliuuringu kvantitatiivsete parameetrite muutust. Arvatakse, et maksimaalne süstoolne kiirus (MSS)pahaloomulistes kasvajates kõrgem kui healoomulistes (tabel 5.3).
Tabel 5.3. MCC väärtus fibroadenoomide jarinnavähk
Vastavalt S. Kutschkerile jt. (1996), on MCC T3-4-l kõrgem kui T1-2-l. Sellega on vastuolus Schild R. jt andmed. (1991) ja Chao T.C. jt. (1999), kes väidavad, et MCC, takistusindeks (IR), tõeliselt positiivseid tulemusi (IP) ei sõltu kasvaja suurusest ega anna täpset rinnavähi diagnoosi, kuid pahaloomuliste kasvajate korral on nende näitajate keskmised väärtused oluliselt kõrgemad.
Rinnavähi kriteeriumidena hinnati ka selliseid näitajaid nagu PI, IR, DM. Grischke E.M. jt. (1996) ja Hollerweger A. jt. (1997) jõudsid oma töödes järeldusele, et pahaloomuliste sõlmede resistentsuse indeks on võrdne või suurem kui 0,80 ja fibroadenoomide korral on tüüpiline IR väärtus alla 0,80. Ühe kasvaja anumate resistentsusindeksi väärtuse erinevus üle 0,20 oli pahaloomulisuse näitaja väga kõrge spetsiifilisusega - 97,5%, kuid madal tundlikkus - 39%.
IR-läviväärtus rinnavähi diagnoosimisel, mis on võrdne 0,79, kehtestasid Peters-Engl S. et al. (1999) tundlikkusega 84% ja spetsiifilisusega 80%.
Tõeliselt positiivsete tulemuste kõrge määr on tüüpiline ka pahaloomuliste kasvajate veresoontele, mille tundlikkus on 84-100% ja spetsiifilisus 85-87% (tabel 5.4).
Tabel 5.4. MCC väärtus fibroadenoomide ja rinnavähi anumates
| Autor | Fibroadenoom | Rinnavähk | ||||
| IR | AI | SD | IR | SP | SD | |
| Madjar N. el al .. 1995 | - | - | - | 0,78 | - | 4.3 |
| Peiers-Engl C. jt, 1999 | - | - | - | 0,79 | - | - |
| Grischkc B.M. et al., 1996 | Vähem kui 0,8 | - | - | 0,80 | - | - |
| Hollcrwcger A. et al., 1997 | Vähem kui 0,8 | - | - | 0,80 | - | - |
| Yousscfzadeh S. et al., 1996 | 0,62 ± 0,08 | - | - | 0,7 ± 0,008 | - | - |
| Fissnko B.P., 1999 | - | - | - | 0,75 | 1.47 | - |
| Trofimova B.Yu, 2000 | - | - | - | 0,76 | 1,71 | - |
Meie uuringus olid kasvaja veresoonte hemodünaamilised indeksid otseses proportsioonis hariduse mahuga: selle suurenemisega suurenevad spektraalsete omaduste väärtused. Suurima süstoolse ja minimaalse diastoolse kiiruse määr on täheldatud suurima neoplasmi suurusega rühmas, ulatudes 52,8 ja 12,2 cm / s kasvaja suurusega üle 5 cm, võrreldes sarnaste näitajatega suurusega kuni 1 cm (25,1 ja 6 (Vastavalt 4 cm / s).
Süstoolse-diastoolse suhte ja pulsatsiooniindeksi väärtused moodustiste anumates on 2–5 cm kõrgemad kui teistes rühmades - vastavalt 6,8 ja 1,9, kuid need näitajad kasvavad kasvajate mahu suurenemisega (joonis 5. 30 a-g ).

Joonis: 5.30 a, b, c, d, e, f, g. Rinnavähi ehhograafilise pildi variandid: intratumoraalse verevoolu spektrogrammid näitajate kõrgete väärtustega. Pulsilaine režiim.
Resistentsusindeks sõltub kasvaja suurusest vähem ning koosseisudes 1,1–2,0 cm, samuti 2,1–5,0 cm märgitakse selle võrdselt kõrgeid väärtusi - 0,78, samas kui resistentsusindeksi miinimumväärtused määratakse sagedamini sõlmedes kuni 1,0 cm (joonis 5.31 a, b, c, joonis 5.32 a, b, c).

Joonis 5.31. Rinnavähi ehhograafilise pildi variandid: intratumoraalse verevoolu spektrogrammid koos resistentsuse indeksi suurte väärtustega. Pulsilaine režiim.

Joonis 5.32. Rinnavähi ehhograafiliste kujutiste variandid: intratumoraalse verevoolu spektrogrammid, resistentsuse indeksi madalate väärtustega. Pulsilaine režiim.
Tuleb märkida, et vaatamata uuringus saadud üsna suurele MSS-i arvule, mis on iseloomulik rinnavähile, ei tohiks täielikult tugineda spektraalsetele Doppleri parameetritele. Seda saab seletada järgmiselt.
Uurimistehnika hõlmas kõigi mõõtmiseks saadaolevate tuumorisoonte kõigi spektriparameetrite liitmist ja keskmiste väärtuste arvutamist. Vahepeal erinesid saadud väärtuste vahelised intervallid oluliselt: näiteks maksimaalne süstoolne kiirus - 13,0 cm / s kuni 264,0 cm / s; vastupanuindeks - 0,5 kuni 0,98 (joonis 5.33 a-d - joonis 5.38 a-d).

Joonis 5.33. a B C D. Rinnavähi ehhograafilise kujutise variandid: kasvajasiseste veresoonte erineva väärtusega kasvajasisese verevoolu spestrogrammid. Pulsilaine režiim.

Joonis 5.34 a, b, c. Rinnavähi ehhograafilise pildi variandid: kasvajasiseste veresoonte intratumoraalse verevoolu spektrogrammid. Pulsilaine režiim.

Joonis 5.35 a, b, c. Rinnavähi ehhograafilise pildi variandid: kasvajasiseste veresoonte intratumoraalse verevoolu spektrogrammid. Pulsilaine režiim.

Joonis 5.36 a, b, c. Rinnavähi ehograafilised võimalused. a - rinnavähk kasvajasiseste anumatega Doppleri võimsusrežiimis. b, c - kasvajasoonte erineva väärtusega intratumoraalse verevoolu spektrogrammid. Pulsilaine režiim.

Joonis 5.37 a, b, c. Rinnavähi ehhograafilise pildi variandid. a - rinnavähk kasvajasiseste veresoontega ED-režiimis. b, c - kasvajasoonte erineva väärtusega intratumoraalse verevoolu spektrogrammid. Pulsilaine režiim.

Joonis 5.38 a.b, c, d. Rinnavähi ehhograafilise pildi variandid: a - rinnavähk koos kasvajasiseste anumatega ED-režiimis; b, c, d - erineva väärtusega kasvajasisese verevoolu spektrogrammid kasvaja anumates pulsilaine režiimis.
Lisaks täheldatakse ühes kasvaja anumas uurides külgnevates segmentides erinevat kiirust, mis samuti ei saa mõjutada parameetrite keskmist väärtust (joonis 5.39 a, b).

Joonis: 5.39 a, b. Rinnavähi ehhograafilise pildi variandid: intratumoraalse verevoolu spektrogrammid erineva väärtusega ühes anumas. Pulsilaine režiim.
Järelikult, kui kasvaja anumas uurimise käigus määratakse madal verevoolukiirus või resistentsuse indeksi madalad väärtused, mis ei tõenda kasvaja healoomulist olemust. Doppleri täielikku spektraalset ultraheliuuringut võib tunnistada kõige subjektiivsemaks tehnikaks kõigi kasutatavate seas.
Värv-Doppleri kaardistamine, võimsus-Doppleri sonograafia ja spektraalne Doppleri sonograafia annavad lisateavet B-režiimi ultraheli andmetele rinnakasvajate diagnoosimisel. Kui arvestada rinnavähi erinevate morfoloogiliste vormide uurimisel Doppleri tehnikat kasutades ilmnenud tunnustega, siis selgub, et teist tüüpi verevool domineeris kõigil juhtudel ja spektraalsed omadused erinevad kogu uuringurühma keskmistest väärtustest vähe.
Seega võime rääkida mingite iseloomulike Doppleri märkide puudumisest, mis on omased teatud rinnavähi morfoloogilisele vormile.
G.T. Sinjukova, G.P. Korženkova, T. Yu. Danzanova
Ultraheliuuringu protokollis leitakse sageli järeldus - hüperekootilised kanded neerudes. See meditsiiniline ravimvorm tähendab, et neerudes leidub võõrkehasid, mille struktuur erineb elundi enda kudedest. Vale on sellist järeldust pidada iseseisvaks diagnoosiks.
Ultraheli masina ekraanil näevad patoloogilised kanded välja nagu heledad või peaaegu valged punktid, mis peegeldavad ultraheli laineid. Nad võivad näidata erinevaid haigusi, mille diagnoosimine on raviarsti ülesanne.
Hüperhootiliste muutuste diagnoosimiseks kasutatakse ultraheliuuringut. Termin "hüperhootiline kaasamine" tähendab, et tuvastatud elementidel on parenhüümi enda koega võrreldes heledam struktuur. Struktuuri hüperekogeensus on tingitud erinevatest degeneratiivsetest protsessidest, mis seda muudavad. Teisisõnu tähendab hüperekootilisus seda, et uuritavas elundis esinevate erinevate võõrkehade tõttu peegeldub laine liiga palju.
Tähelepanu! Mis tahes tuvastatud hüperekooriline moodustumine neerudes näitab patoloogilise protsessi arengut elundis.
See mõjutab otseselt nende täielikku toimimist ja suudab põhjustada negatiivseid sümptomeid, mis avalduvad seejärel kogu kuseteedes. Võõrkandidaat asub tavaliselt neerude parenhüümis või püramiidkihis.
Kõik neerude hüperekootilised moodustised jagunevad:
- suur, heites akustilise varju (neerupõletik ja kivide ilmumine selle kudedesse);
- suur, ilma varju: tsüst, vaskulaarne ateroskleroos, healoomuline või pahaloomuline kasvaja, liiv või väikesed kivid;
- väike, ilma akustilise varjuta: mikrokaltsifikatsioonid või psammilised kehad.
Neerude hüperekoorilised kanded erinevad suuruse ja kuju poolest: punkt- või lineaarsed, mitmekordsed ja ühekordsed, mahulised või väikesed. Kui ehhogeensetel moodustistel pole akustilist varju, siis pole need kindlasti kivid.
On oluline, et selliste fookuste suurusel oleks väärtuslik diagnostiline väärtus. Mõnikord avastatakse ultraheliuuringul mitut tüüpi selliseid kandeid. Üksikute koosseisude korral, millel pole akustilise varju peegeldust, määrab arst selgitamiseks täiendava uuringu, nimelt uriini ja vere analüüs, röntgen kontrastiga, MRI. Pahaloomulise kasvaja kahtluse korral määratakse biopsia.

Patoloogia manifestatsiooni vormid
Tavaliselt on neerud ühtlase struktuuriga, sileda kujuga ja paiknevad sümmeetriliselt. Kuid erinevate kahjulike tegurite mõjul nende välimus ja struktuur muutuvad. Ultraheliuuringute korral ei suuda normaalsed neerud ultrahelilaineid peegeldada, kuid degeneratiivsete muutuste ilmnemisel süveneb ultraheli juhtivus. Liiva või kivide, samuti neoplasmide juuresolekul muutub selliste piirkondade ehhogeensus, kuna hüperekootilise kaasamise tihedus on märkimisväärselt suurenenud.
Kui võõrkehad on kaltsifikatsioonid, siis see näitab, et patoloogia on tekkinud ja areneb pikka aega, kuna see on soolade sadestumise protsess ja see kestab mitu kuud. Need ladestuvad tavaliselt põletiku poolt kahjustatud kudedesse.
Ultraheli abil avastatakse hüperekootiliste neerupüramiidide sündroom, kuid see pole patsiendile ohtlik. See on märk teatud haigusest, mis nõuab laboratoorsete testide abil diferentsiaaldiagnostikat. Kui selle tagajärjel leitakse kõrvalekaldeid, tuleb nefropaatia või neerupuudulikkuse olemasolu kinnitada või ümber lükata.
Hüperekootiliste inklusioonide esinemisega neerudes kaasnevad peaaegu alati spetsiifilised sümptomid, kuna iga haigust eristatakse selle eripära järgi. Neerude patoloogiliste muutuste üldisi sümptomeid iseloomustavad järgmised ilmingud:
- suurenenud kehatemperatuur;
- külmavärinad ja palavik;
- oksendamine;
- iiveldushood;
- neerukoolikud;
- hägune uriin ebameeldiva lõhnaga;
- alaseljavalu, mis kiirgub kõhu ja kubeme piirkonda.
Sellised ilmingud on iseloomulikud haiguse ägedale staadiumile ja krooniliste patoloogiate ägenemise perioodile.
Ultraheli abil saate loote hüperekootilise neeru naise raseduse ajal. Sellist leidu uuritakse hoolikalt, kuna see viitab paljudel anomaaliatel sündimata lapse emakasiseses arengus.

Võimalikud haigused
Suurte kandmiste tuvastamine ultraheli tulemuste järgi näitab põletikulist protsessi või urolitiaasi. Ühekordsete varjudeta kandmiste korral võib eeldada järgmisi rikkumisi:
- armkude;
- vaskulaarne skleroos;
- väikeste ja habraste kivide olemasolu;
- hematoomid;
- tsüst;
- liiv ja kivid;
- rasvhülged;
- neoplasmid.
Kui ultraheli tuvastab heledad sähvatused ilma varjudeta, teeb arst järelduse psammootiliste kehade olemasolu kohta neeru parenhüümis ja see näitab sageli vähi arengut. Liigne kaltsifikatsioonide arv ja skleroosipiirkondade olemasolu näitavad patoloogia sarnast olemust.
Kui on tsüst, siis suureneb koe ehhogeensus tsüstiliste moodustumiste tõttu järsult. Ultraheli järgi märgitakse ka neeru suuruse kasvu, kuid akustilist varju sel juhul ei esine. Parenhüümi kasvajate korral muutub elundi normaalne struktuur ja kuju. Sageli osutuvad hüperekootilised neerude kanded pahaloomulisteks kasvajateks.
Äge püelonefriit on tavaline neeruhaigus. Seda haigust visualiseeritakse ka ultrahelil suurenenud ehhogeensusega ja seda iseloomustab püramiidse sümptomi tekkimine. Kui püramiididel on nõrk ehhogeensus, kuid samal ajal ilmnevad elundi koes hüperekohasuse piirkonnad, siis see näitab glomerulonefriiti.
Ühepoolne või kahepoolne neerukivi või neerukivitõbi avaldub selgelt ultraheli skaneerimisega, eriti kui kandmete suurus on kuni 3 mm. Raskused tekivad väiksemate kivide tuvastamisel. Neil pole tavaliselt akustilist varju ja nende kindlakstegemiseks tuleb läbi viia diferentsiaaldiagnostika. Mis puutub hematoomi, siis seda saab tuvastada, kui selles sisalduv veri hakkab hüübima.
Sõltumata sellest, milliseid lisandeid neerudes eeldatakse, on täpse diagnoosi kindlakstegemiseks vaja täiendavaid uurimismeetodeid. Reeglina on need laboratoorsed ja muud instrumentaalsed meetodid. Neerude sees olevate hüperekootiliste sissekannete tuvastamine on põhjaliku uuringu põhjus, kuid see ei toimi iseseisva diagnoosina.
Põis ja distaalne kusejuha ultraheliuuringul
Patsiendil, kes asub supapubilises piirkonnas selili, eemaldame põie. Hinnake põie täitumist ja distaalseid ureetreid. Tavaliselt ei ole distaalne kusejuha nähtav. Ureeter, mille läbimõõt on üle 7 mm, on megaureeter.
Pilt. Ultraheliuuringul laienenud distaalne kusejuha (1, 2, 3). Ureeterseleeli (3) kohta vt täpsemat teavet.
Pilt. Ägeda neerukoolikuga patsient. Distaalses kusejuhas vasakpoolsel ultrahelil on hüperekootiline ümardatud moodustis koos akustilise varju (1), kusejuha on laienenud kogu ulatuses (2), vaagna ja suur tuppleht on mõõdukalt laienenud (3, 4). Järeldus: Distaalses kusejuhas kivi. Sekundaarne megomeeter ja 2. astme hüdronefroos.

Hüdronefroos ultraheliuuringul
Kusejuha, väikesed ja suured tassid ei ole ultrahelis tavaliselt nähtavad. Vaagna asukohti on kolme tüüpi: intrarenaalne, ekstrarenaalne ja segatud. Intrarenaalse struktuuriga on vaagna luumen varases eas kuni 3 mm, 4-5-aastaselt - kuni 5 mm, puberteedieas ja täiskasvanutel - kuni 7 mm. Ekstrarenaalse ja segatüüpi struktuuriga - vastavalt 6, 10 ja 14 mm. Ülevoolava põie korral võib vaagen tõusta kuni 18 mm, kuid see tõmbub kokku 30 minutit pärast urineerimist.
Kui uriini väljavool on häiritud, laienevad vaagna ja kusejuha obstruktsioonikoha kohale. Kui vaagen on laienenud, on see püelektaas; koos vaagna laiendatakse vasikaid - hüdroonefroos; lisaks on kusejuha laienenud - ureteropyelectasis või ureterohydronephrosis. Hüdronefroosi tulemus on alati nefronite surm ja neeru parenhüümi atroofia.
Meestel areneb hüdronefroos eesnäärme kasvajatega, naistel on see sagedamini seotud raseduse ja vaagna kasvajatega. Laste hüdronefroosi levinumad põhjused on kusejuha kaasasündinud stenoos või segmentaalne düsplaasia, hobuseraua neer, ebanormaalne kusejuha väljaheide või lisanõu. Hüdronefroos võib tekkida vesikoureteraalse refluksi tõttu või suurenenud diureesiga pärast diureetikumide võtmist.
Eraldage 4 kraadi hüdronefroos
Kraad 1 - ainult vaagen on laiendatud;
2. aste - laienenud nõgusad tassid, neer ei ole laienenud, parenhüümi ei muudeta;
3. klass - laienenud vasikad lamedate võlvidega, neer on suurenenud, parenhüümi atroofia esimesed tunnused;
4. aste - tass on ümardatud, neer on tugevalt suurenenud, parenhüümi märkimisväärne hõrenemine.

Pilt. Parema neeru vaagna ultraheliuuringul laienevad suured ja väikesed tassid, kusejuha ei muutu. Vasak neer ja põis olid normaalsed. Järeldus: Parempoolne ureteropelvilise ristmiku obstruktsioon. Hüdronefroos paremal, 3. aste.

Pilt. 5-kuune kuseteede infektsiooniga poiss. Ultraheliuuringul kahepoolne hüdroonefroos 3-4 (1, 4), kahepoolne megaureter (2, 5). Hüperhootiline suspensioon määratakse põie, kusejuha ja PLC valendikus. Tsüstograafias suureneb eesnäärme ureetra, mis näitab tagumist ureetra ventiili. Transperineaalse ultraheli abil on võimalik näha kusiti tagumist ventiili. Vaadake lisateavet.

Pilt. Kõrge palaviku ja seljavaluga patsient. Parema neeru ultrahelil on tupike ümmargune, 15x16 mm, hüperhootilise sisu ja tasemega, kohati väikeste varjutuseta hüperekootiliste lisadega; parenhüümi paksus alla 2 mm, toimub verevool; vaagna-kusejuha segmendis on akustilise varjuga hüperhootiline moodustis (1). Järeldus: Takistus vaagna-kusejuha segmendis (kivi). Püonefroos. Nefrostoomia tekitas mäda.

Pilt. Ultrahelis määratakse neeru siinuse kohas anekohased valed munakujulised koosseisud, mis omavahel ei suhtle. Järeldus: Mitu parapelvic sinus tsüst. Sinus-tsüsti peetakse sageli ekslikult suurenenud PLC-ks. Sinustsüstid on lümfitursed ja võivad ennast hävitada. Suured parapelvilised tsüstid deformeerivad vaagna ja häirivad uriini väljavoolu.

Neerukivid ultraheliuuringul
Ultrahelis on neerukivi hüperhootiline struktuur, mille akustiline vari on suurem kui 4 mm. Ainult üle 8-10 mm oksalaadid jätavad akustilise varju ja isegi siis mitte alati. CDC-s asuvad väikesed neerude ja kusejuhade kivid annavad väreleva artefakti taga. Arvatakse, et kusihappe soolade kogunemist võib täheldada kõrge ehhogeensusega punktsignaalide hajusana neerupapillide kontuuril.
Pilt. Ultraheli näitab normaalset neeru. Alumises pooluses on väike hüperhootiline kaasatus ilma akustilise varjuta (1, 3); CDK värelev artefakt (2). Järeldus: Väike hambakivi vasaku neeru alumise pooluse väikeses tupes. Kinnitatud CT-ga.

Pilt. Patsient, kes kaebab urineerimisel ebamugavust. Ultraheliuuringul asub parem neer väikeses vaagnas, vaskulaarne kimp niude anumatest (1); vaagnas on hüperhootiline kaasus, mille taga on akustiline vari, suurus 10x10 mm (3, 4). Järeldus: Parema neeru vaagna düstoopia. Paremal asuvas vaagnaluu kaja märgid. Röntgenpildil (4) on keskjoonel S1 selgroolüli kohal ümardatud radiopaakne kaasatus.

Pilt. Urolitiaasiga patsiendil ilmnes vasaku alaselja terav valu. Röntgenpildil (1) suurenevad parema neeru piirid, mõlemas neerus (kolmnurgad) on radiopaakne kivid. Parema neeru ultraheliuuringul (2, 3) surub parenhüümi kokku heterogeense ehhostruktuuriga läätsekujuline avaskulaarne hüpoehoiline moodustis; PMC piirkonnas on hüperhootiline fookus seljavarjuga (kolmnurk), PMC piirkonnas on väreluse artefakt. Järeldus: Parema neeru subkapsulaarne hematoom. Konkrement PLC-s paremal, ilma takistusteta. KT korral parempoolses neerus, subkapsulaarne hematoom ja hambakivi vaagnas; vasakul neerul kusejuha arvutus ja sekundaarne hüdronefroos 2-3 kraadi.

Pilt. Kui neeruvaagna ja tuppi täidavad tihe, lubjastunud mass, sarnaneb kivi kuju järgi koralliga. Neerus olev ultraheli (1) näitab korallkivi, mille taga on massiivne akustiline vari, üks ülemistest tassidest on laiendatud.

Pilt. Parema neeru ultraheliuuringul (1) määrab ümardatud õõnsuse kaja- ja hüperhootiline komponent, mis patsiendi pöördumisel muudavad kuju. Parema neeru ülemises pooluses lamavas asendis (2) röntgenpildil on ümardatud radiopaakne moodustis; seisvas asendis (3) on nähtav radiopaaki tase. Järeldus: Neerutsüst kaltsiumpiimaga. Kõige sagedamini koguneb kaltsiumpiim lihtsatesse parenhüümi tsüstidesse või tupplehastesse. Kui tsüst on täielikult täis, on diagnoos problemaatiline.

Pilt... Esimese elupäeva 37% -l tervetest vastsündinutest tuvastab ultraheli hüperhootilised püramiidid ilma akustilise varjuta. Tamm-Horsfalli valgu ja kusihappe sadestumine põhjustab pöörduva torukujulise obstruktsiooni. 6. elunädalaks möödub see ilma ravita.

Pilt. Patsient, kes kaebab alaseljavalu. Mõlemas neerus ultrahelil hüperhootilised püramiidid ilma seljaosa akustilise varjuta; parema neeru ülemises pooluses on hüperhootiline ümardatud moodustis koos akustilise varju suurusega 20 mm. Järeldus: Medullaarne nefrokaltsinoos. Parema neeru ülemises tupes on hambakivi. Hüperhootiliste püramiidide taga olev akustiline vari on määratletud medullaarse hüperkaltsinoosi äärmuslikel juhtudel. Medullaarse nefrokaltsinoosi põhjused: paratüreoidism - 40% juhtudest, torukujuline tubulaarne atsidoos (distaalne tüüp 1) - 20%, medullaarne käsnjas neer - 20%.

Kuseteede ultraheli infektsioon
Kuseteede infektsioon on sageli tõusev: läbi ureetra põiesse (tsüstiit) → läbi kusejuhade PLC-sse (püeliit) ja neerudesse (püelonefriit). Hematogeense levikuga on võimalik neeru parenhüümi eraldatud kahjustus - püelonefriit.
Pilt. Vaateväljas kõrge palaviku ja leukotsütuuriaga patsient kuni 120. Parema (1, 2) ja vasaku (3, 4) neeru ultraheliuuringul pakseneb PLC sein 3 mm-ni, sarnased muutused distaalsetes kusejuhades. Järeldus: Ultraheli pilt võib vastata kuseteede infektsioonile (püeliit).

Pilt. Kõrge palaviku ja leukotsütuuriaga patsient. Ultraheliuuringul parema neeru ülemise pooluse juures väike vedeliku äär (1); ristlõikes neeru keskmises (2, 3) ja alumises (4, 5) osas, heterogeensed hüper- ja hüpoehootilised piirkonnad uduse kontuuriga, ilma verevooluta; vaagna sein on paksenenud (6, 7). Järeldus: Kuseteede infektsiooni ultraheli nähud (paremal püelonefriit).

Pilt. Kõrge palaviku ja leukotsütuuriaga laps. Kusepõies ultraheliuuringul suur hulk hüperekoorilist suspensiooni; vasak neer oli normaalne; parema neeru ülemise pooluse juures määratakse nõrgenenud verevooluga hüpoehoiline tsoon. Järeldus: Ultraheli pilt võib vastata kuseteede infektsioonile (paremal tsüstiit, püelonefriit).

Krooniline neeruhaigus ultraheliuuringul
Ultraheli abil diagnoositakse ja jälgitakse kroonilise neeruhaigusega patsiente. Glomeruloskleroosi, tubulaarse atroofia, interstitsiaalse põletiku või ultraheli fibroosiga on neerukoor hüperhootiline, kortikomedullaarne diferentseerumine on tasandatud. Haiguse progresseerumisel muutub parenhüüm õhemaks ja neerude suurus väheneb.
Pilt. Ultrahelil krooniline püelonefriit (1): neer väheneb 74 mm-ni, kontuur on kortikaalse kihi paksuse lokaalse vähenemise tõttu ebaühtlane. Ultraheliuuringul krooniline glomerulonefriit (2): neeru suurus 90 mm, parenhüümi kortikomedullaarne diferentseerumine on siledam, suurenenud ehhogeensusega õhuke kortikaalne kiht. Ultraheliuuringul nefrootiline sündroom (2): hüperehoiline neer ilma selge diferentseerimiseta kooreks ja medullaks.

Pilt. Ultraheliuuringul kroonilise neerupuudulikkusega patsient (1, 2, 3): neerude suurus väheneb 70x40 mm-ni, parenhüümi paksus on 7 mm, kortikomedulaarne diferentseerumine on silutud. Ultrahelis on kroonilise neerupuudulikkuse lõppstaadium: neer on väga väike - 36 mm, ehhogeensus on märkimisväärselt suurenenud, parenhüümi ja siinust ei ole võimalik eristada. 
Neerutsüstid ultraheliuuringul
Ultraheli lihtsad neeru tsüstid on anekohilised avaskulaarsed ümardatud koosseisud, millel on sile õhuke kapsel ja signaali suurenemine taga. 50% üle 50-aastastest inimestest on neerudes lihtne tsüst.
Komplekssed tsüstid on sageli ebakorrapärase kujuga, sisemiste vaheseintega ja kaltsifikatsioonidega. Kui tsüstil on ebaühtlane ja isegi konarlik kontuur, paks vahesein, koekomponent, on pahaloomuliste kasvajate oht 85% -100%.
Pilt. Neerutsüstide klassifikatsioon Bosniaki järgi. 1. ja 2. tüüpi tsüstid on healoomulised ega vaja täiendavat hindamist. 2F, 3 ja 4 tüüpi tsüstid vajavad täiendavaid uuringuid.

Pilt. Ultraheliuuringul lihtsad (1, 2) ja komplekssed (3) neerutsüstid. Uriini väljavoolu puudumisel laieneb parenhüüm sümmeetriliselt igas suunas, moodustades ümardatud parenhümaalsed tsüstid. Parenhümaalsed tsüstid ei kao kuhugi, nad võivad ainult puruneda.

Pilt. Parema neeru ultrahelil (1) on selge ja ühtlase kontuuriga kajatu ümardatud moodustis, seinas on hüperhootiline koe kaasamine. Järeldus: Neerutsüst tüüp 2F vastavalt Bosniakile. Biopsia tulemused näitavad neerurakk-kartsinoomi.

Pilt. Ultraheli (1, 2) ja CT (2) näitasid mõlemas neerus mitut tsüsti. See on autosoomne dominantne polütsüstiline neeruhaigus.

Neerukasvajad ultraheliuuringul
Healoomulistel ja pahaloomulistel neerukasvajatel on ultraheli abil raske vahet teha, lisaks tuleks kasutada CT-d ja biopsiat.
Healoomulised neerukasvajad - ontsotsütoom ja angiomyofibroma. Ultraheliuuringul oleval ontsotsütoomil ei ole selgeid eristavaid tunnuseid, sellel võib olla keskne arm ja kaltsifikatsioonid. Angiomüofibroomid koosnevad rasvast, silelihastest ja veresoontest. Kui rasv valitseb, on kasvaja hüperhootiline. 20% juhtudest on angiomüofibroomid üks tuberkuloosskleroosi, Hippel-Lindau sündroomi või I tüüpi neurofibromatoosi ilminguid.
Pilt. Vasaku neeru ultraheli (1, 2) on selge ja ühtlase kontuuriga ümardatud isoehoiline mass, keskne hüpoehoiline tähe arm on selgelt nähtav. See on tüüpiline neeru onkotsütoomi ultraheli pilt.

Pilt. Neeru kortikaalses kihis ultraheliuuringul määratakse ümardatud kuju hüperekohiline mittehomogeenne struktuur, väike verevool perifeerias. Ultraheli pilt võib vastata neeru angiomyolipoma.

Pilt. Ultraheliuuringul (1, 2) vasaku neeru alumises pooluses paikneb hüperhootiline ümardatud moodustis, mille suurus on 26 mm. Ultraheli pilt võib vastata neeru angiomyolipoma.

Pilt. Neeru parenhüümi ultrahelil on mitu hüperekootilist kandet ilma erineva suurusega akustilise varjuta. Need on tuberoosse skleroosiga patsientidel neeru angiomyolipoomid.

Neerurakk-kartsinoom moodustab 86% neerude pahaloomulistest kasvajatest. Ultraheliuuringul on neerurakk-kartsinoom ebaregulaarne isoehoiline moodustis, mis paikneb parenhüümi perifeerias, kuid neeru medullas ja siinuses on hüpo- ja hüperehootilisi kasvajaid. Papillaarsed, siirde- ja lamerakk-kartsinoomid tekivad uroteelist ja paiknevad neeru siinuses. Adenokartsinoomi, lümfoomi ja metastaase võib leida kõikjal neerudes.
Pilt. Ultraheli (1, 2) korral väljub vasaku neeru alumisest poolusest 50x100 mm suuruse ebakorrapärase kujuga mass; parenhüümi isoehoiline heterogeenne tsüstiliste õõnsuste tõttu; aktiivne sisemine verevool. See on tüüpiline neerurakk-kartsinoomi ultraheli pilt.

Pilt. Parema neeru ülemise pooluse ultrahelil (1) eraldub hüperekootiline heterogeenne mass koos tsüstiliste õõnsustega, kontuur on mugulakas, suurusega 70x120 mm. On vaja eristada neeru- ja neerupealiste kasvajat. Järeldus vastavalt biopsia tulemustele: parema neeru neerurakk-kartsinoom.

Pilt. Ultraheli (1, 2) korral määratakse kõhuõõnes tohutu heterogeenne mass. CT (3) näitab, et kasvaja pärineb vasakpoolsest retroperitoneaalsest ruumist. Vasak neer on depressioonis, neeru parenhüümi ei muudeta. Järeldus vastavalt biopsia tulemustele: Neuroblastoom. See sümpaatilise närvisüsteemi kasvaja esineb 35% -l juhtudest neerupealistest, 30-35% -l - retroperitoneaalsetest ganglionidest, 20% -l - tagumisest mediastiinumist, 1-5% - kaelal ja 2-3% - vaagnas.

Pilt. Parema neeru ultrahelil (1) on ümmarguse kujuga hüperhootiline heterogeenne mass suurusega 25x25 mm. Järeldus vastavalt biopsia tulemustele: parema neeru papillaarne vähk.

Pilt. Ultraheli (1, 2) vasaku neeru keskosas määrab avaskulaarne isoehoiline heterogeenne mass koos exophytic kasvuga, suurus 40x40 mm. Järeldus vastavalt biopsia tulemustele: Vasaku neeru lamerakk-kartsinoom.

Pilt. Vasaku neeru ultraheli on isoehootiline heterogeenne mass, pikkus 26 mm (1). Tavapäraselt võib kasvaja jagada kaheks tsooniks: avaskulaarne ümardatud moodustis õhukese kapsliga (2, 3) ja avaskulaarne tsoon väikeste tsüstiliste õõnsuste ja mikrokaltsifikatsioonidega (2, 4). Järeldus biopsia tulemused: Wilmsi kasvaja. Wilmsi kasvaja tekib neerukoe mesodermaalsetest prekursoritest - metanephros. See on laste kõige pahaloomulisem neerukasvaja.

Ülesanne. 6-aastane tüdruk ärkas keset ööd ägeda valuga kõhus; viidi haiglasse apenditsiidi diagnoosiga. Ultrahelis neerupealise projektsioonis deformeerib heterogeenne mass neeru ülemist poolust; vedelik neeru ümber paremal asuvas retroperitoneaalses ruumis - äge verejooks. Wilmsi kasvaja.

Ülesanne. Ultraheliuuringul pärineb parema neeru ülemisest poolast heterogeense ehostruktuuri ümardatud isoehoiline moodustumine, aktiivne sisemine verevool. Biopsia leiud: Neerurakk-kartsinoom.

Ülesanne. 12-aastast tüdrukut on aasta jooksul täheldatud resistentse hüpertensiooni vormis. Igapäevases uriinis suureneb katehhoolamiinide kontsentratsioon. Ultraheliuuringul vasaku neerupealise projektsioonis on tsüstiliste õõnsustega heterogeense ehostruktuuri ümardatud moodustumine; määratakse sisemine verevool. Biopsia leiud: Feokromatsütoom.

Hoolitse enda eest, Teie diagnostik!