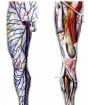
Võrkkesta laser tugevdamine. Võrkkesta laserkoagulatsioon: võimalused, operatsioon, rehabilitatsioon Võrkkesta keevitamine
Inimene saab ümbritsevast maailmast suurema osa teabest just nägemisorganite kaudu. Hea nägemise abil on meil võimalus nautida ümbritseva maailma ilu, mõtiskleda lähedaste inimeste üle ja saada esteetilist naudingut.
Visuaalne süsteem on keeruline anatoomiline struktuur, mida välised ja sisemised tegurid mõjutavad pidevalt negatiivselt. Selle aparaadi kõige haavatavam lüli on võrkkest. Võrkkest võimaldab inimesel tajuda visuaalseid esemeid, sealhulgas nende värvi ja kuju. Võrkkesta patoloogiad võivad põhjustada visuaalse funktsiooni täieliku kaotuse.
Oftalmoloogiliste haiguste ravi kaasaegsed tehnoloogiad on oma mitmekesisuse poolest muljetavaldavad. Nende efektiivsus on eksperimentaalselt tõestatud. Silmaoperatsioon võimaldab mitte ainult aeglustada ohtliku patoloogia progresseerumist, vaid ka visuaalse funktsiooni täielikku taastamist. Nendest meetoditest eristatakse võrkkesta laser-kauteriseerimist, millel on teiste teiste meetoditega võrreldes mitmeid tingimusteta eeliseid. Mis see on?
Üldine informatsioon
Võrkkesta laserkoagulatsioon on meditsiiniline protseduur, mida saab kasutada võrkkesta düstroofsete ja degeneratiivsete muutuste kõrvaldamiseks. Manipuleerimine on pigem ettevalmistava iseloomuga ja seda saab nägemise korrigeerimiseks läbi viia laseri abil.
Tehnika põhineb temperatuuri järsul tõusul, mis viib koe hüübimiseni. Sel põhjusel viiakse manipuleerimine läbi veretult.
Kui rasedal naisel on võrkkesta irdumise või rebenemise eelsoodumus, siis negatiivsete komplikatsioonide vältimiseks tehakse sünnituse ajal plaaniline operatsioon, mis aitab tugevdada nägemisorgani võrkkesta.
Laserkoagulatsioon on kontaktivaba silmahooldus. See võimaldab teil saavutada võrkkesta tsentraalse ja perifeerse hõrenemise, vaskulaarsüsteemi kahjustuse ja isegi kasvajaprotsesside korral positiivse efekti. Protseduur hoiab ära võrgu edasise irdumise ja purunemise. See on hea neoplasmide ja silmapõhja patoloogiate ennetamine.
Laserkoagulatsioon on minimaalselt invasiivne protseduur, mis viiakse läbi ambulatoorselt ja võtab vähe aega
Laserravi võib määrata lühinägelikkuse, diabeetilise retinopaatia, tromboosi, vanusega seotud võrkkesta düstroofia, angiomatoosi ja muude visuaalsete aparaatide progresseeruvate degeneratiivsete muutuste korral. Seda on lihtne teostada, valutu ja samal ajal väga tõhus. Protseduur on täiesti kontaktivaba, mis välistab võimaliku nakatumise ohu. Hüübimiskulud sõltuvad otseselt vereringehäirete astmest ja võrkkesta muutuste olemusest.
Võrkkesta piiravat laserkoagulatsiooni saab teha nii profülaktilistel eesmärkidel kui ka juba olemasoleva irdumise korral terapeutilistel eesmärkidel. Sõltuvalt patoloogilise protsessi lokaliseerimisest on hüübimiseks võimalikud järgmised võimalused:
- Fookuskaugus. Koagulantide täpne pealekandmine.
- Tõke. Mitme rea kujul.
- Panretinal - kogu võrkkesta piirkonnas.
Koolitus
Enne manipuleerimist läbib patsient tervikliku oftalmoloogilise diagnoosi. Protseduur on ette nähtud ainult siis, kui on näidustusi ja vastunäidustusi pole. Paar päeva enne operatsiooni ei ole soovitatav alkoholi tarbida. See võib provotseerida põletikuliste protsesside arengut, mis raskendab taastumist.
TÄHELEPANU! Laserkoagulatsioon viiakse läbi ambulatoorselt ja see ei vaja erilist diagnostikat.
Enne fotokoagulatsiooni tilgutatakse patsiendile tilgad, mis laiendavad õpilast, samuti anesteetikum. Seejärel kinnitatakse patsiendi pea ja silma sisestatakse spetsiaalne kolme peegliga lääts. Tema abiga suunab spetsialist laseri ja uurib silmapõhja.
Menetluse käik
Manipuleerimise kestus ei ületa kolmkümmend minutit. Operatsiooni olemus on defektsete piirkondade eemaldamine veresoontega, et vältida nende edasist negatiivset mõju võrkkestale. Tegelikult liimib laser irdunud võrkkesta fragmendi servad, põhjustades mikroskoopilisi põletusi.
Sõltuvalt võrkkesta patoloogiliste muutuste tõsidusest võib vaja minna mitut sellist protseduuri. Seansside vahel hoitakse ühe kuni kahe nädala pikkust intervalli. Kaasaegsed tehnoloogiad võimaldavad toimingut teostada automaatselt. Laserkoagulaatori tarkvaraline juhtimine välistab kirurgi vajaduse mehaaniliste toimingute järele.
Protseduuri ajal kasutatakse spetsiaalset objektiivi, tänu millele kiirgus tungib sügavale silmamuna kuni võrkkesta raskesti ligipääsetavatesse piirkondadesse. Tulemuse kvaliteet sõltub suuresti kirurgi professionaalsusest.
TÄHTIS! Perifeerne profülaktiline laserkoagulatsioon (PPLC) on võrkkesta tugevdamine perifeerias, mille eesmärk on vältida irdumise esinemist.
Spetsialistid kasutavad laienenud õpilasel tilkanesteesiaga kohalikku tuimestust. Operatsiooni ajal rakendatakse võrkkestale madalsageduslikke kiiri. Patsient ei tunne valu. Ta tunneb ainult objektiivi puudutust ja näeb valgusvälke.
Haardumiste moodustumine kahjustatud kudede kohas saavutatakse kohaliku temperatuuri tõusuga. Spetsiaalsete ensüümide abil on pausid ühendatud. Pärast hüübimist on patsient mõnda aega meditsiinilise järelevalve all.
Mõnel juhul on võrkkesta laseriga tugevdamine ainus viis riskide vähendamiseks või isegi võrkkesta irdumise täielikuks vältimiseks. Sellest hoolimata on tehnikal vastunäidustuste loetelu. Lisaks on oluline enne ja pärast manipuleerimist järgida meditsiinilisi nõuandeid.
Näidustused
Laserravi on näidustatud patsientidele, kellel on nägemisfunktsioonis väga erinevad kõrvalekalded. Eksperdid soovitavad hüübimist järgmistel juhtudel:
- hüpertensiooni või diabeediga seotud retinopaatia;
- angiomatoos;
- lokaalne võrkkesta irdumine rasedatel;
- makula degeneratsioon;
- tsentraalse veeni obstruktsioon;
- makula kahjustused;
- tromboos;
- eales haigus;
- veresoonte rebend;
- võrkkesta osaline irdumine.
TÄHELEPANU! Kui mõõduka kuni raske lühinägelikkusega rasedad naised ei nõustu laserkoagulatsiooniga, on neile ette nähtud keisrilõige. Kui naine on suunatud loomulikule sünnitusele, ei saa ta ilma selle protseduurita hakkama. On soovitav hüübida kuni 35 nädalat.
Mõnel juhul võib irdumise eemaldamiseks pärast operatsiooni määrata manipuleerimise. See aitab kaasa usaldusväärsemate sidemete tekkimisele pärast pause.

Ilma laserkoagulatsioonita peavad raske müoopiaga naised kunstlikult sünnitama
Vastunäidustused
Hoolimata asjaolust, et laserkoagulatsioon on nägemise taastamiseks kõige moodsam meetod, on sellel vastunäidustuste loetelu. Manipuleerimise keelud jagunevad kahte põhirühma - absoluutsed ja suhtelised. Esimesel juhul on hüübimine kategooriliselt võimatu. Suhtelised vastunäidustused on ainult ajutine piirang.
Meditsiin ei seisa paigal ja neid rangeid keelde, mis varem kuulusid absoluutsete kategooriasse, peetakse nüüd uuenduste abil ajutiseks. Praegu on vastunäidustuste loetelu järgmine.
Kõigepealt toome välja suhtelised piirangud:
- Alaealised patsiendid. Laste nägemisorganid kasvavad ja moodustuvad ning muutub ka nende struktuur. See ei tähenda, et hüübimine lapsepõlves on ohtlik, sellel pole lihtsalt mingit mõtet. Arst ei saa tagada püsiva tulemuse saavutamist.
- Varajane sünnitusjärgne periood. Naiste kehas hüppavad hormoonid. See võib tervenemisprotsessi negatiivselt mõjutada. Veelgi enam, komplikatsioonide vältimiseks määratakse patsientidele tilgadena antibiootikume. Toimeaine võib erituda rinnapiima.
- Nägemise järsk halvenemine aasta jooksul. Spetsialist pakub seda ohutult mängida ja konservatiivselt paraneda. Optometrist jälgib patsiendi visuaalse aparatuuri seisundit.
- Põletikulise iseloomuga oftalmoloogilised protsessid. Operatsioon võib olukorda veelgi süvendada. Põletiku taustal võtab kahjustatud kudede taastamine palju kauem aega.
- Nõrgenenud immuunsusega seotud haigused.
- Silmapõhja verejooksud häirivad probleemsete alade vaatamist.
- Aju haigused.
- Katarakt.
Absoluutsed vastunäidustused hõlmavad järgmist:
- Madal nägemisteravus.
- Võrkkesta irdumise kõrge määr.
- Kolmanda astme glioos. Võrkkesta valgustundlikud rakud asendatakse sidekoega.
Eelised ja puudused
Võrkkesta tugevdamine laseriga sisaldab tohutut tingimusteta eeliste loetelu:
- Üldnarkoosi pole vaja.
- Verejooksu oht manipuleerimise ajal on välistatud.
- Taastusravi kestab vaid ühe päeva.
- Protseduur ei puuduta silmapõhja ega põhjusta nakkuslikke tüsistusi.
- Rakendamise lihtsus.
- Saadavus.
- Minimaalsed kõrvaltoimed.
- Valu ja verevalumite puudumine nii protseduuri ajal kui ka pärast seda.
- Lisavigastused on välistatud.
- Pärast operatsiooni pole patsiendil vaja meditsiiniasutuses viibida.
- Manipuleerimine võtab minimaalselt aega ja see ei mõjuta patsiendi tavapärast elurütmi.
- Protseduuri läbiviimise võimalus lapse kandmise ajal.
Mis puudutab puudusi, siis laserfotokoagulatsioon ei suuda toime tulla visuaalseadmete vanusega seotud muutustega. Operatsiooni tulemuste ebastabiilsus on võimalik. Vanusepiirangud on olemas. On tüsistuste oht.

Laserkoagulatsioon on mitteinvasiivne, minimaalselt invasiivne protseduur
Operatsioonijärgne periood
Kohe pärast operatsiooni saab patsient tunda laseri mõju. Kahe nädala pärast on siiski võimalik mõju täielikult hinnata. Nii kestab rehabilitatsioon. Patsientidel soovitatakse pärast operatsiooni järgida mõningaid piiranguid:
- Ärge tegelege raske füüsilise tööga ja ärge tõstke raskusi.
- Kasutage tumedaid päikeseprille.
- Ärge külastage saunu ja vanne.
- Likvideerida sõitmine.
- Vältige pea- ja silmavigastusi.
- Vältige väljas käimist.
- Ärge hõõruge silmi ja ärge puudutage neid asjatult.
- Piirake visuaalset stressi.
- Ärge kandke prille ega läätsesid.
- Hüpertensiooniga patsiendid peaksid hoolikalt jälgima vererõhu näitajaid ja diabeetikud - vere glükoosisisaldust.
- Kõrvaldage alkoholi tarbimine.
- Järgige hügieenieeskirju.
Operatsiooni kvaliteedi selgitamiseks on oluline külastada arsti kaksteist päeva pärast operatsiooni. Kuue kuu jooksul peaks iga kuu läbima ennetavad uuringud silmaarsti juures.
Mõjud
Igal meditsiinilisel manipuleerimisel on mitmeid võimalikke tüsistusi ja laserravi pole erand. Harvadel juhtudel võib see põhjustada järgmisi tagajärgi:
- sarvkesta turse;
- nägemise vähenemine;
- glaukoom;
- katarakt;
- sidekesta põletik;
- kuiva silma sündroom;
- võrkkesta uuesti irdumine;
- tumedate laikude ilmumine iirisele;
- hämariku nägemise halvenemine;
- ereda valguse pimestatud tunne;
- rebimine;
- värvi moonutamine;
- verejooks;
- silmade punetus;
- iirise põletik.
Tüsistuste vältimiseks veetke võimalusel mõni päev pärast operatsiooni kodus. Nakkusprotsessi kinnitumise vältimiseks kasutage antibiootikumi silmatilku. Järgige kogu taastusravi perioodil meditsiinilisi soovitusi.
Inimene saab ümbritsevast maailmast suurema osa teabest just nägemisorganite kaudu. Hea nägemise abil on meil võimalus nautida ümbritseva maailma ilu, mõtiskleda lähedaste inimeste üle ja saada esteetilist naudingut.
Visuaalne süsteem on keeruline anatoomiline struktuur, mida välised ja sisemised tegurid mõjutavad pidevalt negatiivselt. Selle aparaadi kõige haavatavam lüli on võrkkest. Võrkkest võimaldab inimesel tajuda visuaalseid esemeid, sealhulgas nende värvi ja kuju. Võrkkesta patoloogiad võivad põhjustada visuaalse funktsiooni täieliku kaotuse.
Oftalmoloogiliste haiguste ravi kaasaegsed tehnoloogiad on oma mitmekesisuse poolest muljetavaldavad. Nende efektiivsus on eksperimentaalselt tõestatud. Silmaoperatsioon võimaldab mitte ainult aeglustada ohtliku patoloogia progresseerumist, vaid ka visuaalse funktsiooni täielikku taastamist. Nendest meetoditest eristatakse võrkkesta laser-kauteriseerimist, millel on teiste teiste meetoditega võrreldes mitmeid tingimusteta eeliseid. Mis see on?
Üldine informatsioon
Võrkkesta laserkoagulatsioon on meditsiiniline protseduur, mida saab kasutada võrkkesta düstroofsete ja degeneratiivsete muutuste kõrvaldamiseks. Manipuleerimine on pigem ettevalmistava iseloomuga ja seda saab nägemise korrigeerimiseks läbi viia laseri abil.
Tehnika põhineb temperatuuri järsul tõusul, mis viib koe hüübimiseni. Sel põhjusel viiakse manipuleerimine läbi veretult.
Kui rasedal naisel on võrkkesta irdumise või rebenemise eelsoodumus, siis negatiivsete komplikatsioonide vältimiseks tehakse sünnituse ajal plaaniline operatsioon, mis aitab tugevdada nägemisorgani võrkkesta.
Laserkoagulatsioon on kontaktivaba silmahooldus. See võimaldab teil saavutada võrkkesta tsentraalse ja perifeerse hõrenemise, vaskulaarsüsteemi kahjustuse ja isegi kasvajaprotsesside korral positiivse efekti. Protseduur hoiab ära võrgu edasise irdumise ja purunemise. See on hea neoplasmide ja silmapõhja patoloogiate ennetamine.
Laserkoagulatsioon on minimaalselt invasiivne protseduur, mis viiakse läbi ambulatoorselt ja võtab vähe aega
Laserravi võib määrata lühinägelikkuse, diabeetilise retinopaatia, tromboosi, vanusega seotud võrkkesta düstroofia, angiomatoosi ja muude visuaalsete aparaatide progresseeruvate degeneratiivsete muutuste korral. Seda on lihtne teostada, valutu ja samal ajal väga tõhus. Protseduur on täiesti kontaktivaba, mis välistab võimaliku nakatumise ohu. Hüübimiskulud sõltuvad otseselt vereringehäirete astmest ja võrkkesta muutuste olemusest.
Võrkkesta piiravat laserkoagulatsiooni saab teha nii profülaktilistel eesmärkidel kui ka juba olemasoleva irdumise korral terapeutilistel eesmärkidel. Sõltuvalt patoloogilise protsessi lokaliseerimisest on hüübimiseks võimalikud järgmised võimalused:
- Fookuskaugus. Koagulantide täpne pealekandmine.
- Tõke. Mitme rea kujul.
- Panretinal - kogu võrkkesta piirkonnas.
Koolitus
Enne manipuleerimist läbib patsient tervikliku oftalmoloogilise diagnoosi. Protseduur on ette nähtud ainult siis, kui on näidustusi ja vastunäidustusi pole. Paar päeva enne operatsiooni ei ole soovitatav alkoholi tarbida. See võib provotseerida põletikuliste protsesside arengut, mis raskendab taastumist.
TÄHELEPANU! Laserkoagulatsioon viiakse läbi ambulatoorselt ja see ei vaja erilist diagnostikat.
Enne fotokoagulatsiooni tilgutatakse patsiendile tilgad, mis laiendavad õpilast, samuti anesteetikum. Seejärel kinnitatakse patsiendi pea ja silma sisestatakse spetsiaalne kolme peegliga lääts. Tema abiga suunab spetsialist laseri ja uurib silmapõhja.
Menetluse käik
Manipuleerimise kestus ei ületa kolmkümmend minutit. Operatsiooni olemus on defektsete piirkondade eemaldamine veresoontega, et vältida nende edasist negatiivset mõju võrkkestale. Tegelikult liimib laser irdunud võrkkesta fragmendi servad, põhjustades mikroskoopilisi põletusi.
Sõltuvalt võrkkesta patoloogiliste muutuste tõsidusest võib vaja minna mitut sellist protseduuri. Seansside vahel hoitakse ühe kuni kahe nädala pikkust intervalli. Kaasaegsed tehnoloogiad võimaldavad toimingut teostada automaatselt. Laserkoagulaatori tarkvaraline juhtimine välistab kirurgi vajaduse mehaaniliste toimingute järele.
Protseduuri ajal kasutatakse spetsiaalset objektiivi, tänu millele kiirgus tungib sügavale silmamuna kuni võrkkesta raskesti ligipääsetavatesse piirkondadesse. Tulemuse kvaliteet sõltub suuresti kirurgi professionaalsusest.
TÄHTIS! Perifeerne profülaktiline laserkoagulatsioon (PPLC) on võrkkesta tugevdamine perifeerias, mille eesmärk on vältida irdumise esinemist.
Spetsialistid kasutavad laienenud õpilasel tilkanesteesiaga kohalikku tuimestust. Operatsiooni ajal rakendatakse võrkkestale madalsageduslikke kiiri. Patsient ei tunne valu. Ta tunneb ainult objektiivi puudutust ja näeb valgusvälke.
Haardumiste moodustumine kahjustatud kudede kohas saavutatakse kohaliku temperatuuri tõusuga. Spetsiaalsete ensüümide abil on pausid ühendatud. Pärast hüübimist on patsient mõnda aega meditsiinilise järelevalve all.
Mõnel juhul on võrkkesta laseriga tugevdamine ainus viis riskide vähendamiseks või isegi võrkkesta irdumise täielikuks vältimiseks. Sellest hoolimata on tehnikal vastunäidustuste loetelu. Lisaks on oluline enne ja pärast manipuleerimist järgida meditsiinilisi nõuandeid.
Näidustused
Laserravi on näidustatud patsientidele, kellel on nägemisfunktsioonis väga erinevad kõrvalekalded. Eksperdid soovitavad hüübimist järgmistel juhtudel:
- hüpertensiooni või diabeediga seotud retinopaatia;
- angiomatoos;
- lokaalne võrkkesta irdumine rasedatel;
- makula degeneratsioon;
- tsentraalse veeni obstruktsioon;
- makula kahjustused;
- tromboos;
- eales haigus;
- veresoonte rebend;
- võrkkesta osaline irdumine.
TÄHELEPANU! Kui mõõduka kuni raske lühinägelikkusega rasedad naised ei nõustu laserkoagulatsiooniga, on neile ette nähtud keisrilõige. Kui naine on suunatud loomulikule sünnitusele, ei saa ta ilma selle protseduurita hakkama. On soovitav hüübida kuni 35 nädalat.
Mõnel juhul võib irdumise eemaldamiseks pärast operatsiooni määrata manipuleerimise. See aitab kaasa usaldusväärsemate sidemete tekkimisele pärast pause.

Ilma laserkoagulatsioonita peavad raske müoopiaga naised kunstlikult sünnitama
Vastunäidustused
Hoolimata asjaolust, et laserkoagulatsioon on nägemise taastamiseks kõige moodsam meetod, on sellel vastunäidustuste loetelu. Manipuleerimise keelud jagunevad kahte põhirühma - absoluutsed ja suhtelised. Esimesel juhul on hüübimine kategooriliselt võimatu. Suhtelised vastunäidustused on ainult ajutine piirang.
Meditsiin ei seisa paigal ja neid rangeid keelde, mis varem kuulusid absoluutsete kategooriasse, peetakse nüüd uuenduste abil ajutiseks. Praegu on vastunäidustuste loetelu järgmine.
Kõigepealt toome välja suhtelised piirangud:
- Alaealised patsiendid. Laste nägemisorganid kasvavad ja moodustuvad ning muutub ka nende struktuur. See ei tähenda, et hüübimine lapsepõlves on ohtlik, sellel pole lihtsalt mingit mõtet. Arst ei saa tagada püsiva tulemuse saavutamist.
- Varajane sünnitusjärgne periood. Naiste kehas hüppavad hormoonid. See võib tervenemisprotsessi negatiivselt mõjutada. Veelgi enam, komplikatsioonide vältimiseks määratakse patsientidele tilgadena antibiootikume. Toimeaine võib erituda rinnapiima.
- Nägemise järsk halvenemine aasta jooksul. Spetsialist pakub seda ohutult mängida ja konservatiivselt paraneda. Optometrist jälgib patsiendi visuaalse aparatuuri seisundit.
- Põletikulise iseloomuga oftalmoloogilised protsessid. Operatsioon võib olukorda veelgi süvendada. Põletiku taustal võtab kahjustatud kudede taastamine palju kauem aega.
- Nõrgenenud immuunsusega seotud haigused.
- Silmapõhja verejooksud häirivad probleemsete alade vaatamist.
- Aju haigused.
- Katarakt.
Absoluutsed vastunäidustused hõlmavad järgmist:
- Madal nägemisteravus.
- Võrkkesta irdumise kõrge määr.
- Kolmanda astme glioos. Võrkkesta valgustundlikud rakud asendatakse sidekoega.
Eelised ja puudused
Võrkkesta tugevdamine laseriga sisaldab tohutut tingimusteta eeliste loetelu:
- Üldnarkoosi pole vaja.
- Verejooksu oht manipuleerimise ajal on välistatud.
- Taastusravi kestab vaid ühe päeva.
- Protseduur ei puuduta silmapõhja ega põhjusta nakkuslikke tüsistusi.
- Rakendamise lihtsus.
- Saadavus.
- Minimaalsed kõrvaltoimed.
- Valu ja verevalumite puudumine nii protseduuri ajal kui ka pärast seda.
- Lisavigastused on välistatud.
- Pärast operatsiooni pole patsiendil vaja meditsiiniasutuses viibida.
- Manipuleerimine võtab minimaalselt aega ja see ei mõjuta patsiendi tavapärast elurütmi.
- Protseduuri läbiviimise võimalus lapse kandmise ajal.
Mis puudutab puudusi, siis laserfotokoagulatsioon ei suuda toime tulla visuaalseadmete vanusega seotud muutustega. Operatsiooni tulemuste ebastabiilsus on võimalik. Vanusepiirangud on olemas. On tüsistuste oht.

Laserkoagulatsioon on mitteinvasiivne, minimaalselt invasiivne protseduur
Operatsioonijärgne periood
Kohe pärast operatsiooni saab patsient tunda laseri mõju. Kahe nädala pärast on siiski võimalik mõju täielikult hinnata. Nii kestab rehabilitatsioon. Patsientidel soovitatakse pärast operatsiooni järgida mõningaid piiranguid:
- Ärge tegelege raske füüsilise tööga ja ärge tõstke raskusi.
- Kasutage tumedaid päikeseprille.
- Ärge külastage saunu ja vanne.
- Likvideerida sõitmine.
- Vältige pea- ja silmavigastusi.
- Vältige väljas käimist.
- Ärge hõõruge silmi ja ärge puudutage neid asjatult.
- Piirake visuaalset stressi.
- Ärge kandke prille ega läätsesid.
- Hüpertensiooniga patsiendid peaksid hoolikalt jälgima vererõhu näitajaid ja diabeetikud - vere glükoosisisaldust.
- Kõrvaldage alkoholi tarbimine.
- Järgige hügieenieeskirju.
Operatsiooni kvaliteedi selgitamiseks on oluline külastada arsti kaksteist päeva pärast operatsiooni. Kuue kuu jooksul peaks iga kuu läbima ennetavad uuringud silmaarsti juures.
Mõjud
Igal meditsiinilisel manipuleerimisel on mitmeid võimalikke tüsistusi ja laserravi pole erand. Harvadel juhtudel võib see põhjustada järgmisi tagajärgi:
- sarvkesta turse;
- nägemise vähenemine;
- glaukoom;
- katarakt;
- sidekesta põletik;
- kuiva silma sündroom;
- võrkkesta uuesti irdumine;
- tumedate laikude ilmumine iirisele;
- hämariku nägemise halvenemine;
- ereda valguse pimestatud tunne;
- rebimine;
- värvi moonutamine;
- verejooks;
- silmade punetus;
- iirise põletik.
Tüsistuste vältimiseks veetke võimalusel mõni päev pärast operatsiooni kodus. Nakkusprotsessi kinnitumise vältimiseks kasutage antibiootikumi silmatilku. Järgige kogu taastusravi perioodil meditsiinilisi soovitusi.
Tänapäeval on see muutunud võrkkesta degeneratiivsete kahjustuste raviks ja ennetamiseks väga levinud meetodiks, mis põhjustab tõsiseid nägemiskahjustusi, mõnikord ka täielikku pimedaksjäämist.
Võrkkesta degeneratsiooniprotsesse leitakse kõige sagedamini lühinägelikel inimestel, kellel on kõrge ja mõõdukas haigus. Selle põhjuseks on silmamuna telje pikenemine, mis põhjustab võrkkesta liigset venitamist ja selle trofismi rikkumist. Selliste patoloogiate kõige tõhusam ravivõimalus on võrkkesta tugevdamine laserkiirgusega kokkupuute kaudu.
Spetsiaalsete seadmete abil tehtud laserkoagulatsioon aitab taastada võrkkesta koe verevoolu ja toitumist, hoiab ära vedeliku kogunemise selle alla ja irdumise. Kaasaegses oftalmoloogias peetakse seda protseduuri õigustatult võrkkesta patoloogiatega toimetuleku kõige tõhusamaks meetodiks.
Näidustused rakendamiseks
Võrkkesta laserkoagulatsiooni määramine on soovitatav järgmistel juhtudel:
- Võrkkesta düstroofia;
- Vaskulaarsete muutuste esinemine;
- Veresoonte liigne levik (angiomatoos);
- Vanusega seotud kollatähni degeneratsioon;
- Võrkkesta tsentraalse veeni oklusioon;
- Diabeetiline ja hüpertensiivne retinopaatia;
- Osaline võrkkesta irdumine;
- Võrkkesta neoplasmid (pahaloomulised / healoomulised kasvajad).
Video laserkoagulatsiooni kohta
Menetlus
Võrkkesta laserkoagulatsioon viiakse läbi ambulatoorselt, kasutades tilkanesteesiat. Laserkiirgus muudab protseduuri vähem traumaatiliseks, kuna võrkkesta tugevdamine toimub ilma verekaotuse, tarbetute sisselõigeteta ja sisemistesse struktuuridesse tungimata. Tänu kohalikule anesteesiale ka valulikud aistingud täielikult kõrvaldatakse.
Vastavalt näidustustele võib määrata perifeerset piiravat või terapeutilist laserkoagulatsiooni. Samal ajal on võrgu võrkkesta irdumise vältimiseks näidustatud piirav laserkoagulatsioon kõrge ja keskmise lühinägelikkuse korral.
Protseduuri esimesel etapil tilgutatakse patsiendile pupilli laiendavaid silmatilku. Seejärel määrab arst anesteesia. Mõni minut hiljem, kui ravimid hakkavad toime tulema, istub patsient aparaadi juurde ja silma viiakse madalsageduslik laser. Võrkkesta laseriefekt kestab 20 minutit, mille jooksul patsient näeb ainult eredaid valgussähvatusi ja tunneb spetsiaalse läätsega kerget silma puudutamist.
Laserkoagulatsioon viiakse läbi kahjustatud piirkonna temperatuuri järsu tõusuga, mille tõttu verejooks peatub, kahjustatud koed kinnituvad. Võrkkesta ja selle purunemise oluliste kahjustuste korral on fragmente võimalik ühendada funktsiooni "liimimine" abil.
Võrkkesta laserkoagulatsiooni lõpus on patsient mõnda aega meditsiinilise järelevalve all. Pärast kontrolleksamit saab protseduuri täieliku õnnestumise korral koju minna.
Meetodi eelised
Võrkkesta laserkoagulatsiooni laialdast kasutamist kliinilises praktikas ei seleta mitte ainult selle kõrge efektiivsus. Sellel meetodil on mitmeid muid vaieldamatuid eeliseid:
- Pole aeganõudev. Kogu protseduur võtab aega 10-20 minutit.
- Madal vigastuste määr. Laserkiirguse kasutamine hõlmab kokkupuudet kõrge temperatuuriga, mis hoiab koheselt ära verejooksu.
- Ennetava eesmärgiga läbiviidud protseduur tugevdab võrkkesta piirkondade hõrenemist, normaliseerib selle vereringet ja toitumist ning hoiab ära raskete komplikatsioonide tekke.
Pärast võrkkesta laserkoagulatsiooni tuleb oftalmoloogilisi uuringuid teha iga kuue kuu tagant. Kui on märgitud, saab protseduuri korrata.

Võimalikud vastunäidustused
Kogu selle ohutuse ja efektiivsuse korral on võrkkesta laserkoagulatsiooniprotseduuril mõned vastunäidustused. Need sisaldavad:
- Vikerkesta rubeoos (veresoonte patoloogiline levik);
- Silmakeskkonna ebapiisav läbipaistvus (sellisele patsiendile laserkoagulatsiooni teostamiseks viiakse krüopeksia läbi sidekesta esmalt võrkkesta rebenemise piirkonnas);
- Silmapõhja hemorraagiline aktiivsus;
- Klaaskeha keha hägustumine 3-4 kraadi koos veojõusündroomiga;
- Madal nägemisteravus 0,1 dioptrit.
- Võrkkesta ulatuslik irdumisala koos makulopaatia ja koroidide irdumise riskiga.
Võrkkesta laserkoagulatsiooni riskid ja tüsistused
Võrkkesta lascoagulatsiooni protseduur on enamikul juhtudel edukas. Kogenud laserkirurg, kes teostab protseduuri pärast patsiendi üksikasjalikku uurimist, on eeldatava efekti tagamise garant. Ja siiski on laserkoagulatsiooni ebameeldivate tagajärgede oht. Selle meetodi kõige tavalisemateks tüsistusteks peetakse:
- Konjunktiivi põletik, konjunktiviidi areng.
- Silma meedia hägustumine.
Tüsistused ei põhjusta pöördumatuid tagajärgi ja neid ravitakse lühikese aja jooksul ravimitega (silmatilkadega).
Harvadel juhtudel võib laserkoagulatsioon põhjustada võrkkesta hemorraagiaid, klaaskeha huumori eraldumist ja nägemisnärvi talitlushäireid. Vajadusel on ette nähtud võrkkesta suure ala hüübimine, protseduuri mitu etappi, mis vähendab oluliselt võimalike komplikatsioonide riski.
Samal ajal põhjustab võrkkesta laserkoagulatsiooni teostamine patsiendi elustiili tõsiseid piiranguid. Pärast protseduuri peate mõneks ajaks tõsistest spordialadest loobuma, piirama füüsilist aktiivsust ja raskuste tõstmist. Vastasel juhul on võrkkesta irdumise ja silma limaskesta rebenemise oht.
Inimene tajub oma silmade abil enam kui kaheksakümmend protsenti väljastpoolt tulevast teabest. Seetõttu on nii tähtis hoida oma silmad tervena. Keskkonnaprobleemid, ebatervislik toitumine, katkestused päevakavas, stress ja halvad harjumused, samuti elektrooniliste vidinate pidev kasutamine toovad kaasa asjaolu, et nägemisorganite koormus kasvab pidevalt. Selle tagajärjel kannatab silma struktuuri põhielement - võrkkesta.
Mis on võrkkest
Võrkkest on nägemisorganite struktuuri peamine element, tundlik membraan, mis katab kogu silmade sisemise õõnsuse. Just tema võimaldab valguse impulsse tajuda. Pealegi on võrkkesta omamoodi vahendaja, mis tagab meie optilise süsteemi ja ajus paiknevate visuaalsete jaotuste vastastikmõju. Teisisõnu on võrkkesta see, mis visuaalset teavet vastu võtab, töötleb ja edastab.
Võimalikke võrkkesta probleeme tuleks kaaluda, kui nägemine lühikese aja jooksul oluliselt halveneb. Arsti viivitamatu külastuse põhjus peaks olema nii "topelt" pilt, udused ja ebaselged pildid, kummalised "sädemed", "keskosad" või "liiv", samuti peapööritus ja migreen.
Üks levinumaid võrkkesta haigusi on võrkkesta degeneratsioon. See on võrkkesta koe hävitamine. Ohus pole mitte ainult eakad inimesed, vaid ka need, kes on kannatanud silma- või peatrauma ning põevad ka süsteemseid veresoonte haigusi.
Miks võrkkesta düstroofia areneb ja mida see täis on?
Erinevad tegurid võivad põhjustada degeneratiivseid muutusi silma võrkkestas. Niisiis, nägemisorganite või üldise immuunsuse vaskulaarsüsteemi rikkumiste tõttu võib kudede armistumine alata. Paljud eksperdid seostavad düstroofsete nähtuste arengut dieedi tasakaalustamatuse ja halbade harjumustega, eriti suitsetamise ja alkoholisõltuvusega. Võrkkesta võib kannatada ka viirushaiguste tagajärjel, kui patsiendile ei ole osutatud õigeaegset ja kvalifitseeritud arstiabi.
Samuti võivad suhkurtõbi, kõrge vererõhk, südamehaigused ja ainevahetushäired põhjustada võrkkestas düstroofseid muutusi.
Juhul, kui patsiendil on diagnoositud võrkkesta düstroofia, vajab ta viivitamatut arstiabi. Vastasel juhul võivad tekkida tõsised tüsistused, sealhulgas võrkkesta irdumine (irdumine).
 Võrkkesta irdumise algust võivad näidata nn "fotopsiad" - "välgud", "sädemed" ja "välk" ilmumine silmade ette. Samuti peaksite pöörama tähelepanu silmade ees olevatele "kärbsetele" koos nn "Weiss-rõngaga" - ümardatud piirjoonega hägune ala. Irdumise algust võib näidata pidev "loor" silmade ees, nägemise kiire halvenemine, esemete piirjoonte ja nende suuruse moonutamine.
Võrkkesta irdumise algust võivad näidata nn "fotopsiad" - "välgud", "sädemed" ja "välk" ilmumine silmade ette. Samuti peaksite pöörama tähelepanu silmade ees olevatele "kärbsetele" koos nn "Weiss-rõngaga" - ümardatud piirjoonega hägune ala. Irdumise algust võib näidata pidev "loor" silmade ees, nägemise kiire halvenemine, esemete piirjoonte ja nende suuruse moonutamine.
Võrkkesta irdumine algab tavaliselt perifeerias, kuid mõjutab lõpuks selle keskpunkti, mis on täis nägemise täielikku kadu. Seetõttu tuleb juba võrkkesta düstroofia esimeste nähtude ilmnemisel võtta meetmeid. Kõige sagedamini soovitavad arstid laserkoagulatsiooni.
Viimasel ajal on laserkoagulatsioon muutunud üha tavalisemaks kirurgiliseks sekkumiseks. See protseduur on esiteks profülaktiline, sest aitab võrkkesta degeneratsiooni korral vältida võrkkesta rebenemist või irdumist, samuti aitab parandada verevoolu ja nägemisteravust. Praegu peetakse hüübimist võrkkesta haiguste ravis üheks kõige tõhusamaks protseduuriks.
Näidustused protseduurile
Laseri abil hüübimine on näidustatud paljude nägemisorgani haiguste korral.
- Päriliku või omandatud võrkkesta düstroofiaga, mille tagajärjel fotoretseptorirakud kannatavad. Perifeerse võrkkesta irdumise arengu vältimiseks, mis sageli areneb degeneratsiooni tagajärjel, "suletakse" probleemsed alad laseriga.
- Elundi vaskulaarsete haigustega. Näiteks aitab see protseduur ära hoida nn neovaskularisatsiooni - teisisõnu veresoonte proliferatsiooni.
- Retinopaatiaga - võrkkesta kihi hõrenemise kohalike piirkondade ilmnemine. See nähtus võib ilmneda erinevatel põhjustel, kuid tavaliselt ei avaldu see täiskasvanud patsientidel kuidagi. Kuid retinopaatia võib tulevikus põhjustada rebendeid ja seetõttu määravad spetsialistid sellistel juhtudel sageli laserkoagulatsiooni.
- Võrkkesta irdumisega. Tavaliselt areneb see teiste haiguste tagajärjel, kuid seda peetakse eraldi tõsiseks probleemiks.
Operatsiooni vastunäidustused
Nagu igal kirurgilisel sekkumisel, on ka laserkoagulatsioonil oma vastunäidustused, mille korral protseduuri kategooriliselt ei soovitata või tuleks see lükata hilisemale ajale.
Katarakti ja muude haiguste korral, mis viivad silma meedia läbipaistvuse rikkumiseni, ei pruugi kahjustatud piirkondi selgelt näha olla. Seetõttu peate enne laserkoagulatsiooni teostamist kõigepealt ravima põhihaiguse.
Võrkkesta arenenud irdumise korral on protseduur lihtsalt kasutu, seetõttu laserkoagulatsiooni ei tehta. Verejooksud (verejooksud) võivad olla ka hüübimise tõsiseks takistuseks, sest need takistavad silmaarstil probleemsete piirkondade nägemist. Kui verejooks on ühekordne, viiakse protseduur läbi pärast vere taandumist.
 Lõpuks, III astme ja kõrgema glioosi korral, kui võrkkesta valgustundlikud rakud asendatakse sidekoega, ei aita hüübimine probleemi lihtsalt lahendada, mistõttu pole selle teostamiseks eriti mõtet.
Lõpuks, III astme ja kõrgema glioosi korral, kui võrkkesta valgustundlikud rakud asendatakse sidekoega, ei aita hüübimine probleemi lihtsalt lahendada, mistõttu pole selle teostamiseks eriti mõtet.
On märkimisväärne, et rasedus ei ole laserkoagulatsiooni absoluutne vastunäidustus. Protseduuri saab patsientidele läbi viia peaaegu kuni sünnini. Veelgi enam, mõnele naisele on soovitatav, kui ta otsustab sünnitada loomulikult keisrilõike kasutamata. Sellisel juhul suureneb katsetega võrkkesta rebenemise oht ja seetõttu on hüübimine tõhus ennetus. Muidugi peaks patsient enne protseduuri konsulteerima.
Laserkoagulatsiooni eelised
Laserkoagulatsioon viiakse läbi ambulatoorselt. Spetsiaalset väljaõpet pole vaja. Protseduur on kontaktivaba ja seetõttu veretu ning ei nõua ka pikka aega (üks seanss kestab maksimaalselt kakskümmend minutit). Kuna kasutatakse kohalikku tilgutusanesteesiat, ei ole anesteesia koormaks patsiendi siseorganitele ja süsteemidele. Mõne tunni jooksul pärast operatsiooni saab patsient naasta tavapärasesse ellu, järgides ainult väikseid ajalisi piiranguid.
Kuidas operatsioon kulgeb
Laseri hüübimise aluseks on argoonlaserikiirte mõju võrkkesta piiratud alale. Nende mõjul toimub selles tsoonis kohalik temperatuuri tõus, mille tagajärjel toimub kudede hüübimisprotsess (hüübimine). Kuna see protsess on väga kiire, ei esine verejookse ja töödeldud alad on sõna otseses mõttes "joodetud" koroidile.
Protseduur viiakse läbi kohaliku tilgutusanesteesias istuvas asendis. Patsiendi silma tilgutatakse koheseid anesteetilisi ja pupilli laiendavaid tilku, et tagada piisav juurdepääs võrkkesta kõige raskemini ligipääsetavatele aladele.
Pärast seda paigaldatakse patsiendi silmale spetsiaalne lääts, tänu millele saab laserkiirgus tungida silmamuna ja keskendub täpselt probleemsele alale. Selles etapis võib patsient tunda väikest ebamugavust. Tuleb märkida, et lääts fikseerib usaldusväärselt ka silma, nii et laserkiir ei tabaks tervet võrkkesta.
Kontrollib sekkumise teostamise protsessi stereomikroskoobi abil. Hüübimist saab teha nii võrkkesta piiratud piirkondades kui ka ringikujuliselt piki selle perifeeriat - igal juhul sõltub see kõik näidustustest. Protseduuri ajal soojendab argoonlaser võrkkesta pinda, “liimides” selle vaskulaarse põhja külge. Hüübimiskohad toimivad “naeltena”, mis hoiavad koe rebenemist ja koorumist. Kokku saab arst teha kuni kolmsada moxibustioni.
Patsient ise näeb laseri tegevust eredate valgusvoogudena. Reeglina ei esine patsientidel ebameeldivaid aistinguid, kuigi mõned kurdavad kipitustunneid, pearingluse ja iivelduse rünnakuid. Pärast operatsiooni lõppu eemaldab arst läätse. Patsient peaks taastumiseks paar minutit vaikselt istuma.
Operatsioonijärgse perioodi tunnused
 Teatud aja jooksul pärast operatsiooni püsib pupilli laiendavate tilkade mõju. Juhul, kui hüübimine toimus ainult ühel silmal, ei mõjuta see nägemist praktiliselt. Kuid ka sel juhul tuleks enne õpilase normaalseks muutumist hoolitseda selle eest, et mitte tegeleda tegevustega, mis nõuavad tähelepanu ja reageerimise kiirust.
Teatud aja jooksul pärast operatsiooni püsib pupilli laiendavate tilkade mõju. Juhul, kui hüübimine toimus ainult ühel silmal, ei mõjuta see nägemist praktiliselt. Kuid ka sel juhul tuleks enne õpilase normaalseks muutumist hoolitseda selle eest, et mitte tegeleda tegevustega, mis nõuavad tähelepanu ja reageerimise kiirust.
Sõltuvalt sellest, millises haiglas, era- või avalikus haiglas operatsioon tehti, võib patsient raviasutusest lahkuda kas kohe või mõne päeva pärast. Reeglina on eelistatavam teine \u200b\u200bvõimalus, sest arst saab võimaluse võrkkesta seisundit igapäevaselt kontrollida, jälgides selle paranemise protsessi. Samuti tilgutab õde kõik vajalikud ravimid.
Enamik erakliinikuid võimaldab patsientidel mõne tunni jooksul pärast laserkoagulatsiooni asutuse seintelt lahkuda. Eksperdid soovitavad koju minna kahe kuni kolme tunni pärast, kui tavaline nägemisteravus on lõpuks taastatud. Lisaks on igal juhul parem küsida tuttavatelt või sugulastelt teid kliinikust järele.
Reeglina tekib enamikul juhtudel kerge turse ja punetus esimestel tundidel pärast operatsiooni. Neid sümptomeid peetakse normaalseteks ja need kaovad iseenesest.
Võrkkesta on täielikult taastatud umbes kahe nädalaga. Sel perioodil on soovitav järgida mitmeid piiranguid. Eelkõige vältige tegevusi, mis hõlmavad vibratsiooni, värisemist või kukkumise võimalust. Vähendage visuaalset stressi miinimumini, veetke arvuti taga võimalikult vähe aega. Ärge tarvitage alkoholi ega suitsetage ning lõigake välja muud stimulandid. Ärge külastage saun, solaarium, saun. Ei ole soovitatav tõsta raskusi ja allutada ennast tõsisele füüsilisele tegevusele. Lõpuks ärge kummarduge ega magage asendis, kus jalad on peast kõrgemal.
Külmetushaiguste vältimine on hädavajalik, kuna opereeritud silm on iga põletikulise protsessi suhtes väga haavatav. Sel perioodil on parem keelduda rahvarohkete kohtade külastamisest.
Võimalikud tüsistused ja tagajärjed
Nagu iga kirurgiline sekkumine, võib võrkkesta hüübimine põhjustada tüsistusi. Üks levinumaid negatiivseid mõjusid on konjunktiivipõletik. Seda on lihtsam vältida kui ravida ja seetõttu on soovitatav kasutada teatud tilkasid kohe pärast hüübimist. Kui põletikuline protsess on alanud, kasutatakse antibiootikume.
Levinud on ka võrkkesta uuesti irdumine. See juhtub, kui protseduur ei aidanud kõrvaldada haiguse algpõhjust. Ägenemise korral kasutatakse sama meetodit - korduvat laserkoagulatsiooni.
Mõnikord võib operatsioon esile kutsuda mitmesuguseid nägemishäireid. Nad võivad areneda kohe - ja sel juhul mööduda pärast ödeemi vaibumist - või võivad nad mõne aja pärast alata. Patsient võib kaevata nägemisvälja kitsenemise, täppide või punktide ilmumise ees silmade ees. Sellisel juhul on vajalik viivitamatu meditsiiniline abi.
Mõned patsiendid kurdavad "kuiva silma sündroomi", mis tekib pärast operatsiooni pisaravedeliku ebapiisava tootmise tõttu. Selle tulemusena tunneb patsient põletustunnet ja ebamugavust. Spetsiaalsete tilkade abil saate neid peatada.
Muud tüüpi tüsistused on äärmiselt haruldased. Reeglina ei provotseeri neid mitte laserkiirte mõju, vaid see, et põhihaigus progresseerub. Seetõttu on soovitatav silmaarsti külastada vähemalt kord aastas. Näidatud on ka silmapõhja perioodiline uurimine.
Kui patsiendil on võrkkesta irdumine, tuleb haigusseisund kiiremini lahendada.
See on tingitud asjaolust, et haiguse edasine progresseerumine viib nägemisteravuse vähenemiseni kuni täieliku pimeduseni.
Patoloogia kõrvaldamise protseduuri nimetatakse võrkkesta laserfotokoagulatsiooniks. Operatsioonil on näidustusi, vastunäidustusi ja kõrvaltoimeid. Seetõttu on enne selle kasutamist oluline läbi viia keha seisundi täielik diagnoosimine, selgitada välja kõik kõrvalekalded. Operatsioon on minimaalselt invasiivne, seetõttu ei põhjusta see inimesele tõsist kahju, seda teeb silmaarst.
Näidustused operatsiooniks
Protseduur on ette nähtud järgmiste haiguste ja haiguste korral:
- võrkkesta terviklikkuse rikkumine;
- makula terviklikkuse rikkumine;
- koroidi terviklikkuse rikkumine, mis toidab silmamuna, võrkkesta, klaaskeha;
- diabeedi (retinopaatia) tüsistus, mille tagajärjel tekivad veres glükoosi ja kolesterooli konglomeraadid, mis ummistavad veresooni, sealhulgas silmade mikrotsirkulatsiooni;
- võrkkesta toitvate laevade arvu ülemäärane suurenemine;
- põletikulised haigused, mis levivad koroidile;
- tromboos, isheemiline haigus, mis takistab vere jõudmist võrkkesta.
Protseduur on ette nähtud rasedatele naistele, kellel on mis tahes ülaltoodud haigusseisund, kuna töö ajal võib võrkkesta puruneda... Valu leevendamine toimub tänu anesteetikumile, mistõttu selle toimel ei esine süsteemseid kõrvaltoimeid.
Vastunäidustused
Protseduur on vastuvõetamatu järgmiste haiguste ja haiguste korral:
- glioos, mille korral võrkkesta piirkond asendatakse valgustundlike retseptoritega sidekoega;
- silmasisene verejooks, protseduuri saab läbi viia pärast vere täielikku eemaldamist silmast ja selle tekkimise põhjust;
- võrkkesta tugev irdumine, kui operatsiooni kasutamine ei too edu;
- silmamuna murdumisvahendite (sarvkesta, lääts, klaaskeha) läbipaistvuse rikkumine, on vaja kõigepealt haigus kõrvaldada, seejärel operatsioon läbi viia;
- äge viirus- või nakkushaigus;
- infektsioon silmamuna ümber;
- autoimmuunhaigus, mis aeglustab kahjustatud kudede taastumist operatsiooni ajal (reuma, reumatoidartriit, luupus).
 Kui esineb ajutisi vastunäidustusi, peate kõigepealt taastama keha tervise, alles seejärel tegema operatsiooni... Absoluutsete vastunäidustuste leidmisel operatsiooni ei tehta.
Kui esineb ajutisi vastunäidustusi, peate kõigepealt taastama keha tervise, alles seejärel tegema operatsiooni... Absoluutsete vastunäidustuste leidmisel operatsiooni ei tehta.
Laserkoagulatsiooni plussid ja miinused
Menetlusel on palju positiivseid külgi:
- esinemine lokaalanesteetikumi all, mis ei mõjuta negatiivselt kogu keha tervikuna;
- ei kahjustata silmamuna suuri alasid, operatsiooni ajal verejooksu tagajärjel ei moodustu;
- skalpelli ja muude kirurgiliste instrumentide kasutamise puudumine, mis võivad vigastada silmamuna õrna struktuuri;
- taastusravi perioodi läbimise kõige olulisemad reeglid kehtivad ainult 1-3 päeva, patsient taastub kiiresti;
- operatsiooni läbiviimisel ambulatoorselt ei pea isik pikka aega haiglas viibima;
- operatsiooni võimalus raseduse ajal, et välistada võrkkesta rebenemise oht sünnituse ajal.
Samuti on operatsioonil mõned negatiivsed aspektid:
- paljudel tüsistuste juhtumitel;
- võimetus taastada silmamuna funktsiooni muutustega eakatel;
- saadud tulemused on väga ebastabiilsed, võrkkesta võib uuesti kooruda;
- protseduuri ei soovitata läbi viia alla täisealistele isikutele.
Enne operatsiooni läbiviimist peab arst patsienti hoiatama eeliste ja puuduste eest. Siis otsustab ta ise, kas seda läbi viia või mitte.
Laseri hüübimishind
 Keskmine protseduuri maksumus Venemaal on 6-8 tuhat rubla. Kui arst viib läbi täiendava ravi, on mõned komplikatsioonid, maksumus võib ulatuda kuni 20 tuhande rubla juurde.Protseduuri maksumuse järsk tõus on võimalik, sõltuvalt kliiniku juurdehindlusest ja silmaarsti kirurgist.
Keskmine protseduuri maksumus Venemaal on 6-8 tuhat rubla. Kui arst viib läbi täiendava ravi, on mõned komplikatsioonid, maksumus võib ulatuda kuni 20 tuhande rubla juurde.Protseduuri maksumuse järsk tõus on võimalik, sõltuvalt kliiniku juurdehindlusest ja silmaarsti kirurgist.
Patsiendi ettevalmistamine operatsiooniks
Enne protseduuri läbimist peab patsient läbima järgmised testid:
- uriini ja vere üldine kliiniline analüüs, vere biokeemia;
- silmapõhja uuring;
- Silmamuna ultraheli;
- hIV, hepatiidi analüüs;
- fluorograafia;
- elektrokardiogramm.
Enne protseduuri läbimist peab isik järgima mõnda reeglit:
- 2 nädalat enne operatsiooni on keelatud kasutada uusi ravimeid, mille silmaarsti pole hoiatatud;
- kaks päeva enne protseduuri ei saa te alkoholi juua;
- viimane söögikord peaks olema 8 tundi enne operatsiooni;
- operatsioonipäeval ei tohiks naised meikida, silmamunale võivad sattuda võõrkehad
- operatsioonipäeval käige duši all, peske nägu ja juukseid põhjalikult.
Kui patsiendil on vaja protseduuri jaoks osta steriilne vahetatav aluspesu, hoiatatakse teda sellest eelnevalt. Kõige sagedamini annavad sellise komplekti välja tervishoiutöötajad kliinilises keskkonnas.
Kirurgiline sekkumine toimub mitmel etapil:
- patsiendi juustele pannakse steriilne kork, et vältida nende silma sattumist;
- patsient istub arsti ees, tema silmadesse tilgutatakse anesteetikumi, mis eemaldab tundlikkuse kuni 3 tunni jooksul;
- silmadesse sisestatakse Goldmani lääts, mille kaudu laser suudab võrkkestale keskenduda;
- laserkiire mõju võrkkestale.
Arstil pole sarvkesta vaja lõigata, laserkiir mõjutab ilma selleta. Protseduuri ajal tunnevad patsiendid valu harva. Inimese silme all vilguvad eredad sähvatused. Protseduur lõpeb 15-30 minuti jooksul, sõltuvalt operatsiooni keerukusest.
 Kui laseri kasutamisel esimese silma jaoks tunneb inimene ebamugavust, valu, võib arst enne teise nägemisorgani tegevust teha pausi. Pärast protseduuri lõppu läheb inimene pimedasse ruumi, kus ta on mitu tundi.
Kui laseri kasutamisel esimese silma jaoks tunneb inimene ebamugavust, valu, võib arst enne teise nägemisorgani tegevust teha pausi. Pärast protseduuri lõppu läheb inimene pimedasse ruumi, kus ta on mitu tundi.
Kui tüsistusi ja kõrvaltoimeid pole, siis ta vabastatakse samal päeval. Soovitatav on minna koju sugulaste või sõpradega, sest kohe pärast protseduuri võib nägemisteravus veidi väheneda.
Esimesel päeval pärast operatsiooni on soovitatav järgida järgmisi reegleid:
- täielikult kaotada kehaline aktiivsus, sport;
- alkoholi puudumine, nikotiini tarbimine;
- mootorsõiduki juhtimise keeld;
- soovitatakse telerit mitte vaadata, arvuti, telefoni, tahvelarvuti kasutamist täielikult piirata;
- te ei saa pikka aega ettepoole painutada, seista ega istuda, on soovitatav võtta lamavas asendis sagedamini.
Sellised piirangud võivad kesta kuni 3 päeva. Edasi viiakse läbi teine \u200b\u200bsilmaarsti uuring, kui kõrvaltoimeid pole, piirangud kaotatakse.
Taastusravi perioodil on soovitatav kasutada järgmisi ravimeid:
- keratoprotektiivne.
 Nende kasutamise kestuse määrab arst iga patsiendi jaoks eraldi. Antibakteriaalseid aineid saate kasutada mitte rohkem kui 7 päeva, sellest ajast alates tekivad patogeensed mikroorganismid sõltuvust.Vahetult pärast operatsiooni on soovitatav 2-3 päeva õues mitte käia.
Nende kasutamise kestuse määrab arst iga patsiendi jaoks eraldi. Antibakteriaalseid aineid saate kasutada mitte rohkem kui 7 päeva, sellest ajast alates tekivad patogeensed mikroorganismid sõltuvust.Vahetult pärast operatsiooni on soovitatav 2-3 päeva õues mitte käia.
Selle aja möödudes keeld tühistatakse, kuid inimene peab võrkkestal ultraviolettkiirgusega kokkupuutumise vältimiseks kasutama päikeseprille.
Taastusravi perioodil on oluline mitte haigestuda viirustesse ja nakkustesse, kuna see aeglustab kahjustatud kudede taastumist.
Tüsistused
Mõned komplikatsioonid võivad ilmneda kohe pärast protseduuri või mitu päeva pärast seda:
- Konjunktiivi või sarvkesta põletik... Selle toime riski vähendamiseks on ette nähtud antibakteriaalsed ja põletikuvastased ravimid. Need vähendavad immuunsüsteemi kohalikku toimet, takistavad nakkuse arengut.
- Taandumine. Võrkkesta uuesti irdumine on võimalik, kui see seisund oli enne operatsiooni ulatuslik. Täieliku pimeduse vältimiseks võib vaja minna rekoaguleerimist.
- Öine pimedus... See on seisund, mille korral patsiendi nägemisteravus väheneb hämaruse ajal või öösel.
- Glaukoom... See on haigus, mille korral silmasisene rõhk suureneb vedeliku kogunemise tõttu silmakambrites.
- Katarakt... Tekib läätse hägustumine, mille tõttu on ümbritsevate objektide nägemine võimatu isegi korrigeerivate prillide kasutamisel.
- Õpilase kuju muutmine... See võib muutuda piklikuks, ebaühtlaseks.
- Võrkkesta verejooks. Äärmiselt haruldane.
- Klaaskeha eraldumine.
- Nägemisnärvi mehaaniline kahjustus.
Mõnede komplikatsioonide tekkimine ei saa iseenesest kaduda, seetõttu võib vaja minna täiendavat ravi ravimite või kirurgiliste protseduuridega.